
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Пероральные сахароснижающие средства при лечении сахарного диабета
Статья из монографии "Сахарный диабет: от ребёнка до взрослого".
С учетом особенностей естественного течения сахарного диабета 2-го типа (СД 2) были рекомендованы следующие принципы его лечения в случае неэффективности диетотерапии и физических нагрузок (DeFronzo R., 1999):
- Лекарственную терапию начинают с какого-либо таблетированного сахароснижающего препарата или инсулина.
- Дозу сахароснижающего препарата или инсулина быстро увеличивают до достижения желаемого уровня глюкозы в крови. В этот период больных желательно наблюдать каждые 2-4 недели или чаще.
- В случае применения пероральных сахароснижающих препаратов следует выбрать такой препарат, который может обеспечить желаемый уровень глюкозы в крови при его использовании в виде монотерапии. Поскольку большинство больных с сахарным диабетом 2-го типа страдают ожирением и имеют сопутствующие факторы риска развития сердечно-сосудистых заболеваний, предпочтение отдают тем препаратам, которые оказывают положительный эффект и на эти факторы.
- Если уровень глюкозы в крови не удается снизить с помощью одного перорального сахароснижающего препарата, можно дополнительно назначить второй препарат другой группы, быстро повышая его дозу до получения желаемого эффекта или достижения максимальной дозы. Вместо этого можно дополнительно назначать вечернюю инъекцию инсулина длительного действия или перевести больного на комбинированную терапию препаратами инсулина с различной длительностью действия.
- Если комбинированная терапия пероральными сахароснижающими препаратами неэффективна, можно дополнительно назначить вечернюю инъекцию инсулина длительного действия, перевести больного на множественные инъекции инсулина с различной длительностью действия или подключить третий пероральный сахароснижающий препарат.
В 2008 году Европейской ассоциацией по изучению сахарного диабета опубликован новый Консенсус по вопросам лечения СД 2 (алгоритм начала терапии и ее дальнейшего контроля). Целью созданного с позиций доказательной медицины алгоритма является помощь практическим врачам выбрать адекватный режим лечения, поскольку перечень зарегистрированных медикаментов неуклонно растет. Алгоритм метаболического лечения больных сахарным диабетом 2-го типа представлен схематически на рис. 7.18.
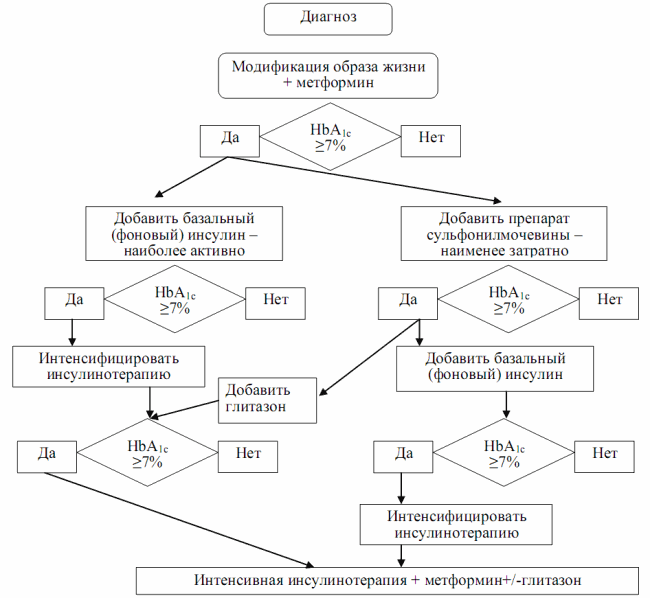
Рис. 7.18. Алгоритм метаболического лечения больных СД 2
В алгоритме учтены особенности медикаментов, которые совсем недавно получили разрешение на использование, а также результаты самых последних клинических испытаний (табл. 7.7).
|
Мероприятия |
Снижение уровня HbA1c, % |
Преимущества |
Недостатки |
|
Шаг 1. Начальный |
|||
|
а) Смена образа жизни (уменьшение массы тела, повышение физической активности) |
1-2 |
Незначительные потери, существенная польза |
Для большинства этот шаг недостаточный на протяжении первого года |
|
б) Метформин |
1-2 |
Не влияет на массу тела, доступная цена |
Желудочно-кишечные побочные эффекты, изредка – молочный ацидоз |
|
Шаг 2. Дополнительная терапия |
|||
|
а) Инсулин |
1,5-3,5 |
Нет ограничений дозы, доступная цена (?), улучшает липидный профиль |
Инъекции, самоконтроль, гипогликемия, увеличение массы тела |
|
б) Производные сульфонил-мочевины |
1-2 |
Доступная цена |
Увеличение массы тела, гипогликемия* |
|
в) Тиазолиндионы (глитазоны) |
0,5-1,4 |
Улучшают липидный профиль (пиоглитазон) |
Задержка жидкости, в 2 раза увеличен риск застойной сердечной недостаточности, возможное увеличение частоты инфаркта миокарда (для розиглитазона), возможное уменьшение частоты инфаркта миокарда (для пиоглитазона), атерогенный липидный профиль (для розиглитазона), увеличение массы тела, высокая цена |
|
Другие медикаменты |
|||
|
а) Ингибиторы α-глюкозидазы |
0,5-0,8 |
Не влияютна массу тела |
Частые побочные эффекты состороны желудочно-кишечноготракта, необходимостьтрехразового приема его на протяжении дня, высокая цена |
|
б) Экзенатид |
0,5-1,0 |
Уменьшение массы тела |
Инъекции, частые побочные эффекты со стороны желудочно-кишечного тракта, высокая цена, небольшой опыт использования |
|
в) Глиниды |
1,0-1,5** |
Короткая продолжительность действия |
Необходимость трехразового приема на протяжении дня, высокая цена, гипогликемия |
|
г) Прамлинтид |
0,5-1,0 |
Уменьшение массы тела |
Инъекции, необходимость трехразового введения на протяжении дня, частые побочные эффекты со стороны желудочно-кишечного тракта, высокая цена, небольшой опыт использования |
|
д) Ситаглиптин |
0,5-0,8 |
Не влияет на массу тела |
Небольшой опыт использования, высокая цена |
Большая часть больных сахарным диабетом (около 75-80%) имеют избыточную массу тела, которая способствует запуску каскада сложных дисметаболических процессов, предшествующих манифестации диабета, таких как инсулинорезистентность, лептинорезистентность, гипоадипонектинемия и другие кардинальные изменения (дефектная секреция инсулина – снижение раннего пика первой фазы, избыточная продукция глюкозы печенью и т. д.).
В связи с этим лечение большей части этих пациентов необходимо начинать с препаратов, нивелирующих вышеназванные негативные процессы, то есть улучшающих чувствительность клеточных рецепторов к действию эндогенного инсулина, подавляющих патологическую секрецию глюкозы печенью. Прежде всего, к таким медикаментозным средствам относят метформин (диаформин, метфогамма, глюкофаж).
Применение его для инициации лечения сахарного диабета 2-го типа рекомендуется практически всеми международными ассоциациями и клиническими руководствами при уровне гликемии до 7-9 ммоль/л, а его эффективность в монотерапии прослеживается на протяжении 2-х лет. В качестве альтернативы могут быть применены сенсибилизаторы инсулина – глитазоны или их комбинации (глитазон + метформин).
Вместе с тем, сахарный диабет – заболевание с постоянным прогрессирующим течением и сложным патогенезом, поэтому метформин не может бесконечно долго подавлять часть патологических изменений, и через какое-то время его использование в монотерапии оказывается неэффективным. Наличие дефектной секреции инсулина при СД 2 предопределяет прием какого-либо средства, улучшающего секрецию инсулина, – секретагога, производного/непроизводного сульфонилмочевины (SUR) (при гликемии натощак порядка 7-15 ммоль/л), или использование препаратов инсулина (при гликемии более 15 ммоль/л).
В настоящее время в арсенале эндокринолога имеются две группы секретагогов:
- производные сульфонилмочевины – глимепирид (амарил, диапирид), гликлазид (диаглизид MР, диабетон МР);
- меглитиниды – секретагоги, не являющиеся производными сульфонилмочевины (репаглинид является производным бензойной кислоты, а натеглинид – производным фенилаланина).
Немногочисленные долговременные сравнительные исследования не показали преимущества применения меглитинидов – препаратов непродолжительного действия, направленных на коррекцию постпрандиальной гипергликемии, перед использованием секретагогов – сульфонилуретиков.
Сульфонилуретики применяются в Европе с 50-х годов, начиная с препаратов первого поколения. Эти препараты осуществляют свои эффекты прежде всего за счет усиления секреции эндогенного инсулина поджелудочной железой. Их выбор достаточно велик, а механизм действия во многом схож. Все они действуют через клеточные SUR-рецепторы и АТФ-зависимые калиевые каналы поджелудочной железы/сердца (сарколеммных и митохондриальных мембран), стимулируют увеличение внутриклеточного соотношения АТФ к АДФ в панкреатической β-клетке (A. Dornhorst, 2001).
Это способствует изменению чувствительности АТФ-зависимых калиевых (К+-АТФ) каналов, приводит к мембранной деполяризации и поступлению кальция (Ca2+) в β-клетку, препятствует вхождению калия. Такое увеличение концентрации внутриклеточного Са2+ вызывает выход инсулина из β-клетки в виде секреторных гранул.
Средние значения сахароснижающей активности пероральных средств представлены в табл. 7.8.
|
Группы препаратов |
Снижение HbA1c, % |
Снижение гликемии, ммоль/л |
|
Бигуаниды |
1,5-2,0 |
2,8-3,9 |
|
Глитазоны (тиазолидиндионы) |
0,5-1,8 |
1,4-2,8 |
|
Сульфонилуретики |
0,8-2,0 |
3,3-3,9 |
|
Меглитиниды |
1,7 |
3,4 |
Cравнительная характеристика пероральных средств приводится в табл. 7.9.
|
|
Глимепирид |
Глибенкламид (глибурид) |
Гликлазид |
Глипизид |
|
Свойства |
||||
|
Скорость начала действия |
+++ |
++ |
+++ |
+++ |
|
Продолжительность действия |
Кратковре- |
Продолжи- |
Кратковре- |
Кратковре- |
|
Влияние на К+-АТФ-каналы сердца |
! |
!! |
? |
? |
|
Фармакокинетика |
||||
|
Активные метаболиты |
Да |
Нет |
Нет |
Нет |
|
Путь экскреции: |
|
|
|
|
|
− почки, % |
60 |
50 |
70 |
80 |
|
40 |
50 |
30 |
20 |
|
|
− желчь, % |
60 |
50 |
70 |
80 |
|
40 |
50 |
30 |
20 |
|
|
Период полувыведения, ч |
3,2-8,8 |
10-24 |
8,1-20,5 |
2-4 |
|
Нежелательные эффекты |
||||
|
Расстройства со стороны ЖКТ |
! |
! |
! |
! |
|
Увеличение массы тела |
0 |
!! |
! |
? |
|
Гипогликемия |
! |
!! |
! |
! |
|
Дозировка |
||||
|
Обычная суточная дозировка, мг |
От 1-2 до 8 (США) или 6 (Франция и Великобритания) |
От 1,25-5 до 20 |
40-320 |
От 2,5-5 до 40 |
Принимая во внимание 6-летний опыт использования препарата амарил (глимепирид) у больных сахарным диабетом 2-го типа в качестве монотерапии, а также в различных комбинациях (с бигуанидами, инсулином), нами проведен анализ влияния различных антидиабетических препаратов на состояние гликемического контроля и маркеры атеросклероза (Кравчун Н.А., Караченцев Ю.И., Полторак В.В. и др., 2007).
Под нашим наблюдением находились 79 больных сахарным диабетом 2-го типа (48 женщин, 31 мужчина) от 40 до 70 лет (средний возраст – (58,1 ± 0,3) лет) с продолжительностью заболевания от 3-х до 16-ти лет (в среднем – (8,9 ± 1,3) лет), которые находились в течение 6 месяцев на терапии гликлазидом МР и глимепиридом.
39 больных получали гликлазид МР в дозе 60-120 мг и 40 больных – амарил в дозе 2-4 мг в сутки. Группы обследуемых больных были репрезентативны по возрасту и продолжительности СД (табл. 7.8).
В динамике (до и после лечения) определяли глюкозу крови натощак (ГКн), среднюю глюкозу суточного гликемического профиля (ГКср), глюкозу постпрандиальную (ГКпп), HbA1c и такие предикторы атерогенеза как повышенные уровни систолического артериального давления (САД) и диастолического АД, гипертриглицеридемию и микроальбуминурию (данный показатель в последние годы ассоциируется не только и не столько с диабетической нефропатией, сколько с высоким риском развития сердечно-сосудистой патологии и смертности от нее).
С учетом данных о важной роли снижения концентрации холестерина липопротеинов высокой плотности (ХС ЛПВП) в формировании особенно атерогенных малых плотных ЛПНП, что ведет к раннему развитию атеросклероза и повышению частоты сосудистых катастроф, в число маркеров атерогенеза в данном исследовании был включен уровень ХС ЛПВП.
|
Показатели |
Гликлазид МР, 60-120 мг |
Глимиперид,2-4 мг |
|
|
Количество больных |
39 |
40 |
|
|
Средний возраст, лет |
57,30 ± 0,90 |
59,10 ± 0,72 |
|
|
Продолжительность СД, лет |
7,90 ± 1,10 |
9,80 ± 0,61 |
|
|
ГКн, ммоль/л |
До |
7,80 ± 0,21 9 |
9,10 ± 0,27* |
|
После |
7,00 ± 0,26** |
7,00 ± 0,24** |
|
|
HbA1c, % |
До |
8,20 ± 0,44 9 |
9,00 ± 0,47 |
|
После |
6,50 ± 0,36** |
6,80 ± 0,41* |
|
Примечания:
* – вероятность различий исходных показателей (Р < 0,05);
** – вероятность различий после лечения (Р < 0,05).
Cравнительная характеристика пероральных средств приводится в табл. 7.9.
Полученные данные свидетельствуют о достоверном снижении показателей ГКн и HbA1c на фоне 6-месячной терапии гликлазидом МР и глимепиридом в обеих группах, несмотря на то, что течение сахарного диабета было более тяжелым в группе больных, которые получали глимепирид (амарил), о чем свидетельствовали более высокие показатели гликемии натощак и HbA1c.
Несмотря на достаточное количество сахароснижающих препаратов, имеющихся на фармацевтическом рынке, на сегодняшний день не решен вопрос обеспечения ими адекватного контроля глюкозы с одновременным влиянием на частоту возникновения и прогрессирование макрососудистых осложнений.
Вопрос разработки новых сахароснижающих препаратов остается актуальным и был рассмотрен на заседании Консультативного комитета по препаратам для лечения эндокринологических и метаболических заболеваний Администрации по пищевым продуктам и лекарственным средствам (Food and Drug Administration – FDA) США в июле 2008 г.
Согласно мнению экспертов, для успешной регистрации новых и обоснования эффективности и безопасности уже применяющихся в клинической практике сахароснижающих препаратов необходимы данные долговременных клинических исследований, доказывающих их безопасность и благоприятные эффекты в отношении сердечно-сосудистой системы, равно как и их способность уменьшать риск кардиоваскулярных событий у больных сахарным диабетом 2-го типа.
Сегодня в арсенале эндокринологов появился новый препарат – эксенатид, являющийся первым препаратом, относящимся к совершенно новому классу лекарственных средств для лечения СД 2 – миметиков инкретина. Действие препарата основано на замещении нарушенных при СД 2 эффектов гормона-инкретина ГПП-1 (глюкагоноподобного пепетида-1). Данные клинических исследований свидетельствуют о том, что терапия эксенатидом обеспечивает достоверное улучшение контроля гликемии у больных СД 2. Эксенатид разрешен к применению в качестве дополнительной терапии у пациентов с СД 2 с неудовлетворительным контролем гликемии на фоне лечения метформином, производными сульфонилмочевины, тиазолидиндионами, комбинацией метформина и производных сульфонилмочевины или метформина и тиазолидиндиона.
Помимо доказанного благоприятного влияния эксенатида на параметры углеводного обмена при сахарном диабете 2-го типа, сравнимого с использованием инсулинотерапии, данный препарат способен также оказывать непрямые положительные эффекты на различные показатели метаболизма у пациентов с СД 2, в том числе и на факторы риска диабетических осложнений.
Эксенатид представляет собой синтетический пептид, аминокислотная последовательность которого на 53% идентична таковой человеческого гормона – инкретина ГПП-1, что позволяет эксенатиду выступать в роли мощного антагониста рецепторов к ГПП-1 у человека.
Применение эксенатида путем п/к инъекций у пациентов с СД 2 и избыточной массой тела или ожирением приводит к прогрессирующему стойкому снижению массы тела. Во всех клинических исследованиях применение эксенатида приводило к достоверному прогрессирующему уменьшению массы тела пациентов, которое отмечалось уже после 2-4 недель лечения у большинства пациентов с избыточной массой тела.
Логично предположить, что за счет влияния на массу тела терапия эксенатидом может способствовать снижению инсулинорезистентности у пациентов с СД 2. Кроме того, снижение массы тела, несомненно, оказывает благоприятный эффект в отношении уменьшения риска возникновения кардиоваскулярных событий у больных сахарным диабетом 2-го.
Из монографии «Сахарный диабет: от ребенка до взрослого»
Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В.
ГУ «Институт проблем эндокринной патологии им. В.Я. Данилевского АМН Украины»
Харьковский национальный медицинский университет
Харьковская медицинская академия последипломного образования МЗ Украины
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


