
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Контроль течения сахарного диабета
Статья из монографии "Сахарный диабет: от ребёнка до взрослого".
Согласно современным представлениям единственным способом предупреждения формирования осложнений сахарного диабета является достижение оптимальных показателей гликемии.
В связи с высокой актуальностью проблемы контроля разработаны и внедрены в клиническую практику целевые значения наиболее значимых метаболических и клинических критериев, позволяющие оценивать состояние углеводного и липидного обмена не только в данный момент времени, но и строить долгосрочные прогнозы.
Интегральным показателем, отражающим компенсацию углеводного обмена на протяжении последних 60-90 дней, является HbA1c.
Гликозилированный гемоглобин (HbA1c) – это гемоглобин, в котором молекула глюкозы конденсируется с β-концевым валином в β-цепи молекулы НbА. Этот неферментативный процесс протекает медленно, в течение всей жизни эритроцита (около 120 дней). Установлено, что гликозилирование осуществляется через стадию образования альдимина («шиффовы основания» между альдегидом углеводов и аминогруппой), сравнительно нестойкого, «обратимого» соединения. Далее альдимин посредством химического преобразования (преобразование Амадори) превращается в относительно стойкое, «необратимое» соединение кетоамин. Образовавшийся кетоамин остается присоединенным к белку на весь период его жизни. Гликозилированию подвергаются многие белки организма (белки крови, хрусталика, почек, нервов, сосудов и др.). Скорость гликозилирования и количество гликозилированных белков зависит от величины и длительности гипергликемии.
В норме содержание HbA1c составляет 4-6% общего гемоглобина крови. У больных сахарным диабетом уровень этого белка повышен в 2-3 раза. Cодержание HbA1c имеет прямую корреляцию с уровнем глюкозы в крови. Скорость образования HbA1c, также как и HbA1, зависит от величины гипергликемии, а нормализация его уровня в крови происходит через 4-6 недель после достижения эугликемии. В связи с этим содержание HbA1c является адекватным показателем компенсации углеводного обмена у больных диабетом на протяжении длительного времени.
По рекомендации ВОЗ определение содержания HbA1c в крови больных сахарным диабетом (СД) следует проводить 1 раз в квартал. Этот показатель широко используется как для скрининга населения и беременных женщин с целью выявления нарушения углеводного обмена, так и для контроля лечения больных СД. Большинство национальных диабетических ассоциаций, ВОЗ и Международная федерация диабета рекомендуют поддерживать «строгую» компенсацию углеводного обмена, при которой уровень HbA1c в крови составлял бы < 7% или ≤ 6,5%, или даже ниже 6,5% (при норме 6,0%).
В консенсусе, разработанном в 2006 г. ADA и IDF, подчеркивается, что показатель HbA1c > 7,0% следует рассматривать как недостаточную компенсацию углеводного обмена у больного сахарным диабетом 2-го типа (СД 2) и как необходимость принятия конкретных действий по улучшению лечения для достижения снижения этого показателя до < 7,0%.
Такие «жесткие» рекомендации по контролю углеводного обмена являются следствием проведенного проспективного исследования UKPDS, результаты которого четко свидетельствуют о том, что при уменьшении уровня HbA1c на 1% общая летальность при СД 2 снижается на 21%, риск развития микрососудистых осложнений – на 37%, а инфаркта миокарда – на 14%.
Установлено, что повышение глюкозы в крови на 2 ммоль/л приводит к повышению HbA1c на 1%. Так, концентрация HbA1c 5% свидетельствует о концентрации глюкозы порядка 5,5 ммоль/л, а 6,5% – о концентрации порядка 7,5 ммоль/л.
Соответствие средней концентрации глюкозы и соответствующего содержания HbA1c представлено в табл. 8.1.
|
Уровень HbA1c (%) |
Средняя концентрация глюкозы (ммоль/л) |
Средняя концентрация глюкозы (мг/дл) |
|
5 |
5,5 |
100 |
|
6 |
7,5 |
135 |
|
7 |
9,5 |
170 |
|
8 |
11,5 |
205 |
|
9 |
13,5 |
240 |
|
10 |
15,5 |
275 |
|
11 |
17,5 |
310 |
|
12 |
19,5 |
345 |
Следует отметить, что целевые показатели должны быть индивидуализированы. Так, например, могут иметь место отличия у детей и пожилых в сравнении со значениями у людей среднего возраста, для которых и разработаны основные целевые критерии гликемического контроля, представленные в табл. 8.2.
|
Контингент |
HbA1c (%) |
До еды |
Через 2 часа после еды (постпрандиальный уровень) |
|
Население |
< 6 % |
4-6 ммоль/л |
5-8 ммоль/л |
|
Больные СД |
< 7 % |
4-7 ммоль/л |
5-10 ммоль/л |
|
Больные СД 2 |
< 6,5 % |
< 6 ммоль/л |
< 8 ммоль/л |
Критерии определения состояния гликемического контроля у детей, больных сахарным диабетом, представлены в табл. 8.3.
|
Уровень гликемического контроля |
||||
|
|
Идеальный |
Оптимальный |
Субоптималь- |
Высокий риск (требуется активное вмешательство) |
|
Клиническая оценка |
||||
|
Высокий уровень глюкозы в крови |
Не повышенный |
Без наличия симптомов диабета |
Полиурия, полидипсия, энурез, плохая прибавка массы тела, ребенок не может регулярно посещать школу |
Нечеткость зрения, болезненные судороги, отставание в росте, поздний пубертат, инфекции кожи и гениталий, признаки сосудистых осложнений |
|
Низкий уровень гликемии |
Не сниженный |
Периодические легкие гипогликемии, тяжелые отсутствуют |
Эпизоды тяжелых гипогликемий (с потерей сознания и судорогами) |
|
|
Биохимическая оценка |
||||
|
Гликемиянатощак, ммоль/л |
3,6-6,1 |
4,0-7,0 |
> 8,0 |
> 9,0 |
|
Гликемия после еды, ммоль/л |
4,4-7,0 |
5,0-11,0 |
11,0-14,0 |
> 14,0 |
|
Гликемия ночью, ммоль/л |
3,6-6,0 |
≥ 3,6 |
< 3,6 или > 9,0 |
< 3,0 или > 11,0 |
|
HbA1c, % |
< 6,05 |
< 7,6 |
7,6-9,0 |
> 9,0 |
Учитывая состояния липидного обмена, уровней артериального давления и протеинурии в формировании осложнений заболевания наряду с состоянием углеводного обмена при сахарном диабете, разработаны общие контрольные параметры для взрослых, представленные в табл. 8.4.
|
Признак |
Норма |
Низкий |
Средний риск (макрососудистый) |
Высокий риск (микрососудистый) |
|
HbA1c, % 4 |
4-6 |
< 6,5 |
6,5-7,5 |
> 7,5 |
|
Глюкоза крови |
||||
|
• натощак |
4-5 |
< 5,5 |
5,5-6,0 |
> 6,0 |
|
• после еды |
4-7,5 |
< 7,5 |
7,6-9,0 |
> 9,0 |
|
• перед сном |
4-5 |
< 6,0 |
6,1-7,5 |
> 7,5 |
|
Общий ХС, ммоль/л |
3,3-5,2 |
< 4,8 |
4,8-6,0 |
> 6,0 |
|
ХС ЛПНП, ммоль/л |
0-3,9 |
< 3,0 |
3,0-4,0 |
> 4,0 |
|
ХС ЛПВП, ммоль/л |
0,7-2,0 |
> 1,2 |
1,0-1,2 |
< 1,0 |
|
ТГц, ммоль/л |
0,45-1,86 |
< 1,7 |
1,7-2,2 |
> 2,2 |
|
АД, мм рт. ст. |
||||
|
При нормоальбуминурии |
< 135/85 мм рт. ст. |
|||
|
При патологической альбуминурии |
< 130/80 мм рт. ст. и ниже |
|||
При проведении клинического мониторинга за состоянием гликемического контроля следует придерживаться следующих принципов:
- Проводить мониторинг контроля уровня глюкозы в крови с помощью высокоточных методов определения уровня HbA1c через каждые 2-6 месяцев в зависимости от уровня и стабильности контроля глюкозы в крови, а также изменений в проводимом лечении.
- Сообщать обо всех результатах определения HbA1c в соответствии со стандартами исследования DCCT, пока не будут внесены изменения в стратегию лечения, согласованные на международном уровне.
- Обеспечить измерение HbA1c по месту оказания помощи больным СД или в лабораториях перед клинической консультацией.
- Информировать о результате измерения HbA1c больного СД. Возможно, что в некоторых группах пациентов практичнее пользоваться термином «А1с».
- Проводить соответствующие альтернативные измерения в случаях, когда использование методов определения HbA1c не оправдано в связи с наличием гемоглобинопатии или нарушения обмена гемоглобина.
- Не использовать определение фруктозамина в качестве рутинной замены измерению HbA1c (этот метод может быть полезен в случае, когда определение HbA1c неинформативно).
- В основном, по месту лечения пациента не рекомендуется проводить мониторинг уровня глюкозы плазмы в капиллярной крови в случайно выбранное время дня.
В последнее время получил распространение современный подход к диагностике и лечению сахарного диабета – постоянный мониторинг уровня глюкозы. Для этого широко используется система CGMS (Continuous Glucose Monitoring System) – система постоянного мониторинга глюкозы. Это первая в мире система для непрерывного, постоянного мониторинга уровня глюкозы, которая предоставляет возможность определять показания глюкозы в крови каждые 5 минут на протяжении 3-7 дней, а в сочетании с измерениями HbA1с дает полную картину гликемии в течение нормальной жизни пациента, включая принятие пищи, физические упражнения, работу и сон, и может зафиксировать скрытые колебания уровня глюкозы (рис. 8.1, 8.2).
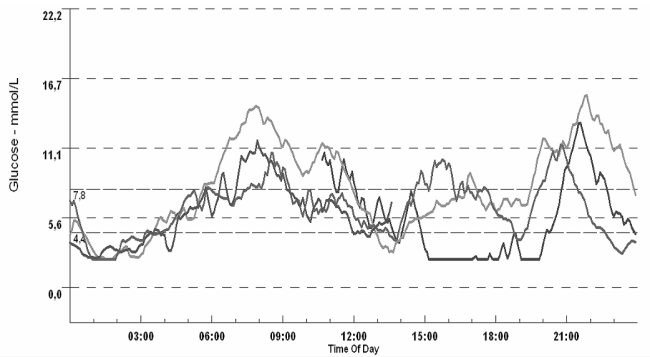
Рис. 8.1. Динамика суточного мониторинга глюкозы крови
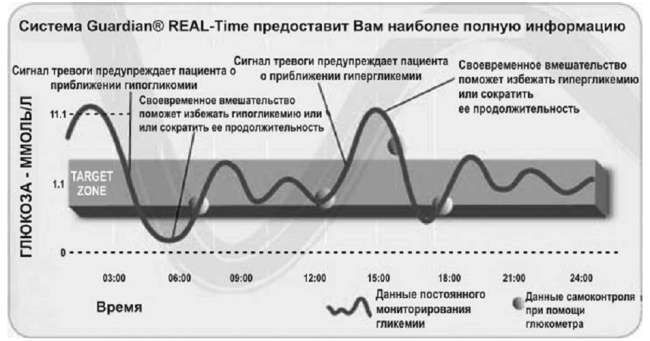
Рис. 8.2. Динамика суточного мониторинга глюкозы крови с помощью системы Guardian REAL-Time
Полная картина поможет более точно анализировать динамику гликемии, выходящей за пределы целевых уровней и, соответственно, более рационально корректировать сахароснижающую терапию. Это дает возможность полностью детализировать гликемический профиль пациента. Система CGMS также регистрирует показатели гликемии, выходящие за пределы целевых уровней, что позволяет повысить качество контроля больных с диабетом.
Система CGMS предоставляет следующие возможности:
- диагностика скрытых гипо- и гипергликемий;
- оптимизация терапии (установление взаимосвязи между уровнями гликемии и приемом пищи, медикаментов или физической нагрузкой);
- обучение пациентов с диабетом, мотивирование их и предоставление им возможности визуализировать гликемические профили, позволяющие пациенту отследить причинно-следственную связь между повседневными событиями и гликемией.
Принципы контроля уровня глюкозы при терапии пероральными сахароснижающими средствами
Терапию пероральными сахароснижающими препаратами следует начинать в случаях, когда одно лишь изменение образа жизни не позволяет поддерживать контроль глюкозы в крови на целевом уровне.
Рассматривать начало лечения пероральным сахароснижающим средством или каждое повышение его дозы в качестве пробных, контролируя реакцию на лечение через каждые 2-6 месяцев.
Начинать лечение следует с метформина (кроме случаев, когда имеются признаки нарушения функции почек), титруя дозу в течение первых недель лечения для снижения риска отмены препарата в связи с развитием побочных явлений со стороны пищеварительного тракта.
У пациентов, принимающих метформин, регулярно контролировать функцию почек, включая оценку риска значительного ее нарушения (СКФ < 60 мл/мин/1,73 м2).
Применять производные сульфонилмочевины в случаях, когда прием метформина неэффективен для поддержания концентрации глюкозы в крови на целевом уровне, или назначать препараты сульфонилмочевины в качестве варианта препарата первой линии лицам без избыточной массы тела.
Провести обучение пациента самоконтролю для предупреждения последствий развития гипогликемии.
При сложности соблюдения пациентом режима лечения возможным вариантом терапии может быть назначение производных сульфонилмочевины один раз в сутки.
Быстродействующие средства, повышающие секрецию инсулина, могут быть полезны в качестве альтернативы производным сульфонилмочевины у некоторых инсулинчувствительных пациентов с непостоянным образом жизни.
Применять тиазолидиндионы – агонисты γ-рецепторов, активируемых пероксисомальным пролифератором (РРАRγ), − в случаях, когда концентрация глюкозы не контролируется на целевом уровне. Назначать агонисты PPARγ дополнительно к приему метформина, производных сульфонилмочевины, метформина в комбинации с производными сульфонилмочевины. Помнить о сердечной недостаточности как противопоказании к применению тиазолидиндионов, а также предупредить пациента с сахарным диабетом о возможности развития выраженного отека.
В качестве варианта дополнительного лечения использовать ингибиторы α-глюкозидазы, которые предпочтительно применять у людей с непереносимостью других видов медикаментозного лечения.
Постепенно повышать дозы препаратов и присоединять другие гипогликемизирующие средства до достижения целевых уровней контроля глюкозы.
В случае ухудшения состояния, несмотря на принятые меры, рассмотреть целесообразность проведения инсулинотерапии на более раннем этапе лечения.
Принципы контроля при инсулинотерапии
После постановки диагноза СД объяснить больному, что инсулинотерапия является одним из возможных вариантов, которые могут способствовать лечению при СД, и может оказаться, что данный метод лечения является лучшим и, в конечном счете, необходимым способом поддержания контроля глюкозы крови, в особенности в течение длительного времени.
Начинать инсулинотерапию до развития недостаточного контроля глюкозы. Для больных сахарным диабетом 2-го типа (СД 2) – при повышении уровня HbA1c (по стандарту DCCT) > 7,5% (при подтверждении данных) на фоне приема максимальных доз пероральных сахароснижающих препаратов. Продолжать лечение метформином. После начала базисной инсулинотерапии дополнительно продолжать терапию производными сульфонилмочевины. Также можно продолжать лечение ингибиторами α-глюкозидазы.
После начала инсулинотерапии продолжать оказание помощи по изменению образа жизни. Во всех случаях рассматривать начало инсулинотерапии или каждое повышение дозы препарата в качестве опытных, регулярно контролируя реакцию на лечение.
Проводить обучение пациента, в том числе в отношении контроля образа жизни и соответствующих мер самоконтроля. Объяснить больному, что начальные дозы инсулина являются низкими из соображений безопасности.
Начинать терапию инсулином с использованием схемы самостоятельной титрации дозы (повышение дозы на 2 ЕД через каждые 2 дня) или посредством контакта пациента с медицинским работником 1 раз в неделю или чаще (при алгоритме с постепенным повышением дозы). При этом целевой уровень глюкозы перед завтраком и перед основным приемом пищи составляет менее 6,0 ммоль/л (< 110 мг/дл). В случаях, когда такой уровень недостижим, следует проводить мониторинг в другое время суток для определения особенностей неудовлетворительного контроля уровня глюкозы в крови.
Медицинским работникам следует продолжать оказывать помощь пациенту по телефону до момента достижения целевых уровней глюкозы крови.
Использовать шприц-ручки (предварительно заполненные или многократного использования) или шприцы/флаконы в соответствии с выбором пациента.
Поощрять п/к инъекции инсулина в область живота (наиболее быстрое всасывание) или бедра (самое медленное всасывание), кроме того, объяснять, что возможными местами инъекции являются ягодичная область и предплечье.
Принципы контроля в отношении кардиоваскулярного риска
- Обеспечить оптимальный контроль путем изменения образа жизни и надлежащий контроль глюкозы в крови и АД.
- Оценить наличие кардиоваскулярного риска на момент диагностирования сахарного диабета и затем не реже 1 раза в год определять:
- наличие сердечно-сосудистых заболеваний на текущий момент или в анамнезе;
- наличие традиционных кардиоваскулярных факторов риска (курение, спектр липидов в сыворотке крови, а также семейный анамнез раннего развития сердечно-сосудистых заболеваний);
- возраст и индекс массы тела – наличие абдоминального ожирения;
- другие особенности метаболического синдрома и поражения почек (включая низкий уровень ХС ЛПВП, высокий уровень триглицеридов, повышение скорости экскреции альбумина с мочой);
- наличие фибрилляции предсердий.
- Для определения степени риска не использовать уравнения, разработанные для популяций без СД. В целях оценки и информирования о риске можно пользоваться компьютерной программой расчета риска, разработанной в рамках UKPDS (United Kingdom Prospective Diabetes Study).
- Рекомендовать пациентам отказаться от курения или хотя бы сократить число выкуриваемых сигарет, в особенности, если они выражают такое намерение.
- Назначить прием ацетилсалициловой кислоты в дозе 75-100 мг/сут. (за исключением случаев ее непереносимости или неконтролируемого АД) лицам с признаками сердечно-сосудистых заболеваний или из группы высокого риска.
- Для контроля спектра липидов крови обеспечить активное лечение:
- статинами в стандартных дозах всех лиц в возрасте старше 40 лет (или всех пациентов с наличием сердечно-сосудистой патологии);
- статинами в стандартных дозах всех больных в возрасте старше 20 лет с наличием микроальбуминурии или тех, у которых выявлен особенно высокий риск заболевания;
- фенофибратом в дополнение к статинам в случаях, когда ТГц сыворотки крови составляют > 2,3 ммоль/л (> 200 мг/100 мл) при оптимальном контроле уровня ХС ЛПНП;
- другими гиполипидемическими средствами (эзетимибом, препаратами никотиновой кислоты с замедленным высвобождением, концентрированных омега-3 ЖК) тех, у кого не удалось достичь целевых уровней терапии гиполипидемическими средствами или у кого имеется непереносимость в отношении средств, применяемых в стандартных схемах.
- При каждой консультации врача проверять степень достижения целевых уровней липидов.
- В ранние сроки направлять для дальнейшего обследования и возможного проведения реваскуляризации лиц с неустановленным или симптоматическим заболеванием периферических артерий, с осложнениями в результате ИБС или с признаками патологии сонных артерий.
Контроль формирования и прогрессирования нейропатии
- Проведение диагностики поражения сенсорно-двигательных нервов посредством сбора анамнеза и обследования.
- Определение содержания витамина В в сыворотке крови, исследование функции щитовидной железы, определение уровня креатинина/мочевины и сбор анамнеза по применению лекарственных средств.
- Диагностика клинической стадии диабетической нефропатии с симптоматическим течением (болевой формы) с исключением других возможных причин развития симптомов.
- Проведение лечения согласно соответствующему протоколу.
- Своевременная диагностика стойких нарушений сна.
- Диагностика эректильной дисфункции с помощью сбора анамнеза (включая анамнез применения лекарственных средств), определение уровней содержания пролактина и тестостерона, исследования с ингибиторами фосфодиэстеразы 5 типа (ФДЭ 5) (при отсутствии противопоказаний в виде проводимой терапии нитратами).
- В соответствующих случаях предупреждение анастезиологов о наличии данного состояния.
Клинический мониторинг и беременность
- Ежегодное выяснение вероятности беременности с помощью прямого опроса всех женщин с сахарным диабетом детородного возраста. В определенных случаях – рекомендации в отношении методов контрацепции.
- Всем женщинам перед беременностью, если она запланирована, необходимы рекомендации относительно:
- контроля беременности при наличии СД;
- оптимизации контроля уровня глюкозы в крови (перед зачатием целевой уровень HbA1c в соответствии со стандартами DCCT должен составлять < 6,1%);
- прекращения приема гипогликемизирующих средств (все еще может быть показано применение метформина) и начала проведения инсулинотерапии в соответствующих случаях;
- оптимизации контроля артериального давления (АД);
- прекращения применения ингибиторов АПФ и антагонистов рецепторов к ангиотензину II, метилдопа, нифедипина с модифицированным высвобождением, лабеталола;
- прекращения применения статинов и фибратов;
- оценки поражения глаз и почек (при выявлении осложнений обсудить их с пациенткой и провести лечение);
- оценки функции щитовидной железы;
- потребления алкогольных напитков и курения;
- терапии фолиевой кислотой.
- Женщинам из группы высокого риска развития сахарного диабета (гестационный диабет в анамнезе, ожирение – в особенности его абдоминальный тип, высокая распространенность СД среди населения), начиная с первой консультации в пренатальном периоде, дать рекомендации по здоровому образу жизни (питанию и физической активности), проверить во время первой консультации в дородовом периоде, есть ли гипергликемия, при наличии показаний провести оральный тест толерантности к глюкозе (ОТТГ).
- Всем пациенткам измерить содержание глюкозы в плазме крови во время первой консультации после срока беременности 20 недель (у женщин группы низкого риска – после 24-28 недель); при нарушении уровня глюкозы провести ОТТГ с нагрузкой 75 г глюкозы.
- У женщин с наличием гестационного сахарного диабета в анамнезе на 45–60-й день беременности провести дополнительное обследование.
- Вести пациентку из группы риска как больную СД, если уровень глюкозы плазмы крови натощак > 7,0 ммоль/л (> 125 мг/100 мл) и/или через 2 ч после нагрузки > 7,8 ммоль/л (> 140 мг/100 мл).
- Проверить понимание вопросов контроля СД при беременности, проводимую в настоящий момент медикаментозную терапию, а также контроль уровня глюкозы в крови, наличие осложнений СД и других патологических состояний. Дать соответствующие рекомендации.
- Проводить офтальмологическое обследование во время первой консультации в дородовом периоде и в течение каждого триместра беременности.
- Проводить диетотерапию и обучение. При избыточной массе тела рекомендовать диету, соответствующую лицам с оптимальной массой тела, умеренные физические нагрузки, например, пешие прогулки.
- Регулярно проверять в зависимости от достигнутого целевого уровня контроля глюкозы в крови другие ассоциированные с СД нарушения и состояния, обусловленные беременностью, и проводить лечение.
- Целевой уровень HbA1c − < 6,0% (в соответствии со стандартами DССТ) или ниже, при безопасности его достижения, с использованием самоконтроля содержания глюкозы в крови до уровня 3,3-6,7 ммоль/л (60-120 мг/100 мл) 4 раза в сутки (перед завтраком и через 1-2 час. после каждого приема пищи), а также, при наличии показаний, проведением инсулинотерапии.
- Проводить инсулинотерапию с использованием тщательного и интенсивного самоконтроля и коррекции дозы, учитывая возможность повышения потребности организма в инсулине по мере течения беременности.
- На изменение потребности в дозе инсулина могут дополнительно повлиять неукротимая рвота или терапия стероидными средствами, в связи с чем может потребоваться госпитализация.
- Проводить мониторинг увеличения массы тела и повышения АД и давать соответствующие рекомендации и/или провести лечение. Артериальное давление (АД) должно находиться на уровне < 130/80 мм рт. ст., при этом не рекомендуется применять средства, оказывающие блокирующее влияние на ренин-ангиотензиновую систему.
- Во время родов применять внутривенное введение инсулина (если пациентка получает инсулин или при необходимости в нем).
- Прогнозировать изменение потребности в дозе инсулина и поэтому учитывать необходимость в более частом мониторинге уровня глюкозы при продолжении инсулинотерапии в послеродовом периоде и во время кормления грудью.
- Обеспечить соответствующие средства и уход за новорожденным.
- У женщин с наличием гестационного сахарного диабета на 45–60-й день после родов проверить возможность развития СД. При его отсутствии дать рекомендации с учетом высокого риска развития СД в будущем, а также в отношении профилактических мер, направленных на изменение образа жизни.
- Рекомендовать ежегодно проходить обследование на сахарный диабет
Из монографии «Сахарный диабет: от ребенка до взрослого»
Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В.
ГУ «Институт проблем эндокринной патологии им. В.Я. Данилевского АМН Украины»
Харьковский национальный медицинский университет
Харьковская медицинская академия последипломного образования МЗ Украины
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


