
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Ожирение и кардиометаболический риск пациента. Возможности профилактики
Обсуждаются вопросы вклада ожирения в кардиометаболический риск пациента. Отмечено увеличение распространенности ожирения в мире и России, обозначены патогенетические связи ожирения с рядом сердечнососудистых заболеваний и метаболическими нарушениями. Предложены возможные подходы к снижению массы тела и профилактике кардиометаболических нарушений, ассоциированных с ожирением.
К настоящему времени ожирение постепенно превратилось для современного общества в приоритетную и серьезную проблему. Его распространенность за последние годы существенно увеличилась во всем мире, что позволяет говорить об «эпидемии» данного заболевания. Если в 1995 г. в мире ожирением страдали200 млн. взрослых людей, то к 2000 г. их число возросло до300 млн. (более 30% жителей планеты, данные ВОЗ) [9]. К2025 г. предполагается двукратное увеличение числа лиц с ожирением, что составит около 50% взрослого населения США, 40% жителей Австралии и Великобритании и боее 20% населения Бразилии [17].Решение проблемы ожирения зачастую носит механистический характер, а врачебные мероприятия обычно сводятся к диетическим запретам. При таком подходе, пациенту достичь идеальной массы тела (МТ) практически невозможно. Опасность ожирения состоит в его ассоциации с большим числом кардиометаболических осложнений – дислипидемией (ДЛП), артериальной гипертонией (АГ), ишемической болезнью сердца (ИБС), сахарным диабетом (СД) типа 2 [17]. Ожирение препятствует эффективной профилактике этих хронических заболеваний, осложняет их течение; стандартные дозы лекарственных препаратов при нем часто менее эффективны, наблюдается меньшая приверженность пациентов назначаемой терапии.
Доказательства причинно-следственной связи ожирения с серьезными метаболическими нарушениями и сердечнососудистыми заболевания и (ССЗ) определяют важность коррекции МТ для снижения кардиометаболического риска. Ожирение – хроническое заболевание, которое прогрессирует при естественном течении, поэтому требует пожизненного лечения, самоконтроля за потреблением пищи и состоянием здоровья. Эффективный контроль за МТ может быть достигнут только в случае применения комплекса профилактических мероприятий. Стратегическое значение имеет и медикаментозное лечение больных на основе принципов доказательной медицины.
Основную роль в высокой распространенности ожирения играют внешнесредовые факторы: избыточное потребление калорийной пищи, богатой жирами и легкоусвояемыми углеводами; хаотичный режим приема пищи с преобладанием обильного питания в вечернее и ночное время; низкая физическая активность. Так, у людей, проводящих перед телевизором более 3 ч в сутки, риск развития ожирения в 2 раза выше, чем у тех, кто тратит на просмотр телепередач менее 1 ч [15]. Лишние 50 ккал в сутки, источником которых могут быть 1/3 железной баночки кока-колы, горсть чипсов или 25 г мороженого, ведут к увеличению МТ на 2,25 кг в год [2]. Именно на эти факторы образа жизни в первую очередь должно быть нацелено внимание врачей при профилактике ожирения и его негативных последствий. Критерий ожирения – индекс МТ (ИМТ) >30,0 кг/м2, а избыточной МТ – 25,0–29,9 кг/м2.
Нарастание МТ – результат нарушенного энергетического баланса, когда поступление энергии (калорий с пищей) превышает ее расход (например, вследствие нарушения окисления жира или низкой физической активности). Это ведет к патофизиологическим изменениям в жировой ткани, а именно к гипертрофии жировых клеток (адипоцитов), увеличению их числа, нарушению функциональной активности. Особого внимания заслуживает андроидное, или абдоминальное ожирение (АО) с избыточным отложением жира в области верхней половины туловища – на животе и увеличением количества висцерального жира в сальнике и брыжейке. Об АО свидетельствует окружность талии (ОТ) у мужчин 94 см и более, у женщин – 80 см и более. Определение АО у лиц с избыточной или даже нормальной МТ переводит их в группу высокого сердечнососудистого риска [7].
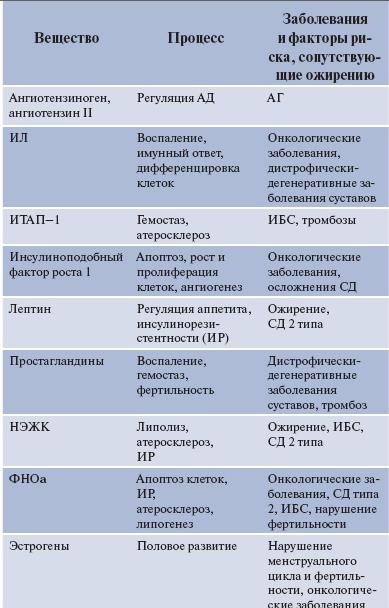
Почему так происходит? В 1953 г. G.C. Kennedy предположил, что жировая ткань, играя роль энергетического депо, выполняет также функции эндокринной железы. Адипоциты – активные клетки, секретирующие гормоны, факторы роста и цитокины: эстрогены, ангиотензиноген, ангиотензин II, простагландины, фактор некроза опухоли a (ФНОa), интерлейкины (ИЛ1), лептин, резистин, адипонектин, инсулиноподобный фактор роста 1,ингибитор активатора плазминогена типа 1 (ИТАП-1),фибриноген [11]. При АО недостаток или избыток этих биологически активных веществ оказывает негативные сосудистые, метаболические, воспалительные и другие воздействия на разные системы организма человека (см. таблицу). Итог их действия на сердечнососудистую систему – развитие у пациента с ожирением ССЗ, в основе которых лежат такие процессы, как атеросклероз и тромбоз.
В российской популяции распространенность ожирения увеличивается с возрастом и достигает наибольшей частоты в группе 60 лет [3]. Распространенность АО среди мужчин и женщин в 2 раза выше, чем частота ожирения, оцениваемая по ИМТ.
Несмотря на прочные научные доказательства, роль ожирения как фактора риска развития ССЗ и повышенной сердечнососудистой смертности россиян, врачами чаще недооценивается.
ОЖИРЕНИЕ И ДИСЛИПИДЕМИЯ
У лиц с избыточной МТ атерогенная ДЛП развивается в 1,5раза чаще [6]. При увеличении ИМТ с 20 до 30 кг/м2 уровень атерогенного холестерина (ХС) липопротеидов низкой плотности (ЛПНП) повышается на 10–20 мг/дл, что увеличивает риск развития ИБС в течение 5–10 лет на 10%. При ожирении повышается уровень ТГ, увеличивается образование мелких плотных частиц ЛПНП и снижается способность антиатерогенных липопротеидов высокой плотности (ЛПВП) акцептировать ХС с клеточных мембран. При ожирении часто встречается гиперлипидемия IV типа (редко – V типа). Параллельно с ростом МТ увеличивается высвобождение из жировых клеток в портальный кровоток неэстерифицированных жирных кислот (НЭЖК), что влечет за собой повышениев печени синтеза липопротеидов очень низкой плотности(ЛПОНП). Особенно заметные проатерогенные нарушения в системе транспорта липидов встречаются при АО. В интраабдоминальных адипоцитах под влиянием катехоламинов усиливается липолиз ТГ, ведущий к высвобождению в кровь (в портальную циркуляцию) большого количества НЭЖК.
Хроническое повышение в крови содержания НЭЖК очень неблагоприятно для метаболизма и кардиометаболического риска: в печени усиливаются процессы глюконеогенеза и увеличивается скорость продукции печенью глюкозы (особенно у диабетиков); в скелетных мышцах формируется инсулинорезистентность (ИР); в поджелудочной железе нарушается секреторная активность b-клеток; в сосудах развивается дисфункция эндотелия со всеми вытекающими из этого неблагоприятными последствиями, ускоряющими атерогенез.
ОЖИРЕНИЕ И ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
В 1988 г. Американская ассоциация сердца подтвердила, что ожирение (особенно абдоминальное) – независимый модифицируемый фактор риска развития ИБС. Так, риск развития ИБС в исследовании Nurses Health Study, в которое были включены медсестры, увеличивался в 2 раза при наличии избыточной МТ и в 3 раза – при ожирении [22]. Результаты патоморфологического исследования с анализом 1260 случаев показали, что выраженный коронарный атеросклероз у лиц с толщиной абдоминальной жировой складки более 3 см встречался в 2 раза чаще, чем у тех, у кого эта складка была меньше [4]. Прибавка МТ на 5–8 кг сопровождалась увеличением риска развития инфаркта миокарда (ИМ) и смерти от ИБС на 25% [5]. Коронарная смертность заметно (в 2 раза) увеличивается при достижении ИМТ 27кг/м 2, а при ИМТ 30 кг/м 2 – в 4,5 раза. Вклад ожирения (по величине ИМТ) в структуру смертности от ИБС российских мужчин составляет 14,9%, российских женщин – 47,7%. В исследовании EUROASPIRE установлено, что среди лиц, перенесших острый ИМ, ожирение регистрировалось у 23% мужчин и 33% женщин, а избыточная МТ – у 80% мужчин и 75% женщин. Более того, через 6–48 мес. после ИМ количество пациентов с ожирением возрастало на 16% в группе мужчин и на17% в группе женщин.
Непосредственной причиной острых осложнений коронарного атеросклероза является образование тромба в коронарных артериях вследствие активации (повышения) при ожирении целого ряда тромбогенных факторов (фибриногена, VII фактора коагуляции, ИТАП-1 и активности тромбоцитов). Важную роль в активации процессов тромбообразования при ожирении играет дисфункция эндотелия. Среди новых тромбогенных механизмов при ожирении – низкий уровень специфического белка адипоцита – адипонектина [13]. Адипонектин, аккумулируясь в субэндотелиальном пространстве, может ингибировать адгезию моноцитов к эндотелию, миграцию и пролиферацию гладкомышечных клеток сосуда. Низкий уровень адипонектина у тучных пациентов с ИБС рассматривается как независимый предиктор риска смерти этих пациентов.
ОЖИРЕНИЕ И АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
У тучных людей АГ встречается в 2,9 раза чаще, чем улиц с нормальной МТ. У 80% мужчин и 61% женщин, включенных во Фрамингемское исследование, причиной развития АГ стало именно нарастание МТ [21].Увеличение МТ на 5% в течение 4 лет повышает вероятность развития АГ на 30%. На каждые лишние 4,5 кг МТ приходится увеличение систолического АД (САД) на 4,4 мм рт. ст. у мужчин и на 4,2 мм рт. ст. у женщин [18].Развитие АГ при ожирении обусловлено активацией ряда механизмов, регулирующих уровень АД: гиперволемией, повышенной задержкой натрия, повышением периферического сосудистого сопротивления, высокой активностью симпатической нервной системы, наличием гиперинсулинемиии ИР, высокой активностью ренин-альдостерон-ангиотензивной системы, гиперпродукцией лептина, увеличением концентрации внутриклеточного кальция.
Эффекты ожирения и АГ потенцируются в отношении неблагоприятного влияния на структуру и функцию сердца: увеличивается уровень пред - и постнагрузки на сердце, особенно у лиц с выраженным и продолжительным (>15 лет) ожирением; возрастает риск формирования смешанной формы гипертрофии левого желудочка (ГЛЖ). Вероятность развития ГЛЖ повышается с 5,5% у лиц с нормальнойМТ до 29,9% у лиц с ожирением. При присоединении к ожирению АГ риск ГЛЖ возрастает болеечем в 4 раза. Хорошо известно, что ГЛЖ – один из прогностически неблагоприятных факторов развития грозных осложнений со стороны сердца, в том числе хронической сердечной недостаточности, нарушений ритма и внезапной смерти.
НЕКОТОРЫЕ БИОЛОГИЧЕСКИЕ АКТИВНЫЕ ВЕЩЕСТВА, ОБРАЗУЮЩИЕСЯ В ЖИРОВОЙ ТКАНИ, И ИХ ВОЗМОЖНАЯ ПАТОФИЗИОЛОГИЧЕСКАЯ РОЛЬ
ОЖИРЕНИЕ И ИНСУЛЬТ
Результаты исследований показывают, что ожирение может быть независимым фактором риска (ФР) развития ишемического инсульта (но не геморрагического).Так, у женщин с ИМТ>27 кг/м2 риск ишемического инсульта на 75% выше, а при ИМТ>32 кг/м2 – на 137%,чем у женщин с нормальной МТ [16].
ОЖИРЕНИЕ И САХАРНЫЙ ДИАБЕТ
Ожирение (особенно АО) – один из значимых ФР развития СД типа 2. До 90% пациентов с СД типа 2 страдают ожирением. С каждой единицей ИМТ (после 22кг/м2) относительный риск развития СД увеличивается примерно на 25–27% [8, 10]. Риск заболеть СД типа 2возрастает в 3 раза при ожирении I степени, в 5 раз – при ожирении II степени и более чем в 10 раз – при ожирении III–IV степени; по данным других исследователей, при ИМТ >25 кг/м2 частота СД типа 2 возрастает в 8 раз ,а при ИМТ >30 кг/м2 – в 40 раз.
Жировая ткань вырабатывает различные вещества (резистин, ФНОa, адипонектин и др.), которые влияют на чувствительность периферических тканей к инсулину и нарушают клеточные механизмы утилизации глюкозы. Важную роль в развитии ИР играет увеличение биодоступности и окисления НЭЖК. Ожирение ухудшает возможности компенсации СД типа 2, усугубляя гликемию и атерогенную ДЛП, что повышает риск развития ИБС (в 4 раза у женщин и в 2 – у мужчин).
ПОДХОДЫ К ЛЕЧЕНИЮ ОЖИРЕНИЯ
Основная задача при лечении ожирения – постепенное изменение неправильного образа жизни пациента, исправление нарушенного пищевого стереотипа, снижение главенствующей роли пищевой мотивации, ликвидация неправильных связей между эмоциональным дискомфортом и приемом пищи. При этом очень важно, чтобы вырабатываемые у пациента новые навыки правильного пищевого поведения и физической активности остались у него на всю жизнь. В качестве первичной цели предлагается снижение МТ на 10% (5–10 кг) в течение 6 мес. что приводит к снижению смертности от всех причин на 20%, сердечнососудистой смертности – на 9%, онкологической – на 37%, смертности, связанной с СД, – на 44% [12]. Пациентам с ИМТ >30 кг/м2 или с кардиометаболическими осложнениями (СД, АГ, ДЛП) даже при меньшей величине ИМТ трудно добиться клинически значимого снижения МТ. И здесь сложно обойтись без препаратов, эффективно снижающих МТ и удерживающих ее в оптимальных пределах в течение длительного времени.
К лекарственным препаратам, разрешенным к использованию для лечения ожирения, предъявляют особые требования, а именно: препарат должен быть изучен в эксперименте; иметь «открытую» формулу, известный состав и механизм действия; быть эффективным при пероральном приеме и безопасным при длительном применении без эффекта привыкания. При этом применяемый для снижения МТ препарат позволяет решать целый ряд проблем тучного пациента, в том числе уменьшает потребность в применении лекарственных средств. Выбирая препарат для лечения ожирения, важно знать как его позитивные свойства, так и негативные. При этом источником достоверной информации должны быть не рекламные проспекты, а многоцентровые рандомизированные исследования.
В настоящее время препаратом выбора в лечении больных с ожирением, в том числе с кардиометаболическими осложнениями ожирения, является Ксеникал (орлистат, «Ф. Хоффманн–Ля Рош Лтд.», Швейцария)– средство периферического воздействия в пределах желудочно-кишечного тракта (ЖКТ). Ксеникал подавляет активность желудочных и панкреатических липаз, что тормозит расщепление и всасывание около 30% жиров пищи при дозе препарата 120 мг 3 раза в день. Секреция липаз усиливается под влиянием пищи, поэтому Ксеникал рекомендуется принимать во время еды,чтобы добиться максимального подавления всасывания жиров. После отмены препарата его фармакологическое действие быстро прекращается, а активность липазы восстанавливается. Ксеникал даже в высоких дозах не оказывает влияния на другие ферменты ЖКТ, в том числе на амилазу, трипсин, химотрипсин и фосфолипиды. Одновременно препарат уменьшает количество НЭЖК и моноглицеридов в просвете кишечника, а также снижает растворимость и последующее всасывание ХС. Очень важно, что Ксеникал тормозит всасывание пищевого ХС в кишечнике независимо от уменьшения МТ [14].
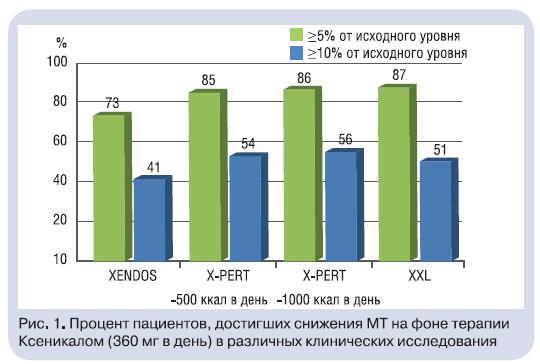
К достоинствам препарата можно отнести отсутствие системных эффектов, поскольку он не всасывается в кровь, не накапливается в организме при длительном применении, имеет минимальное, клинически не значимое взаимодействие с другими лекарствами. Побочные эффекты со стороны ЖКТ на фоне приема Ксеникала зависят от употребления жирной пищи обусловлены механизмом действия препарата (подавлением всасывания пищевых жиров), а не самим препаратом как таковым. Они, как правило, преходящие и в большинстве случаев прекращаются в течение первых недель терапии при ограничении потребления жира до 30% от калорийности суточного рациона. Применение Ксеникала, напротив, позволяет сформировать у пациента новые навыки правильного пищевого поведения. Доказательства эффективности Ксеникала получены в многочисленных рандомизированных плацебоконтролируемых исследованиях различной продолжительности (от 7 мес. до 4 лет) [1]. Анализ крупных исследований у пациентов с ожирением, ассоциированным скардиометаболическими ФР и состояниями (n>19000),– исследования ХХL (Xenical Extra Large), X-PERT(Xenical Prospective Evaluation in Real Practice Treatment)и XENDOS (Xenical in the prevention of Diabetes in ObeseSubjects) – показал, что прием Ксеникала в стандартной дозе обеспечивает снижение МТ на 5% и более от исходной у 73–87% пациентов, а на 10% – у 41–56%(рис. 1) [19, 20, 23]. Снижение МТ составило в среднем10,8 кг в течение 6–9 мес. лечения в исследовании XXLи 6,9 кг в течение 4 лет в исследовании XENDOS.
Для эффективного снижения МТ при лечении Ксеникалом не требуется резких ограничений калорийности суточного пищевого рациона: в исследовании X-PERTпоказано, что потеря МТ практически одинакова при комбинации Ксеникала с разной степенью уменьшения калорийности пищи: на 500 ккал – 11,4 кг, на 1000ккал–11,8 кг, причем наиболее интенсивное снижение МТ при приеме Ксеникала наблюдается в первые 3 мес. лечения. Установлено, что потеря МТ на 5% и более от исходной за этот период – предиктор долгосрочных и эффективных результатов лечения ожирения.
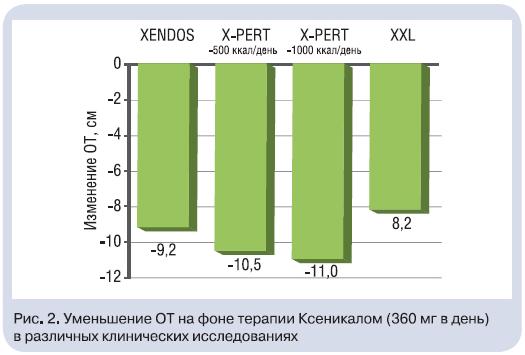
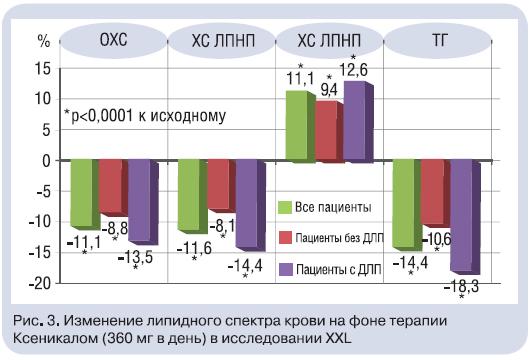
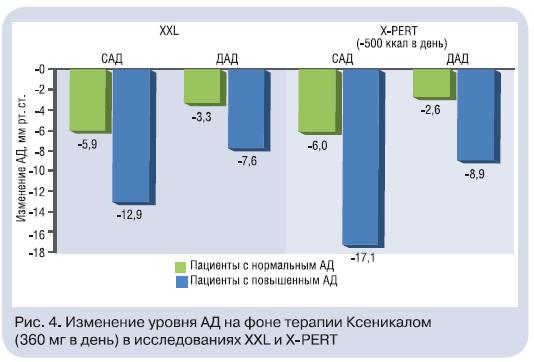
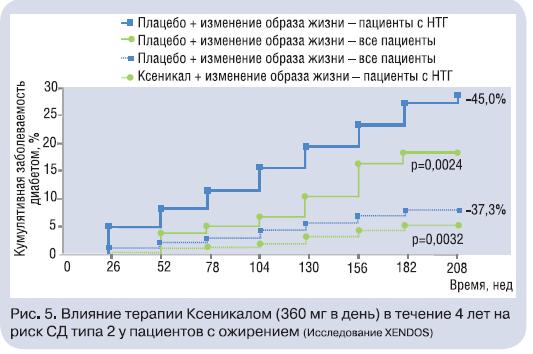
Терапия Ксеникалом тучных пациентов приводила к снижению выраженности АО: ОТ уменьшалась более чем на 8 см через год (рис. 2). Это, несомненно, оказывало благоприятное воздействие на другие факторы высокого кардиометаболического риска. В исследовании XXL, выполненном в реальной практике, хорошо продемонстрирован гиполипидемический эффект Ксеникала: снижение уровня атерогенных липидов (общего ХС и ТГ) и ХС ЛПНП независимо от их исходной концентрации в крови, диетических ограничений, степени снижения МТ (для ХС ЛПНП) – рис. 3 [23]. При этом антиатерогенное действие Ксеникала, как показано в исследовании XENDOS, проявляется в течение 4 лет его приема [20]. Обращает на себя внимание значимое повышение доли антиатерогенной фракции ХС – ХСЛПВП – в среднем на 11,1% в исследовании XXL (см. рис. 3). Такая же позитивная динамика ХС ЛПВП отмечена и в других исследованиях (X-PERT и XENDOS).Анализ результатов исследований XXL и X-PERT показал, что терапия Ксеникалом (360 мг в день) достоверно снижала САД и диастолическое АД (ДАД) у тучных пациентов, причем с наибольшим эффектом– у пациентов с АГ (рис. 4). Зависимость антигипертензивного эффекта Ксеникала от степени снижения МТ демонстрирует важность контроля МТ и ограничения потребляемых с пищей жиров для профилактики повышения АД. Снижение кардиометаболического риска у тучного пациента на фоне Ксеникала возможно вследствие улучшения метаболизма углеводов: снижения концентрации инсулина натощак и повышения чувствительности периферических тканей к инсулину,в том числе – при наличии СД. Клинически это выражается в снижении относительного риска развития СД на 37% по сравнению с таковым при приеме плацебо у всех обследованных, а у пациентов с нарушенной толерантностью к глюкозе (НТГ) – на 45% (рис. 5) [20].Положительная динамика показателей липидного и углеводного обмена на фоне терапии Ксеникалом привела к тому, что 31% больных с ДЛП, 18% – с АГ и 16%– с СД типа 2 удалось отменить прием гиполипидемических, антигипертензивных и сахароснижающих препаратов, а у 15; 8 и 18% соответственно снизить их дозы. Очевидно, что любой терапевтический режим, позволяющий отказаться от приема препаратов или снизить их дозу, улучшает приверженность пациентов лечению и обладает рядом преимуществ перед режимом, не дающим таких эффектов.
Проблема адекватного контроля АД, коррекции уровней липидов крови и протекции органов-мишеней с целью достижения максимально низкого кардиометаболического риска у тучного пациента может быть успешно решена при правильном выборе профилактической стратегии. Обязательным компонентом этой стратегии должно стать лечение ожирения с применением комбинации не медикаментозных методов и лекарственной терапии (Ксеникал).
Информация по применению препарата КСЕНИКАЛ (ОРЛИСТАТ)*
Торговое название препарата: Ксеникал
Международное непатентованное название: орлистат
Состав:
Одна капсула содержит: Орлистат – 120 мг.
Фармакотерапевтическая группа
Ингибитор липаз ЖКТ (А08АВ01)
Фармакологические свойства
Ксеникал – специфический ингибитор желудочно-кишечных липаз, обладающий продолжительным действием. Его терапевтическое действие осуществляется в просвете желудка и тонкого кишечника и заключается в образовании ковалентной связи с активным сериновым участком желудочной и панкреатической липаз. Инактивированный фермент при этом теряет способность расщеплять жиры пищи, поступающие в форме триглицеридов, на всасывающиеся свободные жирные кислоты и моноглицериды. Поскольку нерасщепленные триглицериды не всасываются, возникающее вследствие этого уменьшение поступления калорий в организм приводит к уменьшению массы тела. Таким образом, терапевтическое действие препарата осуществляется без всасывания в системный кровоток. Действие орлистата начинается через 24-48 часов после приема. После отмены препарата содержание жира в кале через 48-72 часа обычно возвращается к уровню, имевшему место до начала терапии.
Фармакокинетика
Всасывание
У добровольцев с нормальной массой тела и ожирением системное воздействие препарата минимально. Через 8 часов после преорального приема препарата не измененный орлистат в плазме определить не удалось. В целом, после приема терапевтических доз выявить неизмененный орлистат в плазме удалось лишь в редких случаях, при этом концентрации его были крайне малы (< 10 н/мг или 0,02 мк моль). Признаки кумуляции отсутствовали, что подтверждает, что всасывание препарата минимально.
Распределение
Объем распределения определить нельзя, поскольку препарат очень плоховсасывается. In vitro орлистат более чем на 99% связывается с белкамиплазмы (в основном, с липротеинами и альбумином).
Метаболизм
Судя по данным, полученным в эксперименте на животных, метаболизм орлистата осуществляется, главным образом, в стенке кишечника. В исследовании у лиц с ожирением установлено, что примерно 42% от минимальной фракции препарата, которая подвергается системному всасыванию, приходится на два основных метаболита – М1 и М3, крайне слабоингибирующие липазу (соответственно, в 1000 и 2500 раз слабее, чем орлистат). С учетом такой низкой ингибирующей активности и низких плазменных концентраций после приема терапевтических доз, эти метаболиты рассматриваются как фармакологически неактивные.
Выведение
Исследования у лиц с нормальной избыточной массой тела показали, что основным путем элиминации является выведение невсосавшегося препарата с калом. С калом выводилось около 97% принятой дозы препарата, причем 83% - в виде неизмененного орлистата. Кумулятивная почечная экскреция составляет менее 2% принятой дозы. Время до полной элиминации препарата из организма ( с калом и мочой)равняется 3-5 дням. Как орлистат, так и метаболиты М1 и М3 могут подвергаться экскреции с желчью.
Показания к применению.
Длительная терапия больных ожирением или пациентов с избыточной массой тела, в том числе имеющих ассоциированные с ожирением факторы риска, в сочетании с умеренно гипокалорийной диетой.
В комбинации с сахароснижающими препаратами (метформин, препараты сульфонил мочевины и/или инсулин) или умеренно гипокалорийной диетой у больных сахарным диабетом 2 типа с избыточной массой тела или ожирением.
Противопоказания
Синдром хронической мальабсорбции, холестаз, повышенная чувствительность к препарату или любым другим компонентам, содержащимся в капсуле.
Способ применения и дозы
У взрослых рекомендованная доза орлистата составляет одну капсулу (120мг) с каждым основным приемом пиши (во время еды или не позднее, чем через час после еды). Если прием пищи пропускают или если пища не содержит жира, то прием Ксеникала также можно пропустит. Увеличение дозы орлистата свыше рекомендованной (120 мг 3 раза в сутки) не приводит к усилению его терапевтического эффекта. Коррекции дозы у больных пожилого возраста не требуется. Коррекции дозы при нарушении функции печени или почек не требуется. Безопасность и эффективность Ксеникала у детей моложе 18 лет не установлена.
Особые указания:
Ксеникал эффективен в плане длительного контроля массы тела (снижение массы тела и ее поддержание на новом уровне, предотвращение повторной прибавки массы тела). Лечение Ксеникалом приводит к улучшению профиля факторов риска и заболеваний, сопутствующих ожирению, включая гиперхолестеринемию, сахарный диабет 2 типа (BYPCL), нарушение толерантности к глюкозе, гиперинсулинемию, артериальную гипертензию, и к уменьшению количества висцерального жира. При использовании в комбинации с такими сахароснижающими препаратами, как метформин, препараты сульфонил мочевины и/или инсулин у больных сахарным диабетом 2 типа с избыточной массой тела (ИМТ≥28кг/м2) или ожирением ( ИМТ ≥30 кг/м2) Ксеникал, в сочетании с умеренно гипокалорийной диетой, дает дополнительное улучшение компенсации углеводного обмена.
В клинических исследованиях у большинства больных концентрации витаминов A, D, E, K и бета-каротина в ходе двух полных лет терапии орлистатом оставались в пределах нормы. Для обеспечения адекватного поступления всех питательных веществ можно назначить поливитамины.
Пациент должен получать сбалансированную, умеренно гипокалорийную диету, содержащую не более 30% калоража в виде жиров. Рекомендуется питание, богатое фруктами и овощами. Суточное потребление жиров, углеводов и белков необходимо распределять на три основных приема. Вероятность побочных реакций со стороны желудочно-кишечного тракта может увеличиваться, если Ксеникал принимают на фоне питания, богатого жирами ( например, 2000 ккал/сутки, из них более 30% в виде жиров, что примерно равняется 67г жира). Суточное потребление жиров должно быть распределено на три основных приема. Если Ксеникал принимают с пищей, очень богатой жиром, вероятность желудочно-кишечных реакций увеличивается.
У больных сахарным диабетом 2 типа уменьшение массы тела при лечении Ксеникалом сопровождается улучшением компенсации углеводного обмена, что может позволить или потребовать снижения дозы сахароснижающих препаратов.
Беременность и период грудного вскармливания
В исследованиях репродуктивности на животных тератогенного и эмбриотоксического эффекта препарата не наблюдалось. В отсутствие тератогенного эффекта у животных ожидать подобного эффекта у человека не следует. Однако из-за отсутствия клинических данных Ксеникал не следует назначать беременным. Выведение орлистата с грудным молоком не изучалось, поэтому его не следует принимать во время кормления грудью. Взаимодействия с другими лекарственными средствами.
В фармакологических исследованиях взаимодействия с алкоголем, дигоксином, нифедипином, преоральными контрацептивами, фенитоином, правастатином или варфарином не отмечалось.
При одновременном приеме с Ксеникалом отмечалось уменьшение всасывания витаминов A, D, E, K и бета-каротина. Если рекомендованы поливитамины, их следует принимать не менее чем через 2 часа после приема Ксеникала или перед сном.
При одновременном приеме Ксеникала и циклоспорина отмечалось снижение плазменных концентраций циклоспорина, потому рекомендуется более частое определение концентраций циклоспорина в плазме при одновременном приеме циклоспорина и Ксеникала.
Побочное действие
Побочные реакции на орлистат возникали, главным образом, со стороны желудочно-кишечного тракта и были обусловлены фармакологическим действием препарата, препятствующего всасыванию жиров пищи. Их частота увеличивается при повышении содержания жира в питании. Применение диеты с низким содержанием жира уменьшает вероятность побочных действий со стороны желудочно-кишечного тракта и тем самым помогает контролировать и регулировать потребление жиров. Как правило, указанные побочные реакции являются слабо выраженными и транзиторными. Они возникали на ранних этапах лечения (в первые 3 месяца), причем у большинства больных было не более одного эпизода таких реакций.
Передозировка
Случаев передозировки Ксеникала не описано. В клинических исследованиях у лиц с нормальной массой тела и больных ожирением прием разовых доз до 800мг или многократный прием препарата по 400 мг 3 раза в сутки в течение 15 дней не сопровождался появлением существенных нежелательных явлений. Кроме того, у больных ожирением есть опыт применения орлистата по 240 мг 3 раза в сутки в течение 6 месяцев, что не сопровождалось достоверным увеличением частоты нежелательных явлений. В случае выраженной передозировки Ксеникала рекомендуется наблюдать пациента в течение 24 часов. По данным исследований у человека и животных, любые системные эффекты, которые можно было бы связать с липозаингибирующими свойствами орлистата, должны быть быстро обратимы.
Форма выпуска
Капсулы по 120мг по 21 штуке в блистере, в упаковке по 1,2 или 4 блистера
Условия хранения
Хранить при температуре до 25 ° С, в защищенном от влаги месте.
Хранить в недоступном для детей месте.
Срок годности
3 года. Препарат не следует использовать по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
По рецепту врача.
*Для получения более подробной информации следует обратиться кинструкции по медицинскому применению препарата.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


