
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Кардиоваскулярное «бремя» ожирения и профилактические возможности Ксеникала
Автор: М.Г. Бубнова. ФГУ Государственный научно-исследовательский центр профилактической медицины Росмедтехнологий, Москва (директор — академик РАМН Р.Г. Оганов) Опубликовано: Кардиоваскулярное «бремя» ожирения и профилактические возможности Ксеникала (Орлистат 120 МГ) // Ожирение и метаболизм, 2010.-с. 22—27
В статье обсуждаются проблемы ожирения и его вклад в сердечно-сосудистый и метаболические риски пациентов. Отмечено увеличение распространенности ожирения в мире и России, обозначены патогенетические связи ожирения с рядом кардиоваскулярных заболеваний и метаболических нарушений. Проанализированы современные подходы к снижению массы тела. Рассмотрены протективные и профилактические возможности одного из наиболее эффективных и безопасных препаратов, предназначенных для снижения массы тела, — орлистата.
К настоящему времени такое хроническое заболевание как ожирение превратилось в приоритетную, серьезную проблему и для современного общества, и для медицины. К 2025 году ожидается двукратное увеличение количества лиц с ожирением и избыточной массой тела (МТ) [9]. Это может охватить около 50% взрослого населения США, 40% жителей Австралии и Великобритании и более 20% населения Бразилии [19]. Такие страны как Япония, Китай и Корея, где проблема ожирения еще недавно не была столь актуальной, также столкнулись с заметным увеличением числа людей с избыточной МТ. В Японии они составляют 16% населения, а в Китае уже объявлена эпидемия ожирения. В российской популяции ожирением страдают приблизительно 30% взрослого населения и 25% имеют избыточную МТ. Распространенность избыточного веса увеличивается с возрастом, достигая наибольшей встречаемости в 60-летней возрастной группе [3].
Врачи многих специальностей сталкиваются с пациентами, страдающими ожирением или избыточной МТ. Но, несмотря на это, в реальной клинической практике решение проблемы ожирения, как правило, носит формальный, механистический характер. Врачебные рекомендации обычно сводятся к диетическим запретам. При таком подходе снизить, и тем более, достичь желаемой МТ и удержать ее пациенту практически невозможно.
Почему к проблеме ожирения стоит больше привлекать внимание в обществе? Опасность ожирения состоит в его ассоциации с большим числом кардио-метаболических факторов риска (ФР) и/или заболеваний, таких как дислипидемия (ДЛП), артериальная гипертония (АГ), ишемическая болезнь сердца (ИБС), метаболический синдром (МС), сахарный диабет 2 типа (СД-2) и др. При этом пациент с ожирением — полиморбидный пациент, у которого, как правило, имеется сочетание разной патологии и нескольких факторов риска.
Ожирение — камень преткновения на пути эффективной профилактики многих хронических неинфекционных заболеваний. Пациенты, страдающие ожирением, часто нуждаются в приеме лекарственных препаратов в дозах, превышающих стандартные, имеют низкую приверженность к назначаемой терапии и высокие затраты на лечение. Это, несомненно, увеличивает кардиоваскулярный и метаболический риски пациентов. Вывод очевиден — корригировать МТ и поддерживать ее в рекомендуемых пределах необходимо у всех нуждающихся.
При естественном течении и отсутствии вмешательств ожирение, безусловно, будет прогрессировать. Успешный контроль массы тела можно осуществить только при применении комплекса терапевтических мероприятий: немедикаментозных и медикаментозных. При этом выбранная стратегия лечения должна базироваться на принципах «доказательной медицины».
Нарастание МТ — результат нарушенного энергетического баланса, когда поступление энергии (калорий с пищей, чаще избыточных) превышает ее расход, например, вследствие нарушения окисления жира или низкой физической активности. Так, избыток 50 ккал в сутки, источником которых могут быть 1/3 железной баночки кока-колы или горсть чипсов, либо 25 г мороженого, приводит к увеличению массы тела на 2,25 кг в год [2]. Люди, проводящие перед телевизором более 3 часов в сутки, имеют в 2 раза более высокий риск развития ожирения чем те, кто тратит на просмотр телепередач менее 1 часа [17].
Неправильный образ жизни ведет к патофизиологическим изменениям в жировой ткани: гипертрофии и гиперплазии жировых клеток (адипоцитов), нарушениям их функциональной активности. При этом особого внимания заслуживает андроид-ное или абдоминальное ожирение (АО) с избыточным отложением жира в области верхней половины туловища — преимущественно в висцеральной области (в сальнике и брыжейке). Выявление АО (оцениваемого по величине окружности талии) у пациентов даже с нормальной массой тела переводит их в группу высокого сердечно-сосудистого риска (ССР) [7].
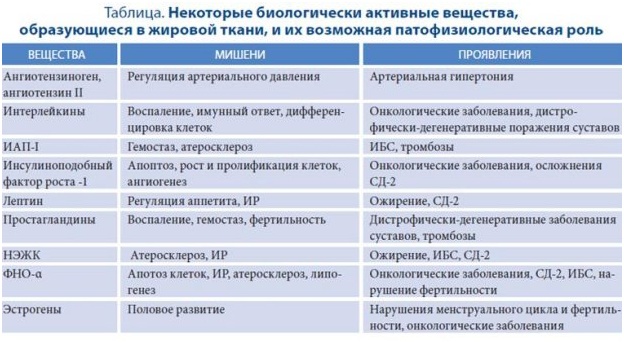
Установлено, что клетки жировой ткани — адипоциты — активные клетки, секретирующие различные гормоны, факторы роста и цитокины: эстрогены, ангиотензиноген, ангиотензин II, простагландины, фактор некроза опухолей-а (ФНО-а), интерлейкины (интерлейкин-1 и др.), лептин, резистин, адипонектин, инсулиноподобный фактор роста-1, ингибитор активатора плазминогена типа I (ИАП-I) [12]. При АО недостаток или избыток этих биологически активных веществ оказывает негативные сосудистые, метаболические, воспалительные и другие воздействия на различные системы организма человека (таблица). Один из итогов их влияния — развитие у пациентов с ожирением сердечно-сосудистых заболеваний (ССЗ), в основе которых лежат такие процессы как атеросклероз и тромбоз.
Кардиоваскулярные составляющие ожирения
Как показало исследование Nurses" Health Study, риск развития ишемической болезни сердца при избыточной массе тела увеличивался в 2 раза, а при ожирении — в 3 раза по сравнению с лицами, имеющими нормальную массу тела [25]. По данным па-томорфологического исследования, проведенного J.K. Alexander (проанализировано 1260 случаев), выраженный коронарный атеросклероз в 2 раза чаще встречался у лиц, имевших толщину абдоминальной жировой складки 3 см и более [4]. Прибавка массы тела на 5—8 кг увеличивает вероятность развития ИМ и смерти от ИБС на 25% [5]. Коронарная смертность увеличивается в 2 раза у лиц с избыточной МТ и в 4,5 раза у страдающих ожирением.
Вклад ожирения (по величине ИМТ) в структуру смертности от ИБС среди российских мужчин составляет 14,9%, а российских женщин — 47,7%. В исследовании EUROASPIRE установлено, что среди лиц, перенесших острый ИМ, ожирение регистрировалось у 23% мужчин и 33% женщин, а избыточная МТ — у 80 и 75% соответственно. Более того, через 6-8 месяцев после ИМ количество больных ожирением возрастало в среднем на 16% в группе мужчин и на 17% в группе женщин [10].
Причина серьезных осложнений коронарного атеросклероза при ожирении — образование тромба в коронарных артериях вследствие активации (повышения) целого ряда тромбогенных факторов (фибриногена, VII фактора коагуляции, ИАП-1 и активности тромбоцитов) на фоне развивающейся дисфункции эндотелия сосудов.
Среди новых тромбогенных механизмов при ожирении — низкий уровень специфического белка адипоцитов — адипонектина [14]. Ади-понектин, аккумулируясь в субэндотелиальном пространстве, ингибирует адгезию моноцитов к эндотелию, миграцию и пролиферацию гладко-мышечных клеток сосудов. Низкий уровень ади-понектина у тучных пациентов с ИБС рассматривается как независимый предиктор риска смерти этих пациентов.
Важную роль в развитии атеросклероза играют атерогенные нарушения в системе транспорта холестерина (ХС). У лиц с избыточной массой тела чаще (в 1,5 раза), чем у лиц с нормальной МТ развивается атерогенная ДЛП [6]. Повышение МТ на каждые 10% ведет к повышению уровня общего ХС в крови на 0,3 ммоль/л, что увеличивает риск развития ИБС в течение 5 лет на 10%.
При ожирении преобладает гипертриглицеридемия IV типа (редко V типа). На фоне нарастания массы тела в крови увеличивается концентрация три-глицеридов (ТГ) и снижается уровень ХС липопротеидов высокой плотности (ЛПВП). При ожирении происходят заметные структурные и функциональные изменения в липопротеидных частицах. С одной стороны, в крови увеличивается количество мелких, плотных и очень атерогенных частиц ЛПНП. С другой, вследствие снижения фосфолипидов и апобелка AI в частицах ЛПВП нарушают их антиатероскле-ротическую функцию, заключающуюся в удалении (акцепции) избытка ХС из клеток периферии и стенки сосудов.
Особенно заметные проатерогенные нарушения в системе транспорта липидов встречаются при АО. В интраабдоминальных адипоцитах под влиянием катехоламинов усиливается липолиз ТГ, ведущий к высвобождению в кровь (преимущественно в портальную циркуляцию) большого количества неэстерифицированных жирных кислот (НЭЖК). Их хроническое повышение оказывает неблагоприятное воздействие на ряд метаболических процессов: в печени происходит усиление процессов глюконеогенеза и увеличение продукции глюкозы (особенно у больных сахарным диабетом), в скелетных мышцах — формирование инсулинорезистентности (ИР), в поджелудочной железе — нарушение секреторной активности Р-клеток, в сосудах — развитие дисфункции эндотелия со всеми вытекающими неблагоприятными последствиями, ускоряющими атерогенез.
В основе ассоциации ожирения (прежде всего абдоминального) с атерогенезом лежит не только ате-рогенная ДЛП, но и артериальная гипертония, ИР в виде нарушенной толерантности к глюкозе или СД, что ведет к формированию МС.
При ожирении артериальная гипертония встречается в 2,9 раза чаще, чем у лиц с нормальным индексом МТ. У 80% мужчин и 61% женщин, включенных во Фрамингемское исследование, причиной развития АГ стало нарастание МТ [24]. Увеличение МТ на 5% в течение 4 лет повышает вероятность развития АГ на 30%. На каждые лишние 4,5 кг веса систолическое артериальное давление увеличивается на 4,4 мм рт.ст. у мужчин и 4,2 мм рт.ст. у женщин [20]. Развитие АГ при ожирении напрямую связано с гиперволемией, повышенной задержкой натрия, увеличением периферического сосудистого сопротивления, гиперактивностью симпатической нервной системы и ренин-альдостерон-ангиотензивной системы (РААС), наличием гиперинсулинемии и ИР, гиперпродукцией лептина.
Эффекты ожирения и АГ потенциируясь, неблагоприятно воздействуют на структуру и функцию сердца: увеличивается уровень пред- и постнагрузки на сердце (особенно у лиц с выраженным и длительным (>15 лет) ожирением); возрастает риск формирования смешанной формы гипертрофии левого желудочка (ГЛЖ). При присоединении к ожирению АГ риск ГЛЖ увеличивается более чем в 4 раза.
Хорошо известно, что ГЛЖ — один из прогностически неблагоприятных факторов развития грозных осложнений со стороны сердца, в том числе хронической сердечной недостаточности (СН), нарушений сердечного ритма и внезапной смерти [15, 21].
К частым желудочковым нарушениям ритма у тучных пациентов приводит концентрическая ГЛЖ. Ожирение — значимый фактор риска развития мерцательной аритмии [20]. Характерные для ожирения изменения в виде гипердинамического типа циркуляции и диастолической дисфункции сердца могут запускать патофизиологические механизмы, приводящие к дилатации предсердий и, следовательно, к развитию их фибрилляции [13]. Застойная сердечная недостаточность (СН) часто развивается при морбидном ожирении и относится к числу основных причин смерти таких больных. Наличие у больных ожирением нарушений сердечного ритма и/ или СН вносит дополнительный вклад в повышение сердечно-сосудистого риска.
У пациентов, имеющих избыточную МТ или ожирение, риск заболеть СД 2 типа очень велик [8, 11]. Так, при ожирении I степени риск возрастает в 3 раза, II степени — в 5 раз, а III—IV степени — более чем в 10 раз. Ряд исследований показали более печальную статистику: при избыточной МТ частота СД-2 возрастает в 8 раз, а при ожирении — в 40 раз.
Развитие ожирения у пациентов, уже страдающих СД-2, ухудшает возможности его компенсации, усугубляет гликемию и атерогенную ДЛП, а также значительно увеличивает вероятность появления ИБС (в 4 раза у женщин и в 2 раза у мужчин).
Профилактические возможности препарата Ксеникал (орлистат 120 мг) при ожирении
Многие пациенты с ожирением отчаялись снизить свою массу тела и нуждаются в поддержке. Основная задача при лечении ожирения — постепенное изменение неправильного образа жизни, исправление нарушенного пищевого стереотипа, снижение главенствующей роли пищевой мотивации, ликвидация неправильных связей между эмоциональным дискомфортом и приемами пищи. В качестве первичной цели лечения следует избрать снижение МТ на 10% (5—10 кг) в течение 6 месяцев, что уже приводит к снижению смертности от всех причин на 20%, сердечно-сосудистой смертности на 9%, онкологической — на 37%; смерти, связанной с диабетом — на 44% [13].
Пациентам с ИМТ более 30 или с кардиоваску-лярными и/или метаболическими заболеваниями (СД-2, АГ, ДЛП) даже при меньшей величине ИМТ трудно добиться клинически значимого снижения массы тела. И в этих случаях сложно обойтись без препаратов, эффективно снижающих МТ и позволяющих удерживать ее в течение длительного времени в оптимальных пределах.
К лекарственным средствам, рекомендованным для лечения ожирения, предъявляют особые требования:
- препарат должен быть изучен в клинических исследованиях;
- иметь «открытую» формулу, известный состав и механизм действия;
- быть эффективным при пероральном приеме;
- быть безопасным при длительном применении;
- не вызывать привыкания.
Важно, чтобы препарат, эффективно снижая массу тела, оказывал благоприятное воздействие на показатели нарушенного метаболизма, позволяя решить целый ряд проблем тучного пациента, и в том числе способствовал уменьшению потребностей в симптоматической лекарственной терапии. Источником достоверной информации как о позитивных, так и о негативных свойствах препарата для лечения ожирения должны быть не рекламные проспекты, а многоцентровые рандомизированные исследования.
Ситуация с лекарственными препаратами, предназначенными для снижения массы тела, складывается не совсем просто. Так, недавно Европейское агентство по лекарствам (EMEA) аннулировало торговые лицензии для двух препаратов, применяемых для снижения веса, — римонабанта и сибутрамина [27, 28] из-за высокого риска развития на фоне их приема неблагоприятных эффектов. CHMP (Committee for Medicinal products for human use, Комитет по лекарственным препаратам для использования у человека) рекомендовал дополнить информацию о психиатрической безопасности римонабанта. Также FDA (Food and Drug administration. Управление по контролю за продуктами и лекарствами (США)) потребовало от производителей препаратов, содержащих сибутрамин, ужесточить список противопоказаний для его назначения. Поводом к этому послужили предварительные результаты рандомизированного многоцентрового исследования SCOUT (Sibutramin Cardiovascular Outcome), включающего 10 000 пациентов. Как отмечено в инструкции по медицинскому применению противопоказаниями для назначения сибутрамина со стороны сердечно-сосудистой системы следует считать: ИБС (коронарную болезнь сердца), стенокардию, перенесенный ИМ, инсульт или транзиторную ишемическую атаку в анамнезе, периферический атеросклероз, нарушения ритма сердца, сердечную недостаточность, неконтролируемую АГ (АД выше 145/90 мм рт. ст.), т. е. нарушения, часто сопровождающие тучного пациента. В настоящее время доступным препаратом в лечении больных ожирением, особенно ассоциированным с дополнительными ФР, кардиоваскулярной патологией или метаболическими нарушениями является препарат Ксеникал (орлистат 120 мг).
Ксеникал — препарат, действующий в пределах желудочно-кишечного тракта (ЖКТ) без отрицательного влияния на центральную нервную систему [16]. Он подавляет активность желудочных и панкреатических липаз, что тормозит расщепление и всасывание около 30% жиров пищи при дозе препарата 120 мг 3 раза в день. Секреция липаз усиливается под влиянием пищи, поэтому препарат рекомендуется принимать во время еды или не позднее часа после еды, чтобы добиться максимального подавления всасывания жиров. После отмены препарата его фармакологическое действие быстро прекращается, а активность липазы восстанавливается. Ксеникал даже в высоких дозах не оказывает влияния на другие ферменты ЖКТ, в том числе на амилазу, трипсин, химотрипсин и фосфолипазы. Одновременно препарат уменьшает количество НЭЖК и моноглицеридов в просвете кишечника, снижает растворимость и последующее всасывание ХС. Очень важно, что орлистат 120 мг тормозит всасывание пищевого ХС в кишечнике независимо от уменьшения МТ.
К достоинствам препарата можно отнести отсутствие системных эффектов, поскольку он не всасывается в кровь (действует местно), не накапливается в организме при длительном применении, имеет минимальное клинически не значимое взаимодействие с другими лекарствами. Побочные эффекты со стороны ЖКТ на фоне приема орлистата 120 мг зависят от употребления жирной пищи и обусловлены его механизмом действия (подавлением всасывания пищевых жиров), а не самим препаратом как таковым. Дискомфорт на фоне приема препарата Ксеникал (орлистат 120 мг), как правило, преходящий и в большинстве случаев он прекращается в течение первых недель терапии при ограничении потребления жира до 30% от калорийности суточного рациона. Применение препарата, напротив, позволяет сформировать у пациента новые навыки правильного пищевого поведения и нацеливает его на изменение стиля своей жизни.
Доказательства эффективности и безопасности орлистата 120 мг получены в многочисленных рандомизированных плацебо-контролируемых исследованиях (более 100 исследований у 30000 пациентов) различной продолжительности (от 7 мес. до 4 лет) [1]. Следует заметить, что ор-листат единственный препарат для снижения массы тела, влияние которого изучалось в течение 4-х лет его непрерывного приема. Анализ крупных исследований у пациентов с ожирением, в том числе ассоциированным с кардио-метаболическими ФР (n > 19000) — исследование XXL (Xenical Extra Large), X-PERT (Xenical Prospective Evaluation in Real Practice Treatment) и XENDOS (Xenical in the prevention of Diabetes in Obese Subjects), показал, что прием орлистата 120 мг в стандартной дозе обеспечивает снижение МТ на 5% и более от исходной у 73—87% пациентов, а на 10% — у 41—56% [22, 23, 26]. Снижение массы тела составляло в среднем 10,8 кг в течение 6—9 месяцев лечения в исследовании XXL и 6,9 кг в течение 4 лет в исследовании XENDOS.
Для эффективного снижения МТ при лечении орлистатом не требуется резких ограничений калорийности суточного пищевого рациона: потеря массы тела практически одинакова при комбинации орлистата с разной степенью уменьшения калорийности пищи: на 500 ккал — 11,4 кг и на 1000 ккал — 11,8 кг. Наиболее интенсивное снижение МТ на фоне препарата наблюдалось в первые три месяца лечения (рис. 1). Установлено, что потеря МТ на 5% и более от исходной за этот период — предиктор долгосрочных и эффективных результатов лечения ожирения.
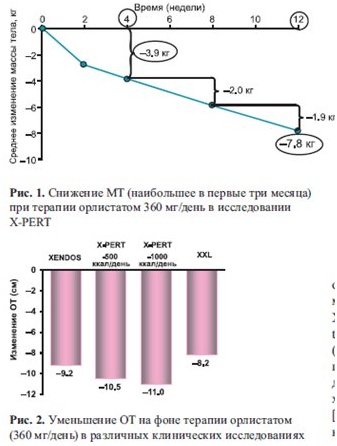
Терапия перпаратом Ксеникал (орлистат 120 мг) тучных пациентов уменьшала окружность талии пациентов более чем на 8 см через 1 год лечения, что указывало на благоприятное снижение выраженности АО (рис. 2). Однако действие орлистата не ограничивается только снижением МТ. Этот препарат благоприятно влияет на различные составляющие кардиова-скулярного риска больного ожирением. Доказанные протективные и превентивные свойства орлистата 120 мг — препарата, предназначенного для снижения массы тела, одно из явных его преимуществ. Следует помнить, что тучный пациент — это всегда пациент либо уже с высоким ССР, либо на пути к нему (при отсутствии должного лечения).
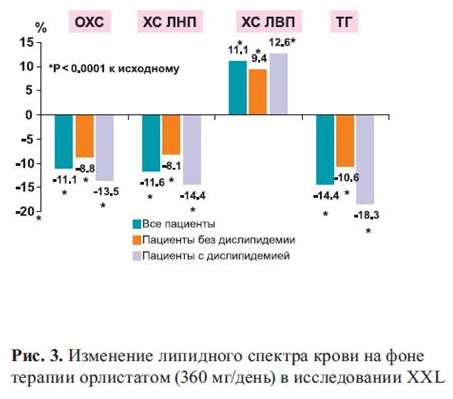
В исследовании XXL, выполненном в условиях реальной клинической практики, четко продемонстрирован гиполипидемический эффект орлистата: снижение атерогенных липидов (общего ХС и ТГ) и ХС ЛПНП как при нормолипидемии, так и при атерогенной ДЛП, независимо от диетических ограничений в питании и степени снижения МТ (для ХС ЛПНП) (рис. 3) [26]. При этом антиатерогенное действие орлистата проявлялось в течение всего периода (4 лет) лечения (исследование XENDOS) [23]. Заслуживает внимания значимое повышение антиа-терогенной фракции ХС — ХС ЛПВП в среднем на 11,1% в исследовании XXL (рис. 3). Такая же позитивная динамика ХС ЛПВП отмечена и в других исследованиях (X-PERT и XENDOS) [22, 23].
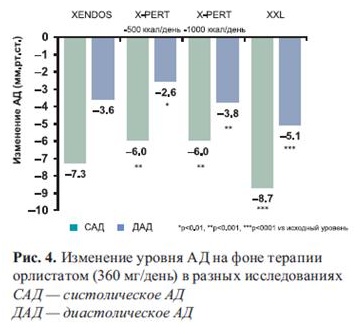
Анализ результатов исследований XXL, X-PERT и XENDOS показал, что терапия орлистатом (120 мг 3 раза в день) статистически значимо снижает уровни АД (рис. 4). Наиболее заметный гипотензивный эффект препарата проявлялся у пациентов, страдающих АГ. Зависимость антигипертензивного эффекта ор-листата от степени снижения МТ свидетельствует о важности контроля МТ и ограничения потребляемых с пищей жиров для профилактики повышения АД.
Снижение кардиометаболического риска у тучных пациентов на фоне приема орлистата возможно через улучшение метаболизма углеводов: снижения уровней инсулина и глюкозы крови натощак и повышения чувствительности периферических тканей к инсулину, в том числе и у больных с СД-2 (рис. 5).
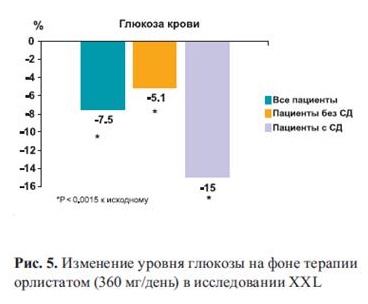
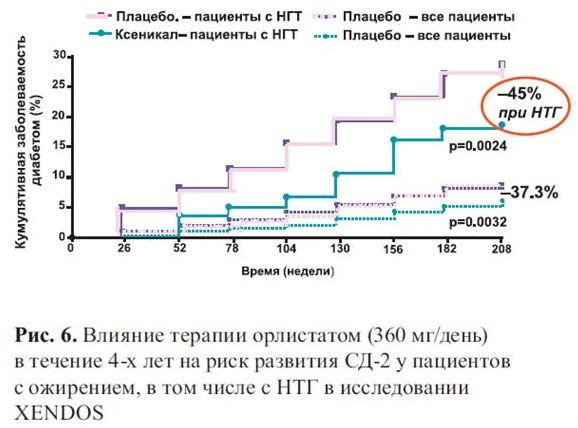
Как показало исследование XENDOS, прием орлистата 120 мг в течение четырех лет в сочетании с изменением образа жизни приводил к снижению относительного риска развития СД-2 на 37% по сравнению с плацебо у всех обследованных, а у пациентов с нарушенной толерантностью к глюкозе на 45% (рис. 6) [23].
Положительная динамика показателей липидного и углеводного обмена на фоне терапии Ксеникалом (орлистат 120 мг) позволяет сократить количество принимаемых пациентом препаратов: гиполипидемических у 31% больных с ДЛП, антигипертензивных у 18% с АГ и сахароснижающих у 16% с СД типа 2, а также уменьшить их дозировку у 15, 8 и 18% пациентов соответственно. Очевидно, что любой терапевтический режим, позволяющий отказаться от приема препаратов или снизить их дозы, улучшает приверженность больных к лечению и обладает еще целым рядом преимуществ.
Проблема эффективного снижения МТ, адекватного контроля АД, коррекции липидов и глюкозы крови, протекции органов-мишений с целью достижения максимально низкого кардиометаболического риска у тучных пациентов может быть успешно решена при правильном выборе профилактической стратегии. Очевидно, что лечение ожирения посредством комбинации немедикаментозных методов (диеты, физической активности) должно сопровождаться и лекарственной терапей (орлистатом).
Литература
- Бутрова С.А. Терапия ожирения: влияние Орлис-тата (Ксеникала) на кардиометаболические факторы риска // Ожирение и метаболизм 2008; 3(16): 1—4.
- Петеркова В.А., Ремизов О.В. Ожирение в детском возрасте // Ожирение и метаболизм 2004; 1: 17—23.
- Шальнова С.А., Деев А.Д. Масса тела у мужчин и женщин (результаты обследования российской, национальной, представительной выборки населения) // Кардиоваскулярная терапия и профилактика 2008; 7(6): 60—3.
- Alexander J.K. Obesity and coronary heart disease. In: Alpert M.A., Alexander J.K. eds. The Heart and Lung in Obesity. Armonk, NY: Futura; 1998: 213—38.
- Allison D.B., Fontaine K.R., Manson J.E., Stevens J. Van Itallie T.B. Annual deaths attributable to obesity in the United States // JAMA 1999; 282: 1530—8.
- Brown C., Higgins M., Donato K. et al. Body mass index and the prevalence of hypertension and dyslipidemia // Obes Res 2000; 8: 605—19.
- Clinical guidelines on the identification, evaluation, and treatment of overweight and obesity in adults. The evidence report. NIH Publication, No. 98— 4083; 1998.
- Coditz G., Willett W., Rotnitzky A., Manson J. Weight gain as a risk factor for clinical diabetes mellitus in women // Ann Intern Med 1995; 122: 481—6.
- Controlling the global obesity epidemic. World Health Organization 2002; http://www.who.int/nut/ obs.htm.
- De Bacquer D., De Backer G. Cokkinos D. et al. Overweight and obesity in patients with established coronary heart disease: Are we meeting the challenge? // Eur. Heart J. — 2004; 25: 121—128.
- Ford E., Williamson D., Liu S. Weight change and diabetes incidence findings from a national cohort of US adults // Am J Epidemiol 1997; 146: 214—22.
- Fruhbeck G., Gomez-Ambrosi J., Muruzabal F., Burrell M. The adipocyte: a model for integration of endocrine and metabolic signaling in energy metabolism regulation // Am J Physiol Endocrinol Metab 2001; 280: E827—47.
- Hubert H.B., Feinleib M., Mcnamara P.M. et al. Obesity as an independent risk factor for cardiovascular disease: a 26-year follow-up of participant in the Framingham study // Circulation 1983; 67: 968—77.
- Iwashima Y., Katsuya T., Ishikawa K. et al. Hypoadiponectinemia is an independent risk factor for hypertension // Hypertension 2004; 43: 1318—23.
- Messerli F.H., Nunez B.D., Ventura H.O., Snyder D.W. Overweight and sudden death. Increased ventricular ectopy in cardiopathy of obesity // Arch Intern Med 1987; 147: 172—58.
- Mittendorfer B., Ostlund R.E. Jr, Patterson B.W., Klein S. Orlistat inhibits dietary cholesterol absorption // Obes Res 2001; 9(10): 599—604.
- Prentice A.M., Jebb S.A. Obesity in Britain: gluttony or sloth? // Br Med J 1995; 311: 437—9.
- Rexrode K., Hennekens C., Willett W. et al. A prospective study of body mass index, weight change, and risk of stroke in women // JAMA 1997; 277: 1539—45.
- Rossner S. Obesity: the disease of the twenty-first century // Int J Obesity 2002; 26 (Suppl 4): S2—4.
- Stevens V.J., Obarzanek E., Cook N.R. et al. Long-term weight loss and changes in blood pressure: results of the trials of hypertension prevention, phasa II // Ann Intern Med 2004; 134: 1—11.
- Sumeray M., Steiner M., Sutton P., Treasure T. Age and obesity as risk factors in perioperative atrial fibrillation // Lancet 1988; 2: 448.
- Toplak H., Ziegler O., Keller U. et al X-PERT: weight reduction with orlistat in jbese subjects receiving a mildly or moderately reduced-energy diet. Early response to treatment predicts weight maintenance // Diab Obes Metab 2005; 7: 699—706.
- Torgerson J., Hauptman J., Boldrin M., Sjostrom L. XENical in the prevention of Diabetes in Obese Subjects (XENDOS) study: a randomized study of orlistat an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients // Diabetes Care 2004; 27(1): 155—61.
- Vasan R.S., Larson M.G., Leip E.P. et al. Assessment of frequency of progression to hypertension in non-hypertensive participants in the Framingham Heart Study: cohort study // Lancet 2001; 358: 1682—6.
- Willet W., Manson J., Stampfer M. et al. Weight, weight change, and coronary heart disease in women. Risk within the normal weight range // JAMA 1995, 273: 461—5.
- Wirth A. Reduction ofbody weight and co-morbidities by orlistat: The XXL — Primary Health Care Trial // Diab Obes Metab 2005; 7: 21—7.
- http://ec.europa.eu/pdfs/human/referral/sibutramine/ g 3940810en.pdf.
- http://ec.europa.eu/humandocs/PDFs/EPAR/acomplia/ ef 3945709en.pdf.
UA.XEN.14.010
Опубликовано при поддержке ООО «Рош Украина»
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


