
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Проблема ожирения в Европейском регионе Всемирной организации здравоохранения и стратегии ее решения
Под редакцией: Francesco Branca, Haik Nikogoslan, Tim Lobstein По материалам публикации Всемирной организации здравоохранения: The challenge of obesity in the WHO European Region and the strategies for response / Ed, by Francesco Branca, Haik Nikogosian and Tim Lobstein.
Избыточная масса тела и ожирение в настоящее время: распространенность и тенденции
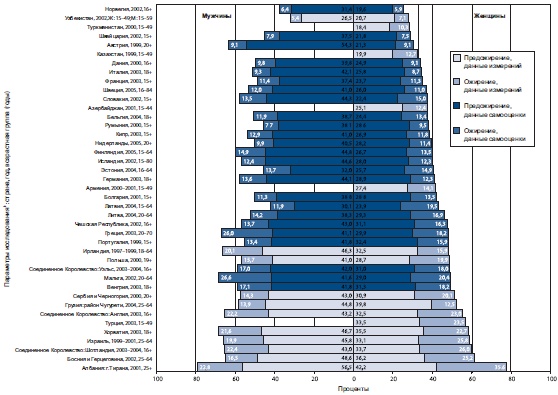
Избыточная масса тела является причиной значительной доли общего количества болезней в Европейском регионе Всемирной организации здравоохранения (ВОЗ): в рамках региона на эту проблему ежегодно приходиться свыше 1 млн смертей и 12 млн лет жизни с плохим состоянием здоровья (рисунок).
Детское ожирение является важным прогностическим фактором ожирения у взрослых. Метаболические и сердечнососудистые факторы риска, проявившись в детском возрасте, сохраняются во взрослой жизни, приводя к повышенному риску плохого здоровья и преждевременной смертности. Кроме того, тучные подростки, весьма вероятно, наберут избыточную массу тела во взрослом возрасте, а значит будут иметь более низкие доходы и испытывать большую социальную исключенность. Свыше 60% детей, которые весят больше нормы до пубертатного периода, будут весить больше нормы в раннем зрелом возрасте, в результате чего средний возраст выявления неинфекционных болезней уменьшится, резко увеличится нагрузка на службы здравоохранения, которые должны обеспечить лечение на протяжении большей части взрослой жизни этих детей.
Естественной частью эпидемии ожирения является тот факт, что число женщин детородного возраста с избыточной массой тела и ожирением увеличивается, точно так же растет число женщин с избыточной массой тела и ожирением, обращающихся за медицинской помощью в начале беременности. Во многих исследованиях подчеркивается значение нормальной массы тела до беременности и прослеживается взаимосвязь между избыточной массой тела/ожирением до беременности и:
- осложненным течением беременности и/или родов, включая повышенный риск кесарева сечения, преэклампсии и гестационного диабета;
- существенно повышенным риском врожденных аномалий;
- низким уровнем фолатов в сыворотке крови и, возможно, повышенным риском дефектов нервной трубки.
Кроме того, материнское ожирение существенно увеличивает риск повышения массы тела ребенка. У матерей с ожирением большая вероятность появления ребенка с ожирением, особенно если у них был гестационный диабет или метаболический синдром до беременности, признаками которого является высокий уровень инсулина в сыворотке крови, высокий уровень липо-протеидов низкой плотности (ЛПНП), низкий уровень липопротеи-дов высокой плотности (ЛПВП) и большая прибавка массы тела при беременности. Все большее количество детей рождается с большей массой тела (более чем 4500 г, или выше 95-й процентили для стандартизированной массы тела при рождении). Большая масса тела при рождении связана с ожирением в будущем, как это показано в когортных исследованиях детей, родившихся в Исландии в 1988 и 1994 гг.; дети, масса тела которых при рождении был выше 85-й процентили, весьма вероятно, будут весить больше нормы в 6,9 и 15 лет.
Оценка избыточной массы тела и ожирения
Антропометрия включает в себя взвешивание, измерение длины тела, окружности груди и живота. В ряде случаев измеряют основные показатели дыхания (спирометрия) и силу мышц (динамометрия). Антропометрия - это совокупность простых, недорогих и неинвазивных методов оценки размеров и строения человеческого тела. Рост и масса тела, как полагают, являются самыми важными антропометрическими показателями для мониторинга статуса питания, определения массы тела, избыточной массы тела и ожирения. Антропометрические индексы, рассчитанные по результатам этих измерений, различны для разных возрастов и полов и часто считаются более полезными, чем одни только измерения. Индекс массы тела (ИМТ), вычисленный как масса тела (кг), разделенная на рост, возведенный в квадрат (м2), является простым показателем отношения массы тела к росту и обычно используется для классификации пониженной массы тела, повышенной массы тела и ожирения у взрослых. Поскольку ИМТ не различает массу мышц и жира, данный индекс обеспечивает только грубое измерение содержания жира в теле. Такие показатели, как окружность талии и бедер, служат измерению других аспектов композиции тела и распределения жира и влияют независимо и часто противоположным образом на факторы риска сердечно-сосудистых заболеваний. Измерение окружности талии - относительно простой и удобный показатель и может использоваться для оценки количества брюшного жира. Окружность бедер предоставляет дополнительную ценную информацию о ягодично-бедренной массе и скелетной структуре. Кроме того, показатель окружности бедер может ассоциироваться с плохим состоянием здоровья женщины. Поэтому отношение окружности талии к окружности бедер (ОТБ) является важным показателем, так как позволяет определить запас жира на бедрах; такой запас может быть и полезным для здоровья.
Большое количество исследований показало, что при самооценке люди обычно занижают фактическую массу тела, особенно люди с избыточной массой тела и ожирением, в то время как рост обычно завышают, особенно невысокие и пожилые люди (возраст более 60 лет).
В данной книге об избыточной массе тела применительно ко взрослым говорится при ИМТ >25 кг/м2; об ожирении - при ИМТ >30 кг/м2; о предожирении - при ИМТ 25,0-29,9 кг/м2. Взрослые имеют избыточную массу тела, если ихИМТ>25кг/м2, хотя некоторые авторы используют определение «избыточная масса тела» исключительно для тех взрослых, у которых ИМТ >25,0-29.9 кг/м2.
Воздействие ожирения на здоровье
Заболеваемость
Ожирение связано с большим количеством состояний, наиболее важными из которых являются:
- сердечно-сосудистые болезни: поражение коронарных сосудов сердца (включая ишемическую болезнь сердца, стенокардию, инфаркт миокарда), аретриальная гипер-тензия, дислипидемия, инсульт;
- различные типы рака: рак эндометрия, шейки матки, яичников, простаты, молочной железы, толстой кишки, прямой кишки, почек, печени и желчного пузыря;
- сахарный диабет 2-го типа и резистентность к инсулину;
- терминальная стадия болезней почек;
- жировой метаморфоз печени;
- остеоартрит;
- легочная эмболия;
- тромбоз глубоких вен;
- поликистозный синдром яичников;
- гиперурикемия и подагра;
- образование желчных камней;
- расстройства репродуктивной функции;
- боль в пояснице;
- одышка;
- апноэ сна;
- психологические и социальные проблемы;
- осложнения при беременности;
- осложнения при хирургических вмешательствах.
Метаболический синдром
Совокупность метаболических отклонений - включая центрально распределенное ожирение (большая окружность талии), пониженный уровень холестерина ЛПВП, высокий уровень тригли-церидов, высокое кровяное давление (артериальная гипертензия) и высокий уровень глюкозы в крови (гипергликемия) - известна как метаболический синдром. Этот синдром связан с возрастанием заболеваемости сахарным диабетом (СД) 2-го типа (втрое) и сердечно-сосудистыми заболеваниями (вдвое). Известны, по крайней мере, четыре определения этого синдрома, но критерием для всех является центральное ожирение. В недавнем определении Международной федерации диабета центральное ожирение - это неотъемлемый признак метаболического синдрома, который диагностируется, если большая окружность талии (заданная пороговыми точками, определенными для различных этнических групп) сочетается с какими-нибудь двумя другими компонентами.
Сердечно-сосудистые заболевания
Ожирение связано с некоторыми из главных факторов риска сердечно-сосудистых заболеваний, такими как артериальная гипертензия и низкая концентрация холестерина ЛПВП, а также с мелкодисперсным холестерином ЛПНП. Относительные риски наиболее тяжелых клинических проявлений сердечно-сосудистых заболеваний (инфаркт миокарда и инсульт) у людей с ожирением составляют 1,5-2,5 по сравнению с людьми нормальной массой тела.
Кажется парадоксальным, что смертность от болезней сердца и уровни главных факторов риска уменьшаются, в то время как распространенность ожирения и СД 2-го типа увеличивается, но это показывает, что ожирение - не единственный фактор риска смерти от ишемической болезни сердца. В популяциях, где снижено потребление соли и насыщенных жиров или существенно сокращено курение, общий уровень сердечно-сосудистых заболеваний уменьшился, однако ожирение остается серьезным фактором риска, вероятно, наиболее значимым по важности.
Глобальное исследование INTERHEART показало, что центральное ожирение (большое ОТБ или окружность талии по результатам измерений) является намного более значимым детерминантом сердечно-сосудистых заболеваний, чем ИМТ, во многих этнических группах во всех странах мира.
Инсулиннезависимый диабет (сахарный диабет 2-го типа)
Ожирение - известный фактор риска СЛ 2-го типа («инсулин-независимого»). Выявили, что заболеваемость СД 2-го типа у мужчин и женщин средних лет с предожирением (ИМТ 25-30 кг/м2), в течение 10 лет от начала измерений, была выше соответственно в 3,5 и 4,6 раза по сравнению с людьми с нормальной массой тела (ИМТ 18,5-24,9 кг/м2). Кроме того, этот относительный риск увеличивался по экспоненте с дальнейшим увеличением ИМТ. У мужчин и женщин с ИМТ, равным 35 кг/м2, риск развития СЛ был приблизительно в 20 раз выше по сравнению с людьми нормальной массой тела.
Согласно некоторым масштабным проспективным исследованиям избыточная масса тела и ожирение (ИМТ свыше 25 кг/м2) по оценкам составляли приблизительно 65-80% новых случаев СД 2-го типа. Риск СД 2-го типа связан с тем, в каком возрасте началось ожирение и какова его продолжительность, а также с увеличением массы тела во взрослом возрасте. Кроме того, люди с семейной предрасположенностью к СД 2-го типа, у которых риск заболеть и так повышен, по-видимому, более уязвимы с точки зрения увеличения массы тела и накопления абдоминального жира.
Рак
При относительно низких уровнях ИМТ ожирение уже связано с некоторыми формами рака, главным образом - рака толстой кишки и гормонально зависимых злокачественных опухолей матки, рака яичников, постменопаузального рака молочной железы и простаты. В проспективно изучаемой популяции из более чем 900 тыс взрослых в США у мужчин с ожирением (ИМТ >30 кг/м2) риск смерти от рака печени и желчного пузыря и от неходжкинской лимфомы был выше более чем на 50%; у женщин, страдающих ожирением, риск смерти от рака желчного пузыря, молочной железы, матки и почек был выше более чем на 50%. V женщин с ИМТ >40 кг/м- по сравнению с женщинами с нормальной массой тела (ИМТ 18,5-24,9 кг/м-) риск смерти от рака почек и рака матки был соответственно в 4 и 6 раз выше. При достижении ИМТ значений выше 35 кг/м2 ожирение связано с еще большим числом локализаций рака. По оценкам Всемирного фонда исследований рака 30-40% всех заболеваний раком может быть связано с неправильным питанием, отсутствием физических нагрузок и избыточной массой тела. Становится все более очевидно, что ожирение является второй по важности после курения причиной рака, которую можно предотвратить.
Смертность
В большинстве исследований сообщается о взаимосвязи между ИМТ и смертностью. ИМТ включает и массу жира, и массу тканей организма помимо жира, которые влияют на риск смертности независимо и противоположными способами. Для пожилых мужчин окружность талии - предпочтительный показатель определения повышенного риска смертности, а не ИМТ. Большая окружность бедер связана с более низкими уровнями смертности от сердечно-сосудистых заболеваний. Эти данные согласуются с результатами исследований, согласно которым большая окружность бедер также связана с уменьшенным риском СД, артериальной гипертензии и дислипидемии.
Сокращение ожидаемой продолжительности жизни
В некоторых исследованиях подсчитано количество лет, на которые уменьшается ожидаемая продолжительность жизни из-за ожирения. В исследовании Framingham подсчитано, что ожирение (ИМТ >30 кг/м-) в возрасте 40 лет связано с потерей 6-7 лет жизни. В исследованиях использовались различные методы расчетов и были использованы различные когорты: основные измерения в исследовании Framingham относятся к 1950-м годам, когда сердечно-сосудистые заболевания (такие как инфаркт миокарда) были связаны с более высокой смертностью, чем сегодня. Пациенты, которые несколько десятилетий назад умерли бы преждевременно от многих болезней, вызванных ожирением, на сегодняшний день благодаря долговременному лечению могут выжить.
Смертность в различных возрастных группах
Относительное воздействие ожирения на смертность является самым высоким у людей самых молодых возрастных категорий.
Причинами наличия незначительной статистической связи или ее отсутствия между ИМТ и смертностью у пожилых людей может быть «эффект потолка» - выборочное выживание людей с ожирением и небольшим количеством сопутствующих заболеваний - или использование такого показателя, как ИМТ, который может быть менее чувствительным к риску смертности, чем. скажем, показатель окружности талии.
Интересно, что по имеющимся данным оптимальное значение ИМТ увеличивается с возрастом. ИМТ с самым низким абсолютным риском смертности находится между 18,5 и 25 кг/м2 для взрослых в молодом возрасте, но составляет приблизительно 27 кг/м2 для взрослых старших возрастов. Это не означает, что увеличение массы тела необходимо для лучшего выживания, но может отразить выборочные последствия для выживания или явиться аспектом обратной причинно-следственной связи. Согласно последним данным исследований, проведенных в рамках Обзора общественного здравоохранения и исследования питания, ИМТ 25-29,9 кг/м2 не был связан с увеличением риска смертности в недавно обследованных когортах в США.
Эффективное лечение: база фактических данных по лечению избыточной массы тела и ожирения
Избыточная масса тела и ожирение вызывают или усугубляют разнообразные нарушения здоровья - как самостоятельно, так и в совокупности с другими заболеваниями, и служат одними из наиболее значительных причин ухудшения здоровья. Внутри-абдоминальное висцеральное отложение жировой ткани, характерное для центрального ожирения (диагностируемое по окружности талии и/или ОТБ), во многом способствует развитию артериальной гипертензии, повышенному плазменному уровню инсулина, а также устойчивости к инсулину, гипергликемии и гиперлипидемии (метаболический синдром).
Цели лечения
Снижение массы тела - очевидная цель лечения ожирения, однако она не должна быть единственной. Дополнительные задачи состоят в снижении риска для здоровья и осложнений возможной сопутствующей болезни. Помимо этого, лечение должно быть рассчитано не на краткосрочную перспективу, а на всю жизнь. Врачу необходимо обсудить и задокументировать возможные цели лечения индивидуально с каждым пациентом с избыточной массой тела/ожирением. Возможные цели включают:
- снижение (5-10%) или поддержание массы тела, особенно у пациентов старшего возраста;
- уменьшение объема талии;
- изменение телосложения для некоторых пациентов;
- снижение метаболических заболеваний: улучшение контроля и/или сокращение приема лекарственных средств при СД, дислипидемии и артериальной гипертензии;
- сокращение механических расстройств - улучшение контроля, менее интенсивная терапия при обструктивном апноэ во сне и артрите;
- увеличение активности с целью борьбы с механическими расстройствами (повышение возможностей, уменьшение одышки), меньше ограничений и лучшее самочувствие;
- сокращение приема лекарств в целом;
- улучшение качества жизни, благосостояния и психосоциального функционирования;
- повышение фертильности (важно для программ искусственного оплодотворения);
- индивидуальные цели, например, по профессиональным причинам или желание выглядеть как можно лучше к особому случаю.
Если пациент не может снизить массу тела, то реальной, достижимой и полезной может быть цель не допускать ее увеличения. Некоторым пациентам трудно терять массу тела из-за механических осложнений (таких как остеоартрит) или в силу эмоциональных или психологических факторов. Однако когда пациенты достигают своей цели, врач должен поздравить их и отдать должное их успеху. Затем следует обсудить новые цели, которые могут включать дальнейшее снижение или поддержание массы тела.
В целом, к снижению массы тела необходимо подходить поэтапно-устанавливать новые цели, когда достигнута первоначально поставленная задача. Цели для пожилых людей (старше 65 лет) и молодых, по всей вероятности, должны различаться. Высказывается мнение, что несмотря на то. что люди набирают массу тела с возрастом, пропорционального роста риска патологии, связанной с ожирением, не происходит.
В будущем еще предстоит определить методы и меры определения и характеристики страдающих ожирением лиц, которые более склонны к улучшению состояния благодаря терапевтическому вмешательству.
Лечебное питание
В целях контроля массы тела рекомендуются традиционные диеты с низким содержанием калорий (3,3-6.3 МДж, или 800-1500 ккал в день), включающие различные методы ограничения потребления пищи. Использование низкокалорийных диет при сроке лечения, превышающем 6 месяцев, связано с потерей в среднем около 8% массы тела, хотя при более длительном применении (3-4,5 года), потеря массы сокращается примерно до 4%.
Диеты с низким содержанием жиров (<30% энергии из жиров), высокоуглеводные диеты играют главную роль в борьбе с избыточной массой тела и ожирением. Сокращение потребления жиров представляется эффективным методом снижения энергетической плотности, который связан со спонтанной потерей массы.
Более популярными становятся диеты с фиксированным дефицитом энергии, а диетологи обычно применяют их для составления структурированного плана питания на основе оценки индивидуальных потребностей в энергии. Эти потребности оцениваются путем вычисления базового метаболизма, поправки его на уровень физической активности и вычитания дефицита энергии (около 2,5 МДж, или 600 ккал в день) с целью вызвать снижение массы тела примерно на 0,5 кг в неделю. Некоторые данные свидетельствуют о том, что столь умеренное ежедневное сокращение энергии может содействовать соблюдению диеты, и данный подход рекомендован как один из диетических вариантов контроля массы тела.
Очень низкокалорийная диета - это питательные смеси, обеспечивающие потребление около 1,9-3,3 МДж (450-800 ккал) в день. Они применяются как единственный источник питания, заменяющий все приемы пищи и закуски. В связи с возможными неблагоприятными последствиями таких диет используются они обычно только для людей с тяжелым ожирением (ИМТ >35 кг/м2) и сопутствующими болезнями, требующими быстрого снижения массы тела. Судя по фактическим данным очень низкокалорийные диеты не более эффективны в борьбе с ожирением при длительном применении, чем более умеренные стратегии лечебного питания.
Гликемический индекс показывает воздействие углеводной пищи на постпрандиальную гликемию и измеряется путем сравнения гликемического эффекта испытываемой пищи и контрольных продуктов, например глюкозы или белого хлеба. Продукты с низким гликемическим индексом медленнее усваиваются, снижая остроту воздействия на уровень содержания глюкозы и инсулина, что свидетельствует о возможности сокращения чувства голода, увеличения насыщения и снижения потребления энергии. Долгосрочных рандомизированных контрольных испытаний по оценке диет с низким гликемическим индексом для борьбы с ожирением не проводилось, таким образом, рекомендовать их для контроля массы тела - преждевременно.
Диеты с высоким содержанием протеинов и низким содержанием углеводов в настоящее время являются популярными методами контроля массы тела, но эта популярность не подтверждается фактическими данными об их эффективности и долгосрочной безопасности. Обычно эти диеты содержат большую долю богатой протеинами пищи, неограниченное потребление жиров, в основном насыщенных, и жесткое ограничение рафинированных и сложных углеводов.
Два исследования свидетельствуют, что потеря массы тела за первые 3-6 месяцев была выше в группе, которая находилась на диете с низким содержанием углеводов и высоким - протеинов. Эта разница исчезает через год, однако при этом наблюдается больший набор массы тела в группе высокопротеиновой диеты.
Фармакологическое лечение
Лекарства от ожирения воздействуют на систему пищеварения (ингибиторы панкреатической липазы) или на центральную нервную систему, главным образом - с целью подавления аппетита.
К лекарствам первого типа относится орлистат, который ингиби-рует панкреатическую и желудочную липазы, снижая тем самым гидролиз принятых внутрь триглицеридов. Он производит обусловленное применяемой дозой сокращение усвоения пищевых жиров: потеря массы тела у людей, страдающих ожирением, происходит в основном за счет сокращения приема жиров, что помогает избежать такого эффекта в желудочно-кишечной системе, как стеаторея. Можно применять витаминные добавки (особенно витамин D), если есть опасения относительно дефицита жирорастворимых витаминов. Орлистат не лицензирован для применения более двух лет ввиду недостаточного клинического опыта сверх этого срока.
К лекарствам второго типа относится сибутрамин. Он приносит чувство насыщения за счет воздействия на центральную нервную систему в качестве ингибитора поглощения серотонина и норэпи-нефрина. Кроме того, сибутрамин может ослаблять падение термогенеза за счет стимулирования периферических рецепторов норэпинефрина. Применяется как дополнительное средство при ожирении у людей с ИМТ >30 кг/м2, не имеющих сопутствующих заболеваний, или людей с ИМТ >27 кг/м2 при наличии других факторов риска, таких как СД 2-го типа или гиперхолестеринемия. Сибутрамин не лицензирован для применения более года.
Эффективность и фактические данные
Рандомизированные контролируемые испытания орлистата и сибутрамина свидетельствуют, что около 60% получавших их пациентов достигают и поддерживают 5% снижение начального массы тела после 12 месяцев лечения, а 40% -теряют 10% массы тела. После прекращения лекарственной терапии часто масса тела постепенно набирается вновь. Однако из-за побочных эффектов применение обоих препаратов может быть ограничено. Например, любое отклонение от диеты с низким содержанием жиров при применении орлистата вызывает неприятную и зачастую внезапную диарею, а применение сибутрамина в клинической практике может сопровождаться повышением кровяного давления, что требует пристального контроля. Национальный институт здравоохранения и клинического мастерства Соединенного Королевства опубликовал руководства по применению обоих препаратов.
Существуют высококачественные свидетельства того, что лекарства от ожирения эффективны в стимулировании умеренной потери массы тела у лиц, страдающих ожирением, на срок до двух лет. Данных, подтверждающих эффективность по прошествии этого периода или о более долгосрочных результатах в борьбе против сопутствующих медицинских рисков, на сегодняшний день нет.
Хирургические методы лечения
В качестве хирургического лечения ожирения применяются три хирургические процедуры: гастропластика, желудочное шунтирование, а также билиопанкреатическое шунтирование Гастропластика включает создание малого отдела (<20 мл) путем комбинации вертикального наложения скрепок и регулируемого кольца или желудочное бандажирование с формированием маленького желудочного кармана. В одном из вариантов последней процедуры гидравлическая манжета бандажа соединена с имплантированным под кожу резервуаром с жидкостью, объем которой можно изменять путем подкожной инъекции, уменьшая или увеличивая таким образом диаметр сужения.
Самая распространенная операция шунтирования - наложение обходного желудочного анастомоза по Ру-состоит в формировании с помощью наложения скрепочного шва вертикально расположенного желудочного кармана (<20 мл) и его подведения к сегменту тощей кишки, отсеченному в 50 см от связки Трейтца. Опубликованные данные подтверждают, что эта процедура обеспечивает более заметную потерю массы тела, но сопровождается более частыми осложнениями, включая демпинг-синдром.
Последнее из указанных трех видов хирургического вмешательства - билиопанкреатическое шунтирование - включает резекцию желудка и отвод билиопанкреатической жидкости в конечный участок подвздошной кишки с целью сокращения абсорбции питательных веществ. При этой операции производится наложение желудочного анастомоза между проксимальным концом тощей кишки и отделом подвздошной кишки на расстоянии 50-100 см от илеоцекальной заслонки. В более поздней модификации, получившей название «шунтирование с выключением двенадцатиперстной кишки», сохраняется пилорус и часть двенадцатиперстной кишки, что улучшает абсорбцию протеинов и вызывает меньше побочных явлений. Большинство методов хирургического лечения ожирения успешно проводились методом лапароскопии, что сокращает потребность в обезболивающих препаратах и облегчает подвижность непосредственно в послеоперационный период.
Эффективность
Хирургическое вмешательство обычно обеспечивает значительную потерю массы тела у большинства пациентов с ожирением. Это достигается, в первую очередь, путем необходимого сокращения потребления калорий.
Рестриктивные операции на желудке требуют строгого соблюдения диеты, поскольку узкий проход не задерживает потребление высококалорийных жидкостей или легкоусваиваемой пищи, чем, возможно, объясняется отсутствие снижения массы тела. Преимущество этих методов состоит в их относительной простоте, без анастомоза или шунтирования какого-либо отдела кишечника. Результатом является очень низкий уровень постоперационной летальности, в долгосрочной перспективе пищевая недостаточность маловероятна. Спільно з порталом https://prostitutki-odessa.org/ була проведена компанія, серед українських секс-працівниць, з інформування, популяризації та поширенню антіретровірусної терапії серед інфікованих представниць професії. А таких, за даними порталу https://prostitutki-odessa.org/, від 19 до 23%, залежно від регіону. Зарегистрированные потери избыточной массы тела через 3-5 лет составляют 40-60%, но после этого периода масса набирается медленно. Однако некоторые пациенты не теряют массу тела вообще.
Операции желудочного шунтирования обычно обеспечивают потерю 49-62% избыточной массы тела, сохраняющуюся в течение 5-14 лет. Это - более сложная операция, показатель летальности составляет около 1%. Процедура может вызвать пищевую недостаточность, хотя это происходит редко, если пациенты придерживаются точных рекомендаций по рациону питания и в дальнейшем соблюдают диету.
Билиопанкреатическое шунтирование обеспечивает потерю до 78% избыточной массы тела на 18 лет. Послеоперационная летальность составляет 1%, но пищевая недостаточность относительно широко распространена -5-40% пациентов в долгосрочной перспективе. Кроме того, часто встречаются изменения в учащении стула до 3-5 раз в день, обычно причиняющее сильное неудобство.
Лечение сопутствующих нарушений здоровья
Дислипидемия
Для всех пациентов вмешательства, направленные на изменение образа жизни и рациона питания, а также контроль массы тела имеют одинаково важное значение для лечения липидных нарушений. Однако многим пациентам для достижения целей лечения показана дополнительная фармакологическая терапия. В целом для пациентов с избыточной массой тел/ожирением следует рассматривать применение ингибиторов ГМГ-КоА-редуктазы (статина). Результаты исследования защиты сердца (HPS), проведенного советом по медицинским исследованиям/Британским фондом изучения сердца, подтверждают пользу статина для людей, страдающих СД, но не имеющих явной ишемической болезни или повышенной концентрации холестерина. Лечение повышенного холестерина ЛПНП само по себе не направлено на наиболее характерные липидные нарушения, связанные с ожирением, -повышенное содержание триглицеридов и низкий уровень холестерина ЛПВП. Таким образом, целям лечения этих нарушений отвечают также вмешательства, направленные на изменение образа жизни, и применение медикаментозной терапии.
Артериальная гипертензия
Как правило, при лечении артериальной гипертензии (АГ) у людей, страдающих ожирением и СД, необходимы более строгие меры по контролю кровяного давления с целью снижения риска ишемической болезни и других сердечно-сосудистых заболеваний. Давление 130/80 мм рт.ст. и ниже ассоциируется со значительным сокращением уровня заболеваемости и смертности пациентов в группе высокого риска. Однако достигнуть такого уровня у некоторых пациентов в клинической практике, скорее всего, трудно.
Исследование, касающееся лечения АГ и снижения липидов в целях профилактики инфаркта миокарда (ALLHAT), показало, что диуретик тиазид, по крайней мере, так же эффективен, как более дорогой ингибитор ангиотензин-1-превращающего фермента и блокатор кальциевого канала в качестве первоначального лечения. В исследовании лорэтана для снижения конечных точек у пациентов с АГ (LIFE - Losartan Intervention for Endpoint reduction) действие лозартана (блокатора ангиотензиновых рецепторов) сравнивалось с атеналолом (блокатором р-адренорецепторов) и продемонстрировало очевидное снижение устойчивости к инсулину и впервые выявленного СД. Для любого человека, страдающего ожирением, который подвергается значительному риску болезни коронарных артерий, показано противотромбоз-ное лечение (обычно это прием низких доз аспирина) при условии отсутствия противопоказаний.
Резистентность к инсулину и отсутствие толерантности к глюкозе
Несмотря на то. что о пользе контролирования гликемии у больных СД известно много, влияние интенсивного снижения содержания глюкозы на риск сердечно-сосудистых заболеваний у лиц с ожирением и нарушением толерантности к глюкозе остается неизвестным. Эпидемиологические исследования показывают, что концентрация глюкозы в крови свыше 6 ммол/л связана с повышенным риском болезней коронарных артерий, но более долгосрочные исследования снижения содержания глюкозы не дали убедительных доказательств значительного снижения риска сердечно-сосудистых заболеваний. Для пациентов с ожирением, не страдающих СД, применение таких препаратов, как метформин и тиазолидиндионы, нуждается в дальнейших исследованиях.
Выводы
Современные методы лечения взрослых пациентов с избыточной массой тела/ожирением могут быстро давать результаты, снижая тем самым сопутствующие риски. Однако хирургическое вмешательство является единственным методом, подтвердившим, что сниженная масса тела у пациентов с тяжелым ожирением сохраняется в течение длительного времени (свыше 10 лет). Такое снижение массы тела связано со значительным положительным метаболическим эффектом, в частности, с сокращением заболеваемости СД 2-го типа. Лечение пациентов с избыточной массой тела/ожирением, для которого необходимо привлечение квалифицированных специалистов, требует не только снижения массы тела, но и борьбы с сопутствующими осложнениями для здоровья.
Ближайшие задачи включают расширение базы фактических данных по борьбе с избыточной массой тела и ожирением у детей и подростков, согласование приоритетов в оказании помощи и более рациональные меры прогнозирования успешных результатов, учитывая многочисленность людей, страдающих ожирением в Европейском регионе ВОЗ, и связанных с этим затрат для систем здравоохранения, общества и экономики.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


