
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Сердечнососудистые заболевания: стратегии повышения комплаенса
Высокие цены на лекарства являются важным фактором, приводящим к снижению приверженности лечению. В то же время результаты ряда исследований указывают на то, что применение комбинированных многокомпонентным препаратов типа «полипилл» может улучшить комплаенс пациентов, в частности, пациентов с сердечно-сосудистыми заболеваниями.
Кордеро А., Родригес Падиал Л., Баталла А., Лопес Баррейро Л., Торрес Кальво Ф., Кастеллано Дж. М. и другие, «Оптимальная медикаментозная терапия и приверженность лечению в ходе вторичной профилактики сердечнососудистых событий в Испании: результаты исследования CAPS», Cardiovasc Ther. 2017;35(2).
1. Реферат
- Целью данного исследования является описание последних тенденций фармакологической терапии для вторичной профилактики сердечно-сосудистых заболеваний (ССЗ) в когорте пациентов из Испании.
- Дизайн клинического исследования: многоцентровое наблюдательное одномоментное поперечное углубленное исследование. В ходе исследования был проведен анализ приверженности участников лечению, установлены причины неназначения того или иного препарата, исследованы связи между социодемографическими особенностями (когорты) и заболеваемостью ССЗ, а также изучена комплаентность участников по различным препаратам.
- Оптимальное медикаментозное лечение (статины, аспирин, ингибиторы АПФ) были назначены 40,8% пациентов (N =612). Главной причиной неназначения того или иного препарата было решение лечащего врача. Уровень комплаентности больных составил 45,8%. Степень приверженности лечению положительно коррелировала с наличием у пациентов коронарных приступов (OR 1,80; 95% ДИ: 1.05-3.21), однако никак не была связана с тем или иным типом лекарственных средств.
2. Основные положения статьи
- Согласно Европейским клиническим рекомендациям, пациенты со стабильной ишемической болезнью сердца (ИБС) должны получать терапию антиагрегантными препаратами (ацетилсалициловая кислота – аспирин), а также антагонистами ангиотензина - как, например, с помощью ингибиторов АПФ, либо блокаторов ангиотензиновых рецепторов (БРА). Также таким больным необходим прием статинов.
- Прием таких препаратов в сочетании способен обеспечить снижение относительного риска смерти от ИБС на 80% по сравнению с плацебо.
- Исследование, получившее название CAPS (эпидемиологическое исследование по изучению комплаентности больных и влияние комбинированной терапии для вторичной профилактики на качество жизни пациентов, проведенное в Испании), это многоцентровое наблюдательное одномоментное поперечное углубленное исследование, финансирование которого обеспечила компания Ferrer.
- Целью данного исследования было описание адекватного назначения наиболее оптимального лечения (в соответствии с клиническими рекомендациями) и приверженность медикаментозному лечению пациентов со стабильной ИБС из Испании. Также в ходе этого исследования изучались причины неполного назначения такого лечения, а также то, оказывало ли влияние наличие в анамнезе пациентов сердечно-сосудистого события на их комплаентность.
- 58 исследователей (в их числе кардиологи, невропатологи, терапевты, а также врачи общей практики) отобрали для участия в исследовании 612 пациентов (возраст ≥ 18 лет), которые ранее перенесли по меньшей мере одно из перечисленных ниже неблагоприятных сердечно-сосудистых событий: нефатальный инфаркт миокарда, приступ стенокардии, аортокоронарное шунтирование, чрескожная транслюминальная коронарная ангиопластика (ЧТКА), нарушение мозгового кровообращения ишемической природы, либо у них были обнаружены симптомы заболевания периферических кровеносных сосудов (стадий II-IV по Фонтейну).
- 40,8% пациентов для вторичной профилактики был назначен прием статина/аспирина/ингибиторов АПФ, а 29% – прием статина/аспирина/БРА
- Главной причиной того, почему пациентам не был назначен тот или иной препарат, было «решение лечащего врачам о нецелесообразности лечения таким препаратом», а также (в меньшей мере) «отмена препарата из-за развития побочных эффектов».
ГеншерБ., Родонди Н., Ауэр Р., Ребер Л., Клинберг Р., Нанхен Д., и другие, «Причины прекращения рекомендованного лечения на основании информации, полученной от самих пациентов, которые перенесли острый коронарный синдром». Eur J Int Med. 2015;26:56-6
1. Реферат
- Цели данного исследования: (1) число пациентов (в %%), прекративших рекомендованное лечения год спустя после индексного события – острого коронарного синдрома (ОКС) и (2) причины прекращения лечения на основании информации, полученной от больных.
- Дизайн исследования: наблюдательное проспективное когортное исследование. В нем принимали участие 3055 пациентов, госпитализированных по поводу ОКС в 4 университетские клиники Швейцарии. Период наблюдения 1 год.
- После выписки 99,3%, 98,4% and 90,3% больных был назначен прием аспирина, статинов и ингибиторов АПФ/БРА соответственно.
- Год спустя после выписки 2,9% участников прекратили прием аспирина, 6,6% не принимали статины и 15,1% пациентов прекратили прием ингибиторов АПФ/БРА.
- Согласно информации от самих пациентов, большинство из них прекратили прием назначенных препаратов согласно решению лечащего врача: по этой причине 2,1% прекратили прием аспирина, 2,7% отказались от приема статинов и 9,1% прекратили прием ингибиторов АПФ/БРА. В то же время самовольная отмена препаратов была явлением нечастым.
2. Основные положения статьи
- Цели данного исследования: (1) число пациентов (в %%), прекративших рекомендованное лечения год спустя после индексного события острого коронарного синдрома (ОКС) и (2) причины прекращения лечения на основании информации, полученной от больных.
- Исследование, получившее название SPUM-ACS (Специальная программа университетской медицины по изучению острого коронарного синдрома) является проспективным когортным исследованием. Критерием для включение в исследование было наличие в анамнезе больных острого коронарного синдрома.
- В ходе исследования был проведен анализ данных о назначенных препаратах после выписки пациентов из стационара и информация о приеме лекарственных средств год спустя после выписки, а также прохождение больными курса сердечно-сосудистой реабилитации и степень приверженности лечению в течение года после индексного события (ОКС).
- 3014 больным (99,2%) был назначен прием аспирина, 2983 (98,3%) 9 – прием статинов, 2464 (81,1%) получили назначение принимать бета-блокаторы, 2738 (90,2%) был назначен прием ингибиторов АПФ/БРА и 2597 (100%) был назначен прием ингибиторов АДФ P2Y12-рецепторов в случае коронарного стентирования.
- Показатели прекращения приема рекомендованных препаратов 1 год спустя после ОКС варьировали в зависимости от класса препаратов: 2.9% (N = 88/3038) прекратили принимать аспирин, 6.6% (N = 201/3036) отказались от приема статинов, 11.6% (N = 351/3037) – от приема бета-блокаторов, 13.5% (N = 413/3034) перестали принимать ингибиторы АПФ/БРА и 17.8% (N = 461/2598) отказались от приема ингибиторов АДФ P2Y12-рецепторов.
- Наиболее частой причиной прекращения приема препаратов вне зависимости от класса лекарственного средства было решение лечащего врача. По этой причине 64 больных (2,1%) прекратили прием аспирина, 82 пациента (2,8%) отказались от приема статинов, 212 (8,6%) прекратили прием бета-блокаторов, 251 (9,2%) отказались от приема ингибиторов АПФ/БРА и 293 участника (11,4%) прекратили принимать ингибиторы АДФ P2Y12-рецепторов. В то же время гораздо реже больные отказывались от приема препаратов из-за их побочного действия, уверенности в неэффективности лечения или высокой стоимости лекарств – по этим причинам прекратили медикаментозную терапию менее 2% участников. Стоит отметить, что, возможно, в некоторых случаях решение врача об отмене препарата могло быть обусловленно его побочным действием или назначением другого препарата – последнее явление было достаточно частым. В то же время прекращение лечения из-за побочного действия лекарственных средств встречалось нечасто.
- Врачи общей практики чаще отменяли аспирин и статины, в то время как врачи-кардиологи чаще отменяли бета-блокаторы и ингибиторы АПФ/БРА.
- Среди пациентов преклонного возраста (≥75 лет) наиболее часто наблюдался отказ от приема аспирина, статинов и ингибиторов АДФ P2Y12-рецепторов.
- Приверженность лечению имеет большое значение не только для больных, но также для врачей и системы здравоохранения в целом.
Д. Киммарута, Н. Ломбарди, С. Борджи, Г. Розано, Ф. Росси, А. Мугелли. «Полипилл, артериальная гипертензия и приверженность пациентов лечению: стратегия решения?» Int J Cardiol. 2017; https://doi.org/10.1016/j.ijcard.2017.11.075
Цель данного документа – представить некоторые важные комментарии медицинского и маркетингового характера и дать оценку публикациям.
1. Реферат
- Авторы данной статьи признают значение гипертензии как важной глобальной проблемы здравоохранения, связанной с сердечно-сосудистыми заболеваниями.
- В статье содержится обзор методов и целей лечения пациентов с артериальной гипертензией в зависимости от их возраста и наличия сопутствующих заболеваний.
- Одна из глав статьи посвящена многокомпонентным препаратам полипилл, включая информацию по клиническим исследованиям различных препаратов полипилл с упоминанием результатов применения полипилл для снижения АД и повышения комплаентности пациентов.
- Авторы статьи пришли к выводу, что применение препаратов полипилл является стратегией решения для лечения пациентов, страдающих гипертензией и сопутствующими заболеваниями.
2. Основные положения статьи
- Возможности современных стратегий лечения гипертензии ограничены из-за громоздкости и несовершенства алгоритмов для определения рисков развития ССЗ у пациентов, нуждающихся в первичной профилактике, а также из-за отсутствия системной имплементации методов лечения с доказанной эффективностью для вторичной профилактики таких болезней. Немалое значение имеют также высокая стоимость такого лечения.
- Применение препаратов полипилл необходимо для улучшения приверженности пациентов лечению, упрощению стратегий лечения и уменьшения расходов на медикаментозное лечение.
- Стратегия полипилл может иметь ряд важных преимуществ. Во-первых: она обладает потенциалом повышать комплаентность пациентов вне зависимости от их индивидуальных особенностей. Во-вторых: прием одной таблетки вместо трех может стать первым важным шагом к улучшению эффективности профилактики ССЗ, в особенности у пациентов с высоким риском прекращения лечения. В-третьих, применение препаратов полипилл выгодно с точки зрения экономической эффективности не только в странах с низким доходом на душу населения, но и в странах с высокоразвитой экономикой.
- В статье содержится следующее утверждение «полипилл не является удобной альтернативой для всех без исключения пациентов, поскольку такие препараты содержат компоненты в фиксированных дозах, что исключает возможность подбора индивидуальной оптимальной дозы». Надо отметить, что эта проблема уже решена, благодаря созданию препарата Trinomia, который может содержать различные дозы рамиприла и аторвастатина.
- Общий вывод статьи: «применение полипилл может стать стратегией решения для пациентов, страдающих артериальной гипертензией, сопутствующими заболеваниями и с низкой приверженностью лечению. Вместе с тем, необходимо проведение новых исследований, в том числе и в реальных условиях, для того, чтобы лучше понять значение стратегии полипилл для клинической практики».
В научной периодике опубликованы ретроспективные анализы двух новых проектов UMPIRE (Lafaber et al., 2017) и SPACE (Webster et al., 2017). Их авторы утверждают, что преимущества препаратов полипилл в отношении комплаентности пациентов могут нейтрализовать отрицательный эффект снижения результативности лечения при раздельном приеме лекарственных средств, несмотря на сниженную дозировку компонентов полипилл. Благодаря этому можно также добиться более эффективного воздействия на факторы риска.
Уэбстер Р., Буллен С, Пейтел А., Селак В., Степьен С., Роджерс А. «Эффективность перехода на терапию препаратами полипилл в зависимости от содержания действующих веществ на исходном уровне: ретроспективный анализ результатов исследования SPACE Collaboration.» Int J Cardiol. 2017;
Ляфебр М., Шпиринг В., Виссерен Л. Дж., Гроббе Д., Стэнтон А., и другие. «Эффективность перехода с различных протоколов терапии на многокомпонентный препарат полипилл при лечении пациентов с ССЗ либо с высоким риском развития таких заболеваний». Eur J Preventive Cardiol. 2017
Цель данного документа – представить некоторые важные комментарии медицинского и маркетингового характера и дать оценку публикациям.
1. Реферат
- Цели данных исследований: описание алгоритмов интенсивности лечения в течение 12 месяцев в двух рандомизированных группах по сравнению с исходным уровнем, определить разницу в эффективности лечения у тех пациентов из группы полипилл, которые на исходном уровне принимали более мощные статины либо принимали более 2 антигипертензивных препаратов. Кроме этого, исследовалось снижение относительного риска (СОР), обеспечиваемое препаратом полипилл (аспирин 75 мг, симвастатин 40 мг, лизиноприл 10 мг и атенолол 50 мг либо гидрохлоротиазид 12,5 мг).
- Дизайн исследования: проект SPACE состоял их 3-х исследований (UMPIRE; IMPACT и KANYINI- GAP, с общим числом участников 3140). Пациенты были распределены в зависимости от терапевтического потенциала статинов и количества антигипертензивных средств, принимаемых ими на исходном уровне. Были определены: приверженность лечению аспирином, показатели систолического артериального давления (САД) и уровень липопротеинов низкой плотности (ЛПНП) в зависимости от терапевтического потенциала препаратов, принимаемых на исходном уровне.
- Включение в группу полипилл было связано со значительным улучшением комплаентности участников в отношении приема аспирина и улучшение показателей АД и ЛПНП.
- Артериальное давление: переход с монотерапии или двойной терапии на прием полипилл был связан с увеличением показателей АД.
- ЛПНП: переход с лечения статинами с более низким терапевтическим потенциалом, равно как и переход с лечения статинами равного потенциала на полипилл обеспечивал улучшение показателей ЛПНП. Такой же эффект наблюдался и в том случае, когда пациент на исходном уровне вообще не принимал статины.
- Повышение эффективности лечения с помощью полипилл с точки зрения СОР было наиболее выражено в том случае, когда пациенты переходили на терапию с помощью полипилл с частичной терапии либо с терапии с меньшим лечебным потенциалом.
2. Основные положения статьи
- Повышение комплаентности пациентов, которое обеспечивал переход на терапию полипилл с компонентами в пониженных дозах, устраняло возможное снижение эффективности раздельного лечения и обеспечивало положительное воздействие на факторы риска.
- Преимущества терапии с помощью полипилл для снижения общего относительного риска развития ССЗ были явными, если только пациент на исходном уровне не принимал антиагрегантный препарат, статин с повышенной активностью и по меньшей мере 3 антигипертензивных препарата.
- Клинические аспекты обнаруженных эффектов сводятся к двум основным явлениям. Во-первых, прием полипилл обеспечивал максимальный эффект во всех трех исследованиях в тех случаях, когда пациенты на исходном уровне вообще не получали никакого лечения либо получали его в недостаточном объеме. Во-вторых, улучшение комплаентности больных при приеме полипилл обеспечивало нейтрализацию возможного снижения эффективности, которое могло возникнуть из-за применения компонентов полипилл в сниженных дозах.
- Прием препаратов полипилл обеспечивал улучшение контроля факторов риска у большинства участников исследования вне зависимости от терапевтического потенциала лекарственных средств, принимаемых раздельно на исходном уровне. Преимущества терапии полипилл были наиболее выражены у тех испытуемых, которые не получали необходимого лечения в должном объеме, либо у пациентов с низкой приверженностью лечению – такие больные в масштабах планеты составляют подавляющее большинство среди лиц, нуждающихся в первичной или вторичной профилактике ССЗ. Lafaber с соавторами отмечают следующее: «Наиболее важным результатом этого исследования является то, что уже имеющиеся в наличии многокомпонентные препараты полипилл могут обеспечивать клинически значимое улучшение и контроль факторов риска, а также повышать комплаентность пациентов, которые ранее не получали лечения в должном объеме – феномен так называемой ‘поэтапной замены’». Хотя в данном случае нет формального упоминания препарата Trinomia, подобное утверждение содержится в последнем выпуске журнала Lancet в статье о полипилл.
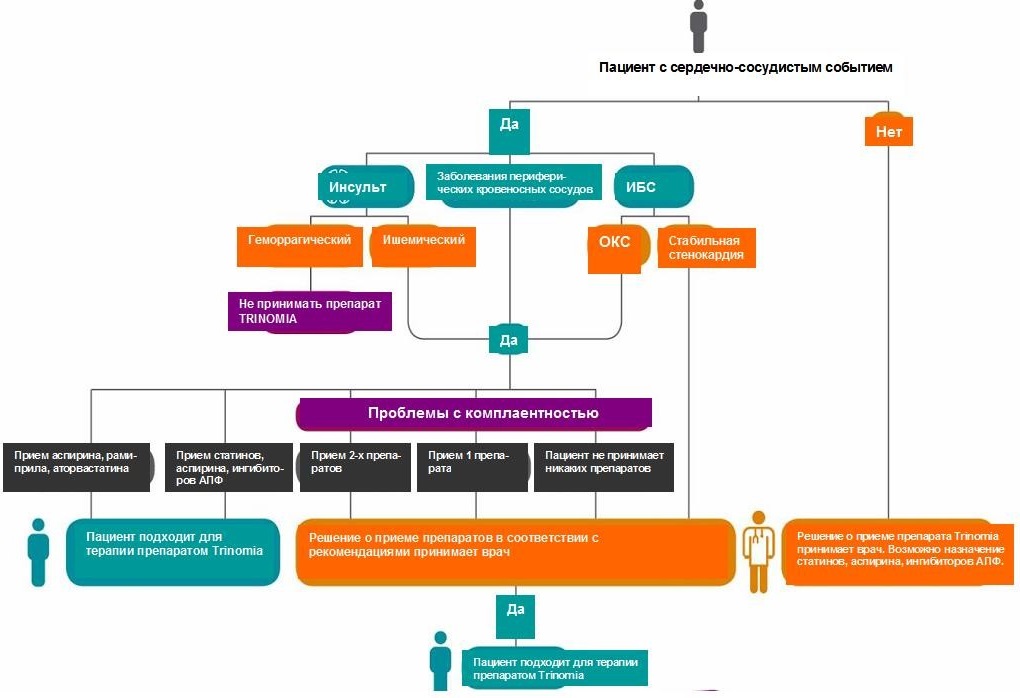
- Эти данные соответствуют нашему первичному определению профиля пациентов, которым можно назначать препарат Trinomia, что представлено на рисунке ниже:
Гонсалес Б.,, Либреро Х., Гарсия-Семпере А., Пенья Л. М., Бауэр С. Пуиг-Жуно ЖJ, и другие, «Влияние распределения затрат на приверженность лечению препаратами доказательной медицины у пациентов с острым коронарным синдромом». Heart. 2017;103:1082-1088.
Цель данного документа – представить некоторые важные комментарии медицинского и маркетингового характера и дать оценку публикациям.
1. Реферат
- Цель данного исследования – определить влияние изменений в сумме доплаты за медицинскую страховку на комплаентность больных с острым коронарным синдромом, жителей провинции Валенсия (Испания).
- Дизайн исследования: популяционное исследование когорты численностью 10 563 пациента, перенесших ОКС. Контрольная группа: работающие члены общей популяции с низким доходом, которые в ходе исследования не изменяли свой статус в совместном страховании. Экспериментальные группы: пенсионеры, перешедшие со страховки с полным покрытием на совместное страхование с оплатой 10% суммы страховки, а также работающие лица из общей популяции со средним и высоким доходом, у которых сумма доплаты по совместному страхованию увеличилась с 40% до 50% либо до 60%.
- Увеличение доли оплаты в совместной страховке не приводило к значительным изменениям в приверженности лечению между экспериментальными и контрольными группами при низких ценах и низкой максимальной сумме, которую участнику приходилось платить страховой компании за совместную страховку (антиагрегантные препараты, бета-блокаторы). В то же время увеличение расходов на ингибиторы АПФ и БРА оказывало немедленный эффект на комплаентность пациентов.
2. Основные положения статьи
- Высокие цены на лекарства являются важным фактором, приводящим к снижению приверженности лечению.
- Увеличение доли самого пациента в сумме, которую необходимо уплатить страховой компании за медицинскую страховку, особенно при необходимости приобретать дорогие препараты, оказывает влияние на приверженность лечению.
- Однако этот эффект носит временный характер: пациенты возвращаются на прежний уровень комплаентности 18 месяцев спустя. Однако, несмотря на то что этот эффект является временным, нарушение комплаентности способно оказать ощутимое воздействие на клинический исход.
- Тот факт, что препарат Trinomia имеет умеренную цену, снижает влияние стоимости препарата на приверженность пациентов лечению.
https://i2.wp.com/xtalks.com/wp-content/uploads/2017/11/Pills-and-Phone.jpg?resize=1098%2C600&ssl=1
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


