
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Постинсультные когнитивные нарушения
Больной А. 62 лет, находится под наблюдение участкового врача по поводу артериальной гипертензии (АГ), сахарного диабета (СД) 2-го типа, состояния после ишемического инсульта.
Из анамнеза известно, что пациент на протяжении десяти лет отмечал повышение уровня артериального давления (АД). Антигипертензивные препараты (чаще каптоприл) принимал в случаях, когда уровень систолического АД превышал 160 мм рт. ст. Около 20 лет болеет СД 2-го типа. В последнее время постоянно принимал метформин.
Год назад перенес ишемический инсульт в бассейне средней мозговой артерии, был госпитализирован на вторые сутки заболевания, в связи с чем вопрос о проведении тромболитической терапии не обсуждали. После выписки из стационара под контролем родственников регулярно принимал назначенное лечение (ацетилсалициловую кислоту (АСК) 100 мг/сут, лизиноприл 10 мг/сут, амлодипин 5 мг/сут и аторвастатин 20 мг/сут).
Курил на протяжении 30 лет (не курит последние 2 года), алкоголь употреблял умеренно.
При плановом осмотре жалобы на слабость в левой руке и ноге, ощущение ползания мурашек, жжения в стопах, периодически — резкую боль продолжительностью несколько секунд в пальцах обеих стоп.
Родственники пациента отметили изменение характера пациента, появление раздражительности, плаксивости.
Больной начал забывать некоторые недавно происходившие события, принимать таблетки.
Правильного телосложения, рост 178 см, масса тела 108 кг, индекс массы тела (ИМТ) 34,1 кг/м2.
Пульс 80 в 1 мин, АД 140/90 мм рт. ст., частота дыхательных движений 18 в 1 мин.
Кожные покровы обычной окраски. Щитовидная железа и периферические лимфатические узлы без пальпаторных особенностей. Отмечена умеренная слабость левой руки и левой ноги.
Границы сердечной тупости: правая — по правому краю грудины, левая — на 2,5 см влево от левой срединно-ключичной линии.
Сердечная деятельность ритмичная, тоны приглушены, І тон над верхушкой сердца ослабленный, акцент ІІ тона над аортой.
Перкуторно над легкими ясный легочный тон, при аускультации — везикулярное дыхание.
Органы брюшной полости без пальпаторных особенностей.
Периферические отеки отсутствовали.
В общем анализе крови: эритроциты 4,0х1012 /л, гемоглобин 140 г/л, тромбоциты 190х109 /л. Лейкоциты 6,4х109 /л, СОЭ 8 мм/ч.
В биохимическом анализе крови: билирубин общий 12 мкмоль/л, аланиновая трансаминаза 22 ЕД/л, аспарагиновая трансаминаза 25 ЕД/л, глюкоза крови 6,4 ммоль/л, общий белок 64 г/л, креатинин 103 мкмоль/л, калий 4,6 ммоль/л, общий холестерол (ХС) 5,8 ммоль/л, ХС липопротеинов низкой плотности (ЛПНП) 2,4 ммоль/л.
В общем анализе мочи: относительная плотность 1016, белок 0,066 г/л, лейкоциты 2-3 в поле зрения, эритроциты 0–1 в поле зрения.
На электрокардиограмме (ЭКГ): ритм правильный синусовый, частота сердечных сокращений 76 в 1 мин. Признаки гипертрофии левого желудочка (критерий Соколова — Лайона 41 мм). При сравнении с предыдущей ЭКГ, зарегистрированной 6 мес назад, динамика отсутствовала.
Результаты эхокардиографического исследования: аорта уплотнена, диаметр на уровне синусов 4 см. Передне-задний размер левого предсердия 4,2 см, правого желудочка 2,8 см. Толщина межжелудочковой перегородки 1,3 см, задней стенки левого желудочка 1,1 см. Конечно-диастолический объем левого желудочка 174 мл, фракция выброса левого желудочка 54%. 1-й тип диастолической дисфункции левого желудочка сердца.
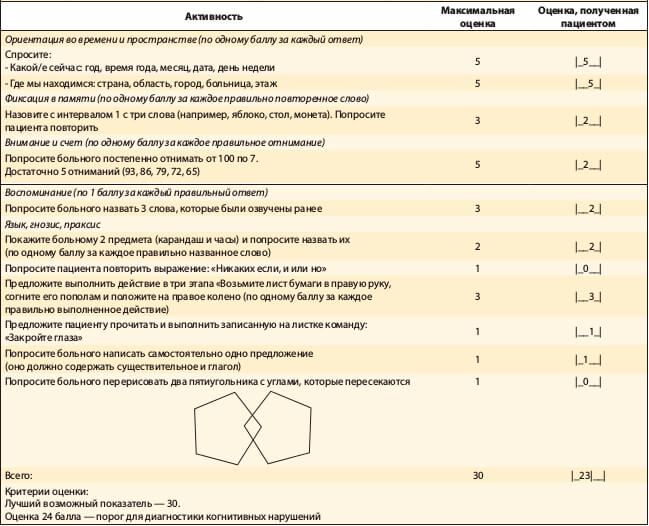
В связи с подозрением на наличие у больного когнитивных нарушений был проведен тест с использованием краткой шкалы MMSE (Mini Mental Status Exam) (таблица).
Результаты теста MMSE свидетельствовали о развитии у больного А. когнитивных нарушений.
Больному был установлен диагноз:
Ишемическая болезнь сердца (ИБС) и АГ III стадия, II степень: Диффузный кардиосклероз. Состояния после перенесенного ишемического инсульта (04.05.2015), остаточный умеренный левосторонний гемипарез. Нарушение когнитивных функций. Сердечная недостаточность IIа стадия, II функциональный класс NYHA, 1-й тип диастолической дисфункции. Риск IV (очень високий).
СД 2-го типа, течение средней тяжести, фаза субкомпенсации. Диабетическая болевая полинейропатия.
Таблица. Результаты оценки состояния когнитивных функций с использованием краткой шкалы MMSE больного А.
Вопросы:
- Какие обязательные и желательные действия врача при проведении когнитивной реабилитации больных, перенесших ишемический инсульт?
- Какую медикаментозную профилактику повторного развития инсульта и прогрессирования когнитивных нарушений необходимо проводить больным, перенесшим ишемический инсульт?
- Какие перспективы в лечении постинсультных когнитивных нарушений?
- Каковы особенности лечения данного пациента?
Эталон ответа
1. Когнитивная реабилитация пациентов, перенесших ишемический инсульт, должна быть направлена на восстановление или компенсацию утраченных или сниженных когнитивных функций в целях улучшения адаптации и восстановления способности к самообслуживанию [2].
Лечение больных с ишемическим инсультом, в том числе, с когнитивными постинсультными нарушениями, осуществляется в соответствии с Приказом Министерства здравоохранения Украины от 03.08.2012 No 602 «Уніфікований клінічний протокол медичної допомоги. Ішемічний інсульт (екстрена, первинна, вторинна (спеціалізована) медична допомога, медична реабілітація)» (пересмотр 2015 г.) [2].
Важность когнитивной реабилитации обусловлена тем, что когнитивные нарушения различной степени выраженности отмечают у 2/3 пациентов, перенесших ишемический инсульт, а у трети из них развивается деменция.
В соответствии с действующим медико-технологическим документом, к обязательным мероприятиям при проведении когнитивной реабилитации относятся [2]:
1. Проведение скрининга когнитивных нарушений (при выписке из стационара, перед началом реабилитации, при переходе к новому этапу лечения, а затем не реже 1 раза в год) с оценкой:
- уровня сознания, внимания, ориентации, памяти, языка, гнозиса;
- зрительно-пространственного восприятия;
- праксиса и исполнительных функций (суждение, способность предусматривать последствия собственных действий, решение проблем, абстрактное мышление, планирование, способность начинать действие и реализовать задуманное).
2. Скрининг когнитивных нарушений с помощью шкал MoCA (Montreal Cognitive Assessment) или MMSE (рисунок, см. таблицу), при выявлении которых следует провести более детальное нейропсихологическое исследование для оценки тяжести нарушения и степени сохранения различных когнитивных функций.
3. Скрининг депрессии.
Желательными действиями врача при проведении когнитивной реабилитации являются [2]:
- Индивидуальная когнитивная и педагогическая коррекция выявленных нарушений в целях возвращения пациента к желательным видам деятельности (работа, хобби, социальная активность, домашние дела, общение с партнером и пр.).
- Активное лечение всех сосудистых факторов риска у пациентов с сосудистыми когнитивными нарушениями.
- Оценка возможности проведения лечения ингибиторами холистеразы (галантамином, донепезилом) пациентов с умеренными и тяжелыми сосудистыми когнитивными нарушениями.
2. Медикаментозные методы профилактики развития повторного ишемического инсульта являются обязательными и включают назначение [2]:
- антитромбоцитарной терапии — после 2 нед приема АСК в дозе 165–325 мг/сут в первые 2 нед острого состояния (назначают после исключения геморрагического инсульта с помощью нейровизуализационных методов) больной должен длительно принимать АСК в дозе 75–100 мг/сут (можно применить другое антитромбоцитарное средство — клопидогрел, комбинацию АСК и дипиридамола с модифицированным высвобождением);
- антикоагулянтной терапии на длительный период пациентам, перенесшим кардиоэмболический ишемический инсульт, особенно на фоне фибрилляции предсердий (варфарин, дозу которого подбирают индивидуально под контролем международного нормализованного отношения; целевой уровень — 2,0–3,0 ед);
- статинов (продолжить прием пациентами, которые получали статины до сосудистого события; назначить пациентам с инсультом атеротромботического генеза, повышенным уровнем общего ХС — целевой уровень ХС ЛПНП при наличии ИБС составляет 2,7 ммоль/л, при наличии нескольких факторов риска — менее 1,8 ммоль/л);
- антигипертензивной терапии в соответствии с медико-технологическим документом, регламентирующим оказание медицинской помощи при артериальной гипертензии.

Рисунок. Монреальская шкала оценки когнитивных функций (MoCA)[17]
3. Одной из основных причин развития когнитивных нарушений является нарушение баланса между активностью головного мозга, его энергетическими потребностями и церебральным кровотоком [10]. Энергетический дефицит в условиях острой или хронической церебральной ишемии запускает каскад патологических механизмов, вызывающих нейрональное повреждение (глутаматную эксайтотоксичность, нейровоспаление, оксидантный стресс, апоптоз, дефицит нейротрофических факторов роста) [26, 27].
Постинсультные когнитивные нарушения, по сути, являются смешанным вариантом когнитивных расстройств, причинами которого является цереброваскулярная патология и нейродегенерация. Патофизиологически развитие постинсультных когнитивных расстройств связывают с гибелью нейронов, пролиферацией глии, вторичным повреждением, атрофией головного мозга, присоединением нейродегенеративного процесса [4].
На основании результатов рандомизированных клинических исследований (РКИ) установлено, что риск развития когнитивных расстройств и деменции снижается вследствие проведения адекватной антигипертензивной терапии [11, 22, 24]. Менее убедительны с позиции доказательной медицины данные о возможности улучшения когнитивных функций у больных, перенесших инсульт, при проведении длительной терапии АСК, антихолинестеразными средствами и антагонистами NMDA-рецепторов [12, 23].
Также неубедительны результаты многоцентровых РКИ, посвященных изучению эффективности нейропротекторной терапии в лечении когнитивных нарушений у пациентов, перенесших инсульт, что связывают с нейрометаболическими, функциональными и морфологическими особенностями нервной системы и многофакторностью патогенеза, этапностью развития острых церебральных ишемий и зональностью повреждения вещества головного мозга [3]. Тем не менее уже сегодня имеются отдельные сообщения о способности некоторых нейропротекторов улучшать когнитивную функцию у постинсультных пациентов (церебролизина и цитиколина) [6, 13, 18].
С позиции доказательной медицины особый интерес в лечении больных с постинсультными когнитивными нарушениями вызывает депротеинизированный ультрафильтрат крови телят (Актовегин, Takeda Pharmaceuticals), включающий более 200 биологических субстанций. Полифакторное нейропротекторное и метаболическое действие этого препарата связывают с его способностью [7, 16, 20, 21, 25]:
- повышать утилизацию глюкозы и нормализовать окислительный метаболизм;
- стабилизировать внутриклеточный энергетический потенциал;
- предотвращать амилоид-индуцированный апоптоз;
- модулировать активность ядерного фактора каппа B;
- ингибировать ядерный фермент полимеразы.
Эти эффекты Актовегина дают возможность с успехом применять препарат для лечения пациентов с черепно-мозговой травмой, сосудистым когнитивным нарушением, нарушениями периферического (артериального, венозного) кровотока, а также диабетической полинейропатией [5, 7, 25, 28].
Сегодня в небольших или коротких исследованиях уже получены данные о клинической эффективности Актовегина у пациентов со смешанной деменцией легкой или средней степени, деменцией альцгеймеровского типа или мультиинфарктной деменцией, в том числе лучшему восстановлению функционального состояния пациентов и уменьшению неврологического дефицита при назначении препарата в острый период ишемического инсульта [7, 15, 19, 25]. Эти выводы были подтверждены в систематическом обзоре РКИ, в которых оценивали эффективность Актовегина при легкой и умеренной деменции [8].
Положительный эффект Актовегина с повышением общей активности и улучшением социальной адаптации установлен и у пациентов с СД 2-го типа при наличии умеренных и выраженных когнитивных нарушений [3, 28].
Большие ожидания сегодня связаны с недавно законченным двойным слепым плацебо-контролируемым 12-месячным многоцентровым РКИ ARTEMIDA, в котором оценивали эффективность влияния Актовегина (в дозе 2000 мг/сут внутривенно до 20 инфузий с переходом на пероральный прием в дозе 1200 мг/сут в течение 6 мес) [13]. Предварительные обнадеживающие результаты этого РКИ были представлены на I конгрессе Европейской академии неврологии в Берлине в июне 2015 г. В этом РКИ было подтверждено положительное влияние Актовегина на когнитивные функции у пациентов, перенесших ишемический инсульт.
4. Кроме описанных выше методов медикаментозной профилактики развития повторного ишемического инсульта (антитромбоцитарная терапия, адекватная антигипертензивная терапия), в данном случаев особо актуально применять методы профилактики, направленные на коррекцию имеющихся у пациента факторов риска его развития [2]:
- коррекцию гиперхолестеролемии с достижением уровня ХС ЛПНП <1,8 ммоль/л (пациент имеет несколько факторов риска развития сердечно-сосудистого события). Учитывая то, что на фоне приема аторвастатина в дозе 20 мг/сут уровень общего ХС превышает целевой для данного пациента, рекомендовано увеличить дозу препарата под контролем показателей липидного обмена и уровня трансаминаз в сыворотке крови;
- контроль массы тела с поддержанием ИМТ в границах 18,5–24,9 кг/м2 (придерживаться здорового питания, ограничить энергетическую ценность пищи, обеспечить физическую нагрузку на уровне ходьбы 30–40 мин не реже 4–5 раз в неделю). В данном случае это особенно актуально, т.к. ИМТ пациента составляет 34,1 кг/м2 ;
- контроль уровня глюкозы крови (целевой уровень гликированного гемоглобина ≤6,5%). В настоящее время уровень глюкозы натощак у больного превышает нормальные значения, что вызывает необходимость определения уровня гликированного гемоглобина и коррекции гипогликемической терапии;
- контроль уровня АД (целевой уровень — ≤130/80 мм рт.ст.). При офисном измерении АД определено на уровне 140/90 мм рт. ст., что выше рекомендованного для данного контингента пациентов. В связи с этим необходимо провести холтеровское мониторирование АД, на основании результатов которого при необходимости провести коррекцию антигипертензивной терапии.
Наличие у больного когнитивных нарушений, выявленных на основании результатов шкалы MMSE, требует дальнейшего детального нейропсихологического исследования для оценки тяжести нарушения и степени сохранения различных когнитивных функций [2].
Наличие у больного диабетической болевой полинейропатии является основанием для назначения пациенту Актовегина, рекомендованного в таких случаях медикотехнологическим документом по ведению больных с СД 2-го типа [1]. Полифакторное нейропротекторное и метаболическое действие этого препарата может оказать положительное влияние на структурно-функциональное состояние головного мозга и когнитивные функции пациента.
Список литературы находится в редакции (28 источников)
Подготовлено редакцией Therapia
UA/AVG/0816/0076
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


