
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Патогенез бронхіальної астми
Розділ з монографії Регеди М.С. "Алергічні захворювання легенів".
Патогенез бронхіальної астми є складним і до кінця не з’ясованим. Проте відомо, що центральною ланкою патогенезу бронхіальної астми (БА) є змінена реактивність бронхів. Вона може бути як первинною, так і вторинною.
У свою чергу, первинна змінена реактивність є вроджена і набута. Остання, як правило, виникає в результаті впливу інфекційних, хімічних, механічних і фізичних факторів. Вторинна змінена реактивність бронхів є проявом змін реактивності різних систем організму: імунної, нервової, ендокринної. Таким чином, реактивність бронхів змінюється під впливом імунологічних і неімунологічних чинників (Ялкут С.И., 1998; Ласиця О.Л., Ласиця Т.С., 2001).
Iмунологічні механізми бронхіальної астми
У значної частини хворих бронхіальною астмою змінена реактивність бронхів виникає в результаті порушень імунокомпетентної системи, які перебігають за I, III, IV типами гіперчутливості. Ці імунні реакції проходять у слизовій оболонці дихальних шляхів, незалежно від того, за яким типом перебігає алергічна реакція. У патогенезі бронхіальної астми виявляють патологічного процесу:
I. Iмунологічна фаза характеризується сенсибілізацією організму, яка може перебігати за негайним чи сповільненим типами алергічної реакції. При першому типі ознаки ядухи появляються через 10-15 хв. або миттєво від початку контакту з алергеном, при другому — через 4-5 годин і більше. Негайний тип характерний для неінфекційно-алергічної бронхіальної астми, а сповільнений більш властивий для інфекційно-алергічної форми. В реакції негайного типу провідну роль відводять групі білків — імуноглобулінів: IgA, IgM, IgG, IgE.
Речовини, що вступають в реакцію з антигеном, називають реагінами. До них, в першу чергу, відноситься IgE, який виявляється у 60% випадків атопічної бронхіальної астми. IgE утворює комплекс з антигеном на поверхні мембран опасистих клітин. Iмунологічна стадія сповільненого типу характеризує клітинно-тканинний імунітет, зумовлений наявністю у лімфоцитах периферичної крові та в лімфоїдних елементах «фактору переносу».
В результаті впливу антигену відбувається перебудова генетичного апарату лімфоцитів, які набувають імунних властивостей. Відбувається сенсибілізація лімфоцитів.
II. Патохімічна фаза характеризується виділенням медіаторів алергічного запалення, пов’язаних як із спадковим дефіцитом аденілциклази (у випадку атопічної БА), так і зі зменшенням її активності внаслідок сенсибілізуючого впливу бактеріальних токсинів (при інфекційно-алергічній формі бронхіальної астми). Аденілциклаза стимулює перехід АТФ в циклічний 3,5-аденозинмонофосфат (цАМФ). Останній регулює секрецію медіаторів алергічного запалення. Медіаторами I типу алергічних реакцій є гістамін, серотонін, ацетилхолін, повільно реагуюча субстанція. Основними медіаторами алергічної реакції IV типу є лімфокіни (діють на макрофаги, епітеліальні клітини) і лізосомальні ферменти.
III. Патофізіологічна фаза, що виникає під впливом біологічно активних речовин (гістамін, серотонін) і характеризується вираженим і достатньо складним симптомокомплексом БА (спазм і звуження дрібних бронхів, виділення великої кількості в’язкого слизу, набряк слизової бронхів, підвищення проникності мікроциркуляторного русла, утруднене дихання, задишка).
Реакції III типу (імунокомплексний тип або феномен Артюса) відбуваються у зоні надлишку антигену за участю преципітуючих антитіл. Реакція розвивається під впливом екзоалергенів (мікроорганізми, ферменти, пил, антибіотики) і ендоалергенів. При цьому типі реакцій утворюються антитіла, які належать, в основному, до імуноглобулінів класу G і M. Пошкоджуюча дія утвореного комплексу антиген-антитіло реалізується головним чином через активацію комплементу, звільнення лізосомальних ферментів.
Відбувається пошкодження базальної мембрани, спазм гладких м’язів бронхів, розширення судин, підвищення проникності мікроциркуляторного русла. У формуванні зміненої реактивності бронхів важлива роль відводиться місцевій «поломці» імунного захисту: спостерігається зменшення секреторного IgA, порушується система фагоцитозу, яка в органах дихання представлена в основному альвеолярними макрофагами.
Неімунологічні механізми бронхіальної астми
Неімунологічна бронхіальна астма розвивається у хворих із вродженими та набутими біологічними дефектами внаслідок зміненої реактивності бронхів. Під впливом різних механічних, фізичних і хімічних подразників, а також інфекційних агентів, змінюється реактивність опасистих клітин, що супроводжується надлишковою продукцією біологічно активних речовин, насамперед, гістаміну, лейкотрієнів. У відповідь на їх виділення виникають спазм бронхів, набряк і порушення секреції слизової оболонки. Все це різко змінює прохідність бронхів і спричиняє приступ ядухи.
Обструкція, яка виникає під впливом холодного повітря, інгаляції подразнюючих газів і пилу, фізичного навантаження зумовлена бронхоспазмом через так званий вагусний рефлекс. У патогенезі порушень бронхіальної прохідності особливу роль відіграють дизгормональні механізми (глюкокортикоїдна недостатність і дизоваріальні розлади — гіперестрогенемія та гіпопрогестеронемія).
Недостатність глюкокортикостероїдів сприяє розвитку гіперреактивності опасистих клітин, знижує синтез катехоламінів, активації простагландинів F2е. Гіперестрогенемія і гіпопрогестеронемія впливають на α- і β-адренорецептори, при цьому підвищується активність α-рецепторів і знижується активність β-рецепторів.
С.Ю. Куприянов (1981) описав декілька механізмів та варіантів нервово-психічних розладів у патогенезі бронхіальної астми: істероподібний, неврастеноподібний, іпохондричний, шунтові механізми, анозогностичний, псевдонозогностичні варіанти. Найчастіше відмічаються істероподібний і неврастеноподібний механізми.
Аналізуючи патогенез бронхіальної астми на клітинному рівні, потрібно, насамперед, зупинитись на здатності опасистих клітин респіраторного тракту продукувати в надлишковій кількості біологічно активні речовини. Ця здатність властива опасистим клітинам із зміненою реактивністю, які знаходяться у стані «нестабільного метаболізму». Цей стан зміненої реактивності опасистих клітин може бути як вродженим, так і набутим.
У разі порушення бронхіальної прохідності, зумовленої субклітинними механізмами, також відмічається адренергічний дисбаланс, який виражається у перевазі системи гуанілатциклази над системою аденілатциклази. Крім цього, змінюється вміст внутрішньоклітинного ферменту фосфодіестерази, підсилюється надходження іонів кальцію у клітину, порушується обмін простагландинів.
Основні ланки патогенезу показані на схемах 1 і 2.
Схема 1. Патогенез бронхіальної астми (Маколкин В.И., Овчаренко С.И., 1994)
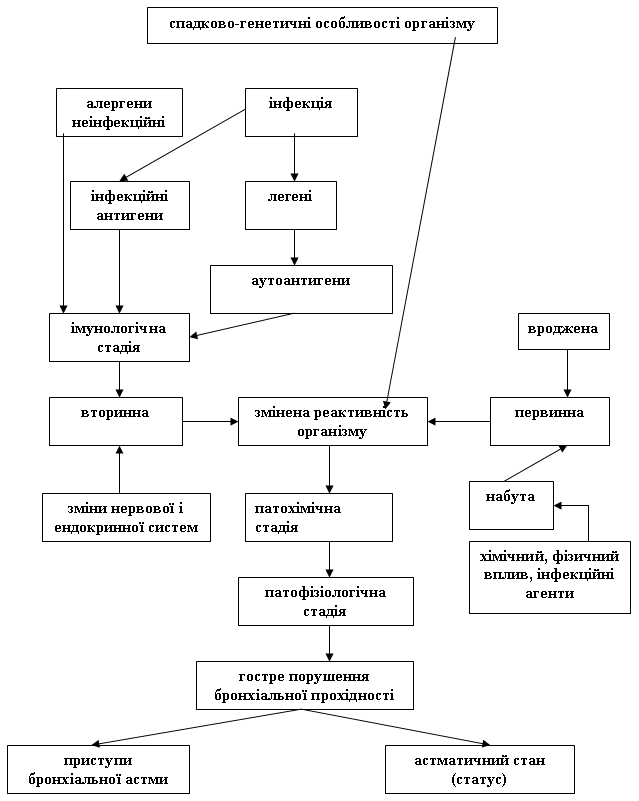
Схема 2. Патогенез алергічної (атопічної і інфекційної) бронхіальної астми
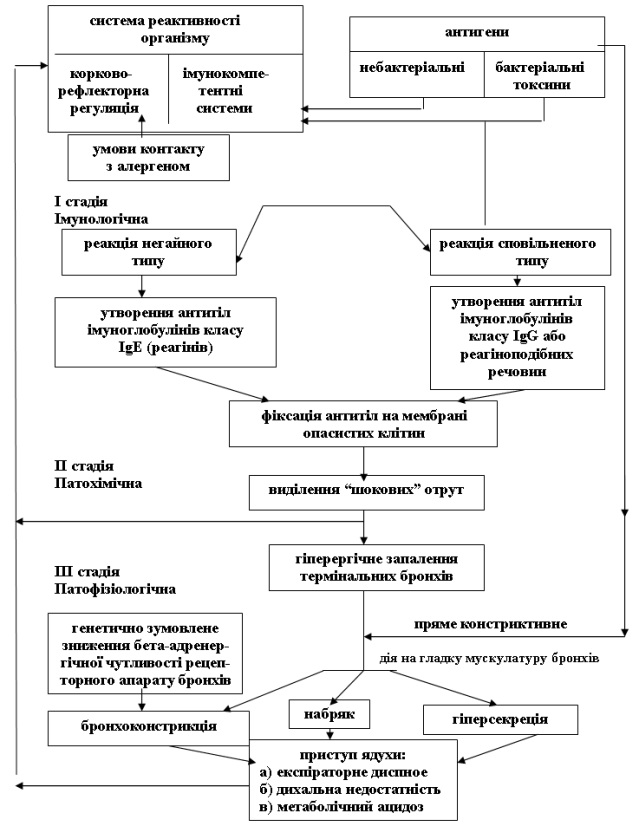
Патогенез інфекційно-залежної бронхіальної астми
В патогенезі інфекційно-залежного варіанту бронхіальної астми приймають участь такі механізми:
- алергічна реакція негайного типу з утворенням реагіну ІgE;
- гіперчутливість сповільненого типу, основну роль у розвитку якої належать Т-лімфоцитам;
- неімунологічні реакції ― пошкодження токсинами наднирників та зниження глюкокортикоїдної функції миготливого епітелію та активності β2-адренорецепторів;
- звільнення гістаміну та інших медіаторів алергії і запалення з опасистих клітин та базофілів під дією пептидогліканів і ендотоксинів в деяких бактерій, а також лектинопосередкованих механізмів;
- активація комплементу за альтернативним та класичними шляхами зі звільненням С3а і С5а-компонентів зумовлена виділенням і інших медіаторів опасистими клітинами;
- синтез гістаміну гемофільною паличкою за допомогою гістидиндекарбоксилази;
- пошкодження епітелію бронхів з втратою секреції бронхорелаксуючих факторів та продукція протизапальних медіаторів (інтерлейкіну-8, фактора некрозу пухлин та ін.).
Патогенез глюкокортикоїдного варіанту бронхіальної астми
Розвиток або загострення бронхіальної астми може бути внаслідок глюкокортикоїдної недостатності. Остання сприяє розвитку запалення в бронхах і їх гіперреактивності і бронхоспазму, призводить до формування кортикозалежної бронхіальної астми. Виділяють кортикочутливу і кортикорезистентну кортикозалежну бронхіальну астму.
При кортикочутливій бронхіальній астмі для досягнення ремісії і її підтримки необхідні малі дози системних або інгаляційних глюкокортикоїдів.
За умови розвитку кортикорезистентної бронхіальній астми ремісія досягається шляхом введення великих доз системних глюкокортикоїдів. Відомі такі механізми формування глюкокортикоїдної недостатності при БА:
- зменшення в бронхах кількості або чутливості мембранних рецепторів до кортизолу. Це зменшує вплив глюкокортикоїдів на бронхи;
- порушення синтезу кортизолу в пучковій зоні наднирників під дією тривалої інтоксикації, гіпоксії;
- підвищення зв’язування кортизолу з транскортином плазми та зниження вільної біологічно активної її фракції;
- порушення співвідношення між основними глюкокортикоїдними гормонами (зменшення синтезу кортизолу та збільшення кортикостерону);
- підвищення порогу чутливості клітин гіпоталамусу і гіпофізу до регулюючого впливу (за принципами зворотнього зв’язку) рівня кортизолу в крові, що на початкових етапах захворювання призводить до стимуляції синтезу глюкокортикоїдів, а у разі прогресування БА ― виснаження резервних можливостей глюкокортикоїдної функції;
- пригнічення глюкокортикоїдної функції наднирників внаслідок довготривалого лікування хворих глюкокортикоїдними препаратами.
Патогенез дизоваріальної форми бронхіальної астми
В даний час відомо, що у багатьох жінок погіршується перебіг БА (відновлюються і частішають напади ядухи) перед або під час, інколи в останні дні менструації. Встановлено, що естрогени сприяють бронхоконстрикції, прогестерон-бронходилатації.
При дизоваріальному патогенетичному варіанті бронхіальної астми спостерігається зниження в крові рівня прогестерону в ІІ фазі менструального циклу і підвищення естрогенів. Зазначені гормональні зсуви призводять до розвитку гіперреактивності бронхів та бронхоспазму.
Патогенез вираженого адренергічного дисбалансу
Адренергічний дисбаланс ― це порушення співвідношення між β- і α-адренорецепторами бронхів з перевагою активності α-адренорецепторів. Це викликає розвиток бронхоспазму. В патогенезі адренергічного дисбалансу має значення блокада β2-адренорецепторів та підвищення чутливості α-адренорецепторів.
Адренергічний дисбаланс може бути викликаний вродженою неповноцінністю β2-адренорецепторів та системи аденілатциклази - 3,5 ЦАМФ, їх порушенням під впливом вірусної інфекції, алергії, гіпоксемії, зміни кислотно-лужної рівноваги, надмірного застосування симпатоміметиків.
Патогенез нервово-психічного варіанту бронхіальної астми
Під впливом психоемоційного стресу підвищується чутливість бронхів до гістаміну та ацетилхоліну, розвивається гіпервентиляція, стимулюється іррітативні рецептори бронхів раптовим глибоким вдихом, кашлем, сміхом, плачем. Це призводить до рефлекторного спазму бронхів.
А.Ю. Лотоцький (1996) виділяє 4 види нервово-психічного механізму бронхіальної астми:
- істероподібний;
- неврастеноподібний;
- психоподібний;
- шунтовий.
Патогенез холінергічного варіанту бронхіальної астми
Цей патогенетичний варіант спостерігається у 10% хворих, виникає внаслідок підвищеного тонусу блукаючого нерву на ґрунті порушень обміну холінергічного медіатора ― ацетилхоліну.
У крові хворих на бронхіальнк астму спостерігається зростання рівня ацетилхоліну та зниження ацетилхолін естерази ― ферменту, який інактивує ацетилхолін. Це призводить до дисбалансу вегетативної НС з перевагою тонусу блукаючого нерва.
При цьому варіанті БА виділяють такі патогенетичні фактори:
- знижується швидкість інактивації ацетилхоліну, накопичення його в крові і в тканинах, перезбудження парасимпатичного відділу вегетативної нервової системи;
- збільшується кількість холінергічних нервів у бронхах;
- знижується активність М2-холінорецепторів, що сприяє бронхоконстрикції;
- підвищується активність холінергічних рецепторів у опасистих клітинах, слизистих і серозних клітинах бронхіальних залоз. Це супроводжується гіперсекрецією бронхіального слизу.
Патогенез «аспіринової» бронхіальної астми
Цей варіант БА зумовлений непереносимістю ацетилсаліцилової кислоти та інших нестероїдних протизапальних препаратів (індометацин, бруфен, вольтарен), баралгіну, таких лікарських засобів, в склад яких входять ацетилсаліцилова кислота (теофедрин, цитрамон, асфен, аскофен), а також продуктів, що містять саліцилову кислоту (огірки, цитрусові, томати, різні ягоди) або жовті фарбники (тартразин).
В основі цього варіанту лежать порушення метаболізму арахідонової кислоти під впливом аспірину та інших препаратів. Після їх прийому з арахідонової кислоти внаслідок активації 5-ліпооксигеназного шляху утворюються лейкотрієни, які викликають бронхоспазм.
Первинно-змінена реактивність бронхів
Цей варіант БА характеризується появою нападів ядухи під час фізичного навантаження, вдихання холодного повітря, зміни погоди, різких запахів, що призводить до збудження надзвичайно реактивних іррітативних рецепторів.
Патогенез астми фізичного зусилля
Цей варіант бронхіальної астми характеризується появою нападів ядухи під впливом субмаксимального фізичного навантаження, при цьому відсутні ознаки алергії, інфекції, порушення функцій ендокринної та нервової систем.
Під час фізичного навантаження наступає гіпервентиляція, розвивається гіперосмолярність бронхіального секрету, має місце механічне подразнення бронхів, подразнення рецепторів блукаючого нерва та підвищення його тонусу, розвиток бронхоконстрикції, дегрануляція опасистих клітин і базофілів з виділенням медіаторів (гістаміну, лейкотрієнів), які викликають спазм та запалення бронхів.
В.И. Пыцкий (1999) вважає, що найбільш правильно говорити не про астму фізичного зусилля, а «постнавантажувальний бронхоспазм», тому що цей варіант БА рідко зустрічається ізольовано і спостерігається здебільшого не під час, а після закінчення фізичного навантаження.
Патогенез аутоімунного варіанту бронхіальної астми
Цей варіант БА розвивається внаслідок сенсибілізації бронхопульмональної системи до антигенів. При аутоімунній БА виявляють антитіла (антиядерні, протилегеневі, до гладкої мускулатури бронхів, до β-адренорецепторів м’язів бронха), формування імунних комплексів (аутоантиген+аутоантитіло) з активацією комплементу призводить до імунно-комплексного пошкодження бронхів (ІІІ тип алергічної реакції). Можливий також розвиток IV типу алергічної реакції ― взаємодія алергену (аутоантигену) і сенсибілізованих Т-лімфоцитів, які секретують лімфокіни з розвитком запалення та бронхоспазму.
Регеда М.С.
Львівський національний медичний університет ім. Данила Галицького
З монографії «Алергічні захворювання легенів»
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


