
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Конъюнктивиты
Конъюнктивит является едва ли не одной из самых распространенных патологий в практике офтальмолога - клинициста
С позиции длительности протекания заболевания, выделяют три группы конъюнктивитов: 1) острый конъюнктивит (coniunctivitis acuta), характеризующийся обычно очень сильной гиперемией склеры вследствие расширения ее поверхностных кровеносных сосудов и создающей впечатление "красного глаза" ( отсюда берет свое начало сравнительно недавно вошедший в обиход клинициста термин "синдром красного глаза" ) 2) подострый конъюнктивит (coniunctivitis subacuta), характеризующийся примерно сходной симптоматикой, но гораздо слабее выраженной, со "стертыми" клиническими проявлениями 3) хронический конъюнктивит (coniunctivitis chronica), развивающийся постепенно как следствие острого воспалительного процесса либо длительного раздражения конъюнктивы внешними факторами ( пыль, грязь и пр.) характеризующийся упорным и длительным течением, и при отсутствиии лечения приводящий к таким осложнениям,как поражение роговицы с развитием кератита. Подавляющая часть больных, обращающихся к окулисту , которым впоследствии выставляется диагноз "конъюнктивит" - это пациенты с острой стадией воспалительного процесса. Недавно проведенное эпидемиологическое исследование в 9 государствах Центральной и Восточной Европы показало, что около 14,7% всех пациентов обращается к врачу по поводу « синдрома красного глаза», и большей части этих пациентов ставится диагноз «конъюнктивит» (5). С учетом этиологии заболевания выделяют три группы конъюнктивитов: неинфекционные (аллергические, химические), аутоиммунные ( как часть синдрома Стивена-Джонсона или пемфигоида обыкновенного) инфекционные ( бактериальные, вирусные, грибковые, хламидийные ) . Однако, как показали результаты того же исследования, наиболее частыми причинами обращения пациентов с «синдромом красного глаза» за медицинской помощью являются аллергические и бактериальные конъюнктивиты. Аллергические конъюнктивиты лидируют в этом списке (29% всех обращений), за ними следуют бактериальные конъюнктивиты ( 25%) ( уступая лишь 4% обращениям по поводу синдрома сухого глаза). Гораздо реже диагностируются вирусные конъюнктивиты (7% обращений) (5). Следует отметить, что даже при рассмотрении этих данных не следует исключать гиподиагностику конъюнктивитов , как минимум аллергической и вирусной природы. Анализ недавно проведенного в США исследования NHANES III (Third National Health and Nutrition Examination Survey) показал, что такие симптомы, как «эпизоды слезотечения, зуда глаз в течение последних 12 месяцев» , беспокоят 40% взрослой популяции(6) . Кроме того, поскольку в подавляющем большинстве случаев конъюнктивиты являются заболеваниями, которые снижают качество жизни больных, не приводя при этом к стойкому снижению остроты зрения, и даже могут проходить без лечения, клиницисты редко прибегают к лабораторным исследованиям. В связи с этим огромное значение приобретает клиническая диагностика, опирающаяся на те исследования, которые офтальмолог может провести в собственном кабинете для постановки правильного диагноза.
Очень важно провести дифференциальную диагностику пациентов, попавших к врачу с «синдромом красного глаза» как наиболее частой причиной всех обращений, еще на этапе осмотра. Следует помнить, что помимо острого конъюнктивита, «синдром красного глаза» может быть причиной как минимум еще нескольких групп заболеваний, среди которых – острое воспаление роговицы, острый приступ глаукомы, синдром сухого глаза и пр (3). Важно провести детальное физикальное обследование пациента (отдельно левого и правого глаза). Обязателен осмотр переднего отдела глазного яблока (с помощью освещения офтальмологической лампой сбоку и спереди), оценка состояния роговицы ( прозрачность, гладкость), глубины передней камеры и прозрачности водянистой влаги в ней, внешний вид радужной оболочки с фокусом на выраженность кровеносных сосудов в ее структуре. Следующим этапом является оценка зрачка – ширины и реакции на свет, проверка остроты зрение и оценка кровенаполнения глазного яблока (сравнение больного и здорового глаза). На основании оценки всех этих признаков врач-офтальмолог проводит первичную дифференциальную диагностику (Таблица 1)(4).
Таблица 1. Дифференциальная диагностика заболеваний, обозначаемых общим термином «синдром красного глаза».
| Заболевание | Гиперемия склер | Боль | Острота зрения | Роговица | Ширина зрачка |
| Субконъюнктивальное кровоизлияние | +++ поверхностная | отсутствует | нормальная | прозрачная | нормальная |
| Конъюнктивит | +++ глубокая | + небольшая | нормальная | прозрачная | нормальная |
| Кератит | ++ в области лимба роговицы | ++ в сочетании со светобоязнью | ограниченная | помутненная | нормальная \зрачок сужен |
| Ирит | ++ в области ресниц | +++ сильная | ограниченная | прозрачная | зрачок сужен |
| Острый приступ глаукомы | + интенсивное | ++++ очень сильная | ограниченная | помутненная | зрачок расширен |
Помимо вышеперечисленных признаков, наиболее частыми проявлениями конъюнктивита являются ощущение зуда, жжения, покалывания в глазу, ощущение инородного тела в глазу (обычно под верхним веком), наличие отделяемого, склеивающего веки ( обычно с утра после пробуждения), слезотечение или ощущение сухости в глазах, «тяжелые веки», отек и гиперемия конъюнктивы, иногда наблюдается светобоязнь. Однако ключевыми вопросами, позволяющими предположить этиологию заболевания, являются ответы на два вопроса: 1) Ощущает ли больной зуд и жжение в больном глазу? 2) Отмечается ли слизисто-гнойное\гнойное отделяемое из глаза? При утвердительном ответе на первый вопрос скорее всего, у пациента наблюдается аллергический конъюнктивит, при утвердительном ответе на второй – бактериальный. Тем не менее, окончательный диагноз выставляется лишь в ходе всестороннего офтальмологического обследования. В ходе обследования следует уточнить, какими общими заболеваниями страдает пациент, какие лекарства постоянно принимает и принимает ли в настоящий момент , не было ли у него в анамнезе травмы или химического ожога глаз, не отмечаются ли на фоне заболевания проявления ОРВИ со стороны верхних дыхательных путей. Врач должен произвести скрупулезное исследование конъюнктивы ( с увеличением , при ярком освещении). В ходе обследования оценивается отделяемое из глаза ( характер, количество, густота), степень кровоснабжения конъюнктивы, наличие макроскопически видимых изменений на веках и конъюнктиве. Далее методом прямого фокального освещения оценивается состояние слезного мениска, оттягивается нижнее веко и оценивается состояние конъюнктивы, состояние век, с обращением внимания на такие состояния, как дихтиаз, врастание ресниц и пр. Потом оттягивается нижнее веко, чтобы убедиться в отсутствии на конъюнктиве наростов, бородавок, а также изменений края века. Оценка внутренней структуры глаза проводится с целью исключения поражения других анатомических областей глаза (при гиперемии роговицы следует произвести также обследование роговицы и пр.). Как показывает практика, во многих случаях обнаружение изменений в коньюктиве и роговице позволяет поставить верный диагноз. Типичный рекомендованный алгоритм обследования представлен в Таблице 2 (5):
Таблица 2. Рекомендованный алгоритм обследования больного с подозрением на конъюнктивит.
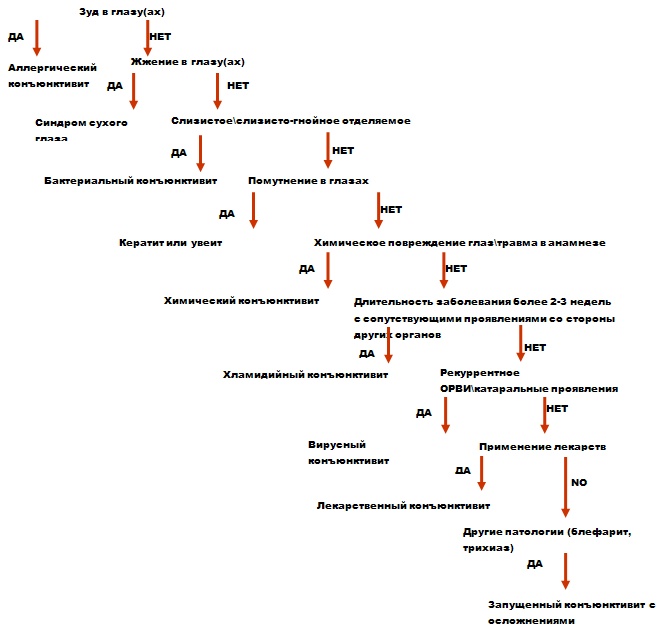
В особо сложных случаях, например, случаях хронического конъюнктивита или отсутствия ответа на ранее назначенное пациенту лечение, может потребоваться взятие мазка с конъюнктивы. Однако следует помнить,что бактериологические исследования очень редко дают результаты, которые имеют значения для дальнейшего хода лечения. В огромном количестве случаев по их результатам не удается выявить бактерий-возбудителей, даже если налицо признаки бактериального конъюнктивита, особенно, если ранее проводилось лечение с помощью антибиотиков. Кроме того, шелевидная полость конъюнктивы является благоприятной средой для обитания различной микрофлоры, часто патогенной – поэтому никогда нельзя быть уверенным в том, что мазок позволил выявить именно те бактерии, которые явились возбудителями заболевания. В течение нескольких последних лет в Польше проводилось крупное исследование, продемонстрировавшее, что наличие в передней камере тех бактерий, которые чаще всего являются возбудителями конъюнктивитов и кератитов (стрептококки, стафилококки, гемофильная палочка) у 26,3% детей не приводит ни к каким изменениям, видимым при офтальмологическом обследовании (5).
При постановке диагноза «конъюнктивит» лечение назначается с учетом этиологии заболевания:
- Неинфекционные конъюнктивиты
- Аллергический конъюнктивит. Основные жалобы больного - зуд, жжение, наличие Объективно определяются гиперемия и отек конъюнктивы век, наличие слизистого\водянистого отделяемого в щелевидной полости конъюнктивы, возможно наличие зудящих изъязвляющихся пузырьков\папул под верхним веком, гиперплазия сосочков. Может сопутствовать основному заболеванию ( астме, аллергическому риниту, поллинозу). Длительность течения заболевания - от 3 до 30 дней, иногда наблюдается хроническое течение с периодическими обострениями. При сезонном аллергическом конъюнктивите ( например,сенной конъюнктивит) заболевание возникает ежегодно в период цветения растений и длится от 14 до 60 дней. Механизм лечения - устранение раздражителя-аллергена или ограничение контакта с ним , далее - нестероидные противовоспалительные и антигистаминные препараты. На первом этапе целесообразно назначение препарата,который стабилизирует мембраны тучных клеток, тормозя при этом высвобождение биологически активных веществ: гистамина, лейкотриенов и других ( Кромофарм по 1 капле 4 раза в день,в тяжелых случаях до 6-8 раз в день). Назначение Кромофарма целесообразно еще и вследствие его способности ограничения перемещения нейтрофильных и эозинофильных гранулоцитов и моноцитов ( в конъюнктивальном соскобе при аллергическом конъюнктивите почти всегда обнаруживается значительная эозинофилия). Препарат назначается нередко и как средство профилактики как эффективное средство предотвращения аллергических реакций немедленного и замедленного типа , а в острый период целесообразно применение его вместе с антигистаминными препаратами и\или кортикостероидами. Учитывая нарастающую под действием раздражителя отечность конъюнктивы, целесообразно выбирать препараты, которые обладали бы противоотечным действием одновременно с антиаллергической направленностью. В качестве препарата выбора в остром периоде может быть рекомендован Виаль по 1-2 капли 3 раза в сутки.В случае стойкого аллергического конъюнктивита может также потребоваться прием стероидных глазных капель. Важно подбирать быстродействующий препарат , способный к мгновенному проникновению во все части глаза. Обычно назначается Фармадекс (дексаметазон) по 1-2 капли 3-4 раза в сутки,а в особо тяжелых случаях препарат может назначаться каждые 1-2 часа.
- Химический конъюнктивит. Основные жалобы больного - жжение, слезотечение, зуд в пораженном глазу. Объективно определяются гиперемия и сильный отек конъюнктивы век, при острых химических травмах возможно повреждение внутриглазных структур. После многократного промывания глаз искусственной слезой, назначаются капли Виаль для снятия гиперемии конъюнктивы и устранения симптомов,беспокоящих больного. Быстрота действия препарата обусловлена противоотечным эффектом : его основное действующее вещество, тетризолин способствует сужению сосудов и уменьшения отечности тканей за счет стимуляции α-адренорецепторов вегетативной нервной системы.Виаль закапывается по 1-2 капли 3 раза в день до 4 суток; в случаях тяжелой химической травмы глаз может потребоваться применение стероидов (Фармадекс по 1-2 капли каждые 1-2 часа.)
- Аутоимунный конъюнктивит. Значение в развитии заболевания имеют аутоимунные процессы ( синдром Шегрена, коллагенозы, пузырчатка конъюнктивы (пемфигус обыкновенный). Жалобы больного напоминают жалобы при остром катаральном конъюнктивите, однако при наличии в анамнезе аутоимунных системных заболеваний , комплексного поражения конъюнктивы,слизистой рта, носоглотки, кожи, возможно предположить аутоимунный конъюнктивит. Объективно определяются воспаление конъюнктивы и края век, вязкое слизисто-гнойное отделяемое, в тяжелых случаях могут развиваться инфильтраты роговицы с изъязвлением. Наиболее эффективна глюкокортикостероидная терапия. Капли Фармадекс закапывают в конъюнктивальный мешок 3–4 раза в день по 1-2 капли, в тяжелых случаях могут потребоваться мазь 0,1% или субконъюнктивальный инъекции дексаметазона ( 4мг\мл).
- Инфекционные конъюнктивиты.
- Бактериальный конъюнктивит. Жалобы больного - клейкое отделяемое из глаза по утрам, слипание век, сухость конъюнктивы. Объективно - гиперемия конъюнктивы, отек век, наличие скудного слизистого\слизисто-гнойного отделяемого. При этом типе конъюнктивита следует начинать лечение антибактериальными препаратами как можно раньше, Назначают инстилляции антибактериальных препаратов (раствор Сульфацила Натрия 20% ) по 2 -3 капли 6 раз в день. Сульфацил Натрия или альбуцид, помимо бактериостатических свойств, обладает широким спектром противомикробного действия и активностью в отношении грамположительных и грамотрицательных бактерий. Сульфацетамид хараткеризуется конкурентным антагонизмом с ПАБК и конкурентным угнетением дигидроптероатсинтетазы, что приводит к нарушению синтеза тетрагидрофолиевой кислоты, необходимой для синтеза пуринов и пиримидинов. Не менее эффективным антибактериальным средством является Ципрофарм (0,3% раствор ципрофлоксацина). Эффективность данного препарата группы фторхинолонов обеспечивается бактериостатическим действием за счет внутриклеточного ингибирования ДНК-киназы, таким образом препятствуя дупликации, транскрипции и репликации бактериальных ДНК и РНК. Ципрофарм эффективен в отношении широкого спектра патогенных микроорганизмов — грамположительных и грамотрицательных, аэробных и анаэробных,с низкой резистентностью штаммов основных возбудителей бактериальных конъюнктивитов ( стафилококк,стрептококки) к препарату. Ципрофарм при бактериальных конъюнктивитах назначается по 1–2 капли в конъюнктивальный мешок каждого пораженного глаза 4 раза в сутки в течение 7–14 дней, при тяжелых инфекциях -1–2 капли каждые 2 ч в первые 2 дня.
- Вирусный конъюнктивит. Жалобы больного - слезотечение, ощущение инородного тела под веками. Объективно - субконъюнктивальные кровоизлияния, фолликулы на нижнем веке, скудное слизистое\серозное отделяемое, при запущенном процессе - субэпителиальные инфильтраты роговицы. .Чаще всего вызывается аденовирусами, реже вирусами Herpex Simplex. Cимптомы могут сильно варьировать от типичной клинической картины аденовирусной инфекции до тяжелого кератоконъюнктивита (1). Специфического лечения вирусного конъюнктивита не существует - лечение симптоматическое ( прохладные компрессы, препараты искусственной слезы, соблюдение личной гигиены глаз).
- Грибковый конъюнктивит. Жалобы больного в целом мало специфичны - обычно беспокойство вызывает дискомфорт в глазах, который может сопровождаться незначительной болью, скудным белесым отделяемым. Объективно - отечность и усиление кровоснабжения конъюнктивы, изъязвляющиеся узелки, пузыри на конъюнктиве века, слизистое отделяемое, иногда - увеличение лимфатических узлов. Встречается в основном после интенсивной антибиотикотерапии или терапии кортикостероидами, может развиваться у больных с иммуной недостаточностью на фоне микозов век или роговицы. Основными возбудителями являются Sporotrichum spp., Actynomyces spp., Pennicillium viridans, Coccidioides immitis, Candida albicans, Aspergillus spp.(2) Очень важен адекватный подбор противогрибковой терапии ( амфотерицин В, противогрибковые азолы (итраконазол) в целях сокращения течения заболевания и недопущения распространения воспалительного процесса на окружающие ткани.
- Хламидийный конъюнктивит. Жалобы больного - отек век, ощущение инородного тела в глазу и его покраснение, иногда слезотечение. Объективно - слизисто-серозное отделяемое, отек и инфильтрация верхнего века , резкая гиперемия и отек конъюнктивы век, крупные фолликулы в нижней складке. Обычно встречается т.н. бассейновый конъюнктивит (паратрахома) ,а также конъюнктивит новорожденных. Возбудитель — Chlamidia oculogenitalis, подвид С. trachomatis. Заболевание часто сочетается с урогенитальной патологией, поэтому необходим тщательный сбор анамнеза, при установлении характерной для хламидийного конъюнктивита клинической картины - обследование у уролога\гинеколога для назначения соответствующих лабораторных исследований . Для лечения назначается Сульфацил натрия как препарата, активного в отношении грамположительных и грамотрицательных бактерий (в т.ч. Chlamydia spp) 1-2 капли 3 раза в день, глазная мазь эритромицина \тетрациклина, в качестве системной терапии - азитромицин или тетрациклин на 7 дней. Прогноз при своевременном выявлении возбудителя и начатом лечении благоприятный.
Cписок литературы
- Acute red eye. Differentiating viral conjunctivitis from other, less common causes.Weber C.M, Eichenbaum J.W. Postgrad Med. 1997 May;101(5):185-6, 189-92, 195-6. Review.
- Choroby zapalne spojówek. Marzena Mielczarek ,Borgis - Medycyna Rodzinna 2/2005, s. 40-49.
- The Red Eye.Howard M. Leibowitz, M.D. N Engl J Med 2000; 343:345-351, August 3 2000
- Ewa Wojciechowska. Różnicowanie zespołu objawów "czerwonego oka".Borgis - Medycyna Rodzinna 2/2005, s. 34-39
- "Czerwone oko" - epidemiologia i diagnostyka .Prof. dr hab. Marek E. Prost , Klinika Okulistyczna Wojskowego Instytutu Medycyny Lotniczej w Warszawie, External Eye Diseases-Red Eye Survey 2004-2005
- Лечение аллергических конъюнктивитов.Ш. Мачарадзе, д.м.н., профессор РУДН, Москва, Аллергология № 04\08.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


