
«Інформація для медичних працівників / перший живий професійний портал для лікарів-практиків»
Лікарська практика
Нове на порталі
- Новини 28.08.2025 Вдосконалення усмішки за допомогою вінірів та брекетів
- Новини 25.07.2025 Переваги й недоліки брекет-систем
- Новини 11.02.2025 Ром — універсальний напій
- Новини 29.12.2024 Оскарження рішення МСЕК: коли це необхідно та чому важливо звернутися до юриста
- Новини 11.10.2024 Штучний інтелект у фармації: перспективи, переваги та потенційні ризики
- Новини 27.08.2024 Вакансії медсестри у Вінниці: особливості та вимоги до кандидатів
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
Скарлатина: признаки, диагностика, лечение
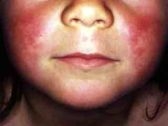
Характерными признаками скарлатины являются симптомы общей интоксикации, лихорадка, ангина и экзантема (мелкоточечная сыпь). Возбудитель - β-гемолитический стрептококк группы А (S. pyogenes). Скарлатина является типичным представителем так называемых детских инфекций: большинство «жертв» этого острого инфекционного заболевания (около 90%) - дети от 1 до 16 лет.
Впервые скарлатина и признаки скарлатины были подробно описаны в 1675 году врачом Томасом Сиденхемом под названиеми «scarlet fever» - пурпурная лихорадка. И именно от слова «scarlet» (англ.: ярко-красный, пурпурный) пошло название болезни - «скарлатина».
Возбудителем скарлатины является β-гемолитический стрептококк группы А (S. Pyogenes, пиогенный стрептококк) – повсеместно распространная бактерия. Колонизируя кожу и слизистые оболочки человека, этот патогенный микроорганизм может приводить к развитию ангин, хронических тонзиллитов, ревматизма, острого гломерулонефрита, стрептодермии, рожи и т.д.
Источником инфекции является только человек – больной скарлатиной, ангиной, другими формами респираторной стрептококковой инфекции или носитель стрептококка группы А (до 15-20% взрослого здорового населения).
Механизм передачи – аэрозольный, путь передачи стрептококковой инфекции – воздушно-капельный. Возможны также алиментарный и контактный (загрязненные руки, игрушки, предметы и т.д.) пути передачи.
Признаки скарлатины (типичная клиническая картина)
Инкубационный период скарлатины может варьировать от нескольких часов до 7-10 дней. Для скарлатины, как для типичной детской инфекции, характерно острое начало заболевания: в некоторых случаях повышение температуры тела до высоких цифр отмечается уже в первые часы болезни и сопровождается недомоганием, снижением аппетита, головной болью, слабостью, иногда болью в животе.
Характерный признак скарлатины – боль в горле. У заболевших отмечается яркая гиперемия миндалин, дужек, язычка, задней стенки глотки и мягкого нёба, ограниченная местом перехода мягкого нёба в твердое – «пылающий зев». При скарлатине язык покрыт белым налетом, от которого он постепенно очищается (в течении 2-5 дней от начала заболевания), становится ярко-малиновым и на его поверхности определяются увеличенные сосочки («малиновый язык», «сосочковый язык»).
При «классическом» течении этой детской инфекции, в связи с передачей возбудителя воздушно-капельным путем одним из обязательных признаков скарлатины является ангина: катаральная, фолликулярная, лакунарная или некротическая. На увеличенных, гиперемированных и разрыхленных миндалинах появляется налёт (слизисто-гнойный, фибринозный или некротический) в виде отдельных мелких или распространенных очагов. Одновременно с описанными признаками скарлатины, развивается регионарный лимфаденит (подчелюстной и/или передне-шейный).
На 1-2 день болезни появляется мелкоточечная сыпь на гиперемированом фоне кожи. Для экзантемы характерна локализация на сгибательной поверхности конечностей, передней и боковой поверхностях шеи, боковой поверхности туловища, животе, внутренней поверхности бедер, в местах естественных складок.
Характерными признаками скарлатины (вернее, скарлатинозной сыпи) являются: симптом Филатова – отсутствие сыпи в области носо-губного треугольника; симптом Пастиа – накопление сыпи в местах естественных и искусственных складок кожи и наличие линейных геморрагических элементов сыпи, а также позитивный «симптом щипка» - появление новых элементов сыпи, петехий, после физического воздействия на кожу.
Помимо этого, для такой детской инфекции как скарлатина характерна смена фаз вегетативной нервной системы: в течении первых 3-4 дней может наблюдаться тахикардия и повышение артериального давления, а с 4-5 дня – брадикардия и снижение артериального давления.
Через 4-5 дней после начала заболевания признаки скарлатины «сходят на нет»: улучшается самочувствие пациента, снижается температура тела, сыпь начинает бледнеть. После исчезновения сыпи начинается шелушение кожи: на лице и шее – мелкочешуйчатое, на туловище и конечностях – мелко- и среднепластинчастое, на ладонях и подошвах – крупнопластинчастое.
Признаки скарлатины: изменение клинической картины в зависимости от формы и течения болезни
Как для большинства детских инфекций, для скарлатины характерно разделение на типичные и атипичные формы, при которых те или иные признаки скарлатины могут видоизменяться или отсутствовать. Кроме того, выделяют и различную тяжесть течения скарлатины: легкое; средней тяжести; тяжелое.
Атипичные формы скарлатины:
- Экстрабуккальная: данная форма скарлатины характеризуется тем, что стрептококковая инфекция проникает не через дыхательные пути, а через поврежденную кожу или слизистые (ожоги, ранения, очаги стрептодермии). При этой форме зачастую отсутствует такой признак скарлатины, как поражение/воспаление глотки и миндалин.
- Стертая: эта форма скарлатины часто регистрируется у взрослых. Признаки скарлатины выражены слабо, изменения в ротоглотке катарального характера, сыпь – скудная, бледная и быстро исчезает.
- Гипертоксическая (токсико-септическая, геморрагическая): развивается редко, и тоже, как правило, у взрослых. Для гипертоксической формы скарлатины характерно бурное начало заболевания с гипертермией, быстрым развитием сосудистой недостаточности (снижение/падение артериального давления, глухость сердечных тонов, нитевидный пульс, холодные конечности), достаточно часто возникают геморрагии на коже. В последующем могут присоединяться осложнения инфекционно-аллергического (поражение сердца, суставов, почек) или септического (лимфадениты, некротическая ангина, отит и др.) характера. При гипертоксической форме из-за выраженной тяжести состояния больного некоторые «классические» признаки скарлатины могут ускользнуть от внимания врачей.
Диагностика скарлатины
При типичных формах течения скарлатины ее диагностика не составляет особых трудностей и основывается на таких характерных признаках скарлатины как «пылающий зев», «малиновый язык» и мелкоточечная сыпь на гиперемированом фоне, исчезающая при надавливании. Внимание также уделяется наличию симптомов Пастиа и Филатова, шелушению кожи.
Скарлатина: осложнения
Характерной особенностью детских инфекций является то, что при своевременном выявлении и лечении большинство из них проходят благополучно. Скарлатина – не исключение. При этом осложнения скарлатины могут представлять серьезную опасность..
Так, в течении первой недели возможно распространение инфекции (на другие ткани и органы, что ведет к развитию таких осложнений скарлатины как абсцесс, гнойный средний отит, нефрит и т.д.
На поздних стадиях болезни возможно развитие осложнений скарлатины, связанных с нарушением работы иммунной системы, а точнее, со спровоцированной β-гемолитическим стрептококком аутоиммунной «атакой», в результате которой могут развиваться суставной ревматизм, ревматическое поражение клапанного аппарата сердца, гломерулонефрит, хорея Сиденгама (поражение головного мозга аллергического характера).
Кроме того, к осложнениям скарлатины относятся лимфадениты, синуситы, мастоидиты, синовииты, инфекционно-токсический шок, флегмоны и т.д.
Скарлатина: лечение
Лечение скарлатины, преимущественно, проходит в домашних условиях: в этом заболевание также «не выбивается» из группы детских инфекций.
Госпитализация и стационарное лечение требуется больным со средне-тяжелыми, тяжелыми формами заболевания и/или при развитии осложнений скарлатины. Отдельным пунктом стоит госпитализация по эпидемическим показаниям, которой подлежат
- больные скарлатиной из учреждений с круглосуточным пребыванием детей;
- больные из семей, где есть лица, которые работают в детских дошкольных учреждениях, отделениях хирургии или родильных отделениях, детских больницах и т.д., при невозможности их изоляции от заболевшего;
- больные скарлатиной при невозможности надлежащего ухода за ними на дому.
Вне зависимости от наличия/отсутствия тех или иных признаков скарлатины, пациенту обязательно назначают постельный режим в течении 7-10 дней (до 20 дней, в зависимости от состояния больного). А для ликвидации возбудителя скарлатины используется антибиотикотерапия.
Антибиотики при скарлатине назначаются в зависимости от тяжести заболевания. При легкой форме используют пеницилины или макролиды в течении 10 дней. При среднетяжелой – пеницилины; при тяжелой – цефалоспорины І-ІІ поколения, клиндамицин, ванкомицин в течении 10-14 дней.
Путь введения антибиотиков при скарлатине также зависит от тяжести течения заболевания: при лекой форме назначают пероральный прием препаратов, при среднетяжелой – внутримышечный; при тяжелой – внутривенный.
Помимо этого важным этапом лечения является дезинтоксикационная терапия, включающая большое количество выпиваемой жидкости, или введение глюкозосолевых растворов при тяжелом течении скарлатины.
Также, в зависимости от зафиксированных признаков скарлатины и клинической картины болезни, применяются антигистаминные, жаропонижающие (парацетамол, ибупрофен), препараты, укрепляющие стенку сосудов (аскорутин, галаскорбин) и средства местной санации (полоскание горла дезинфицирующими растворами, тубус-кварц и т.д.).
Больного скарлатиной выписывают из стационара после клинического выздоровления, но не раньше чем через 10 дней от начала заболевания.
Скарлатина: карантин и диспансерное наблюдение за скарлатинными реконвалесцентами
Карантин при скарлатине является надежным методом профилактики распространения этой детской инфекции. Карантин при скарлатине, объявленный в детском дошкольном учреждении, накладывается на группу, где выявлен больной, на 7 дней с момента изоляции последнего заболевшего.
Во время карантина при скарлатине в группе обязательно проводят термометрию, осмотр горла и кожи персонала и детей. При появлении у кого-либо из детей или персонала повышения температуры, болей в горле, симптомов острого заболевания верхних дыхательных путей проводят их немедленную изоляцию от окружающих.
После выписки из стационара, дети, переболевшие скарлатиной (скарлатинные реконвалесценты), допускаются в коллектив не менее чем через 12 дней, при отрицательных результатах посева со слизистой носа и ротоглотки на β-гемолитический стрептококк группы А.
В течении 1 месяца после выписки из стационара, за переболевшими скарлатиной, проводят диспансерное наблюдение. Через неделю проводят клиническое и лабораторное обследование (анализы крови и мочи), по показаниям – ЭКГ. Повторное обследование, при отсутствии отклонений от нормы, проводят через 3 недели, после чего скарлатинного реконвалесцента снимают с диспансерного учета.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Інформація для медичних працівників / перший живий професійний портал для лікарів-практиків»


