
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Эпидемический паротит
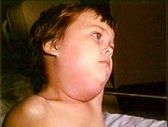
Эпидемический паротит (свинка, заушница, mumps — англ., parotitis epidemica – лат.) - острое инфекционное заболевание, характеризующееся лихорадкой, общей интоксикацией, поражением желез внутренней секреции (слюнных, половых, поджелудочной железы и др.) и центральной нервной системы. Эпидемический паротит относят к группе детских инфекций, хотя им болеют и взрослые.
Эпидемический паротит: общее представление об этиологии и патогенезе
Возбудитель эпидемического паротита – вирус (семейство Paramyxoviridae, род Paramyxovirus), для которого характерна высокая контагиозность и малая устойчивость во внешней среде. Вирус, вызывающий эпидемический паротит, инактивируется при нагревании, ультрафиолетовом облучении, контакте с жирорастворителями, 2% раствором формалина. При этом при низкой температуре может сохранять жизнеспособность до 1 года.
Единственный источник инфекции - больной человек, выделяющий вирус эпидемического паротита со слюной (за 1-2 дня до появления признаков заболевания и в первые 5 дней болезни). После исчезновения симптомов болезни пациент становится незаразным.
Механизм передачи возбудителя - аэрозольный, путь передачи - воздушно-капельный, хотя сложно полностью исключить возможность передачи возбудителя через предметы (игрушки, посуду и т.д.), загрязненные слюной больного эпидемическим паротитом незадолго до контакта со здоровым человеком. Описан также и трансплацентарный путь передачи возбудителя эпидемического паротита.
Эпидемический паротит поражает преимущественно детей в возрасте от 3 до 15 лет, но может встречаться и у взрослых молодого возраста (16-30 лет). Мужчины болеют паротитом в 1,5 раза чаще, чем женщины. Реже всего эпидемический паротит диагностируется у детей до 6 месяцев и у взрослых старше 50 лет: первые защищены материнскими антителами, вторые, как правило, имеют иммунитет к вирусу эпидемического паротита вследствие перенесенного ранее заболевания.
При проникновении в организм, вирус эпидемического паротита размножается в носоглотке и разносится с кровью по организму, находя наиболее благоприятные условия для репродукции в слюнных железах. Одновременно с поражением слюнных желез (а также после него и даже без него, хотя последнее наблюдается редко) при эпидемическом паротите возможно поражение нервной системы и других железистых органов.
Заболеваемость эпидемическим паротитом имеет определенную периодичность: ее повышение регистрируется каждые 3-5 лет, что связано с закономерностями формирования среди населения так называемой иммунной прослойки. Вспышки эпидемического паротита нередко регистрируются в детских садах, школах, санаториях, казармах и т.д. Наибольший подъем заболеваемости отмечается в холодное время года (осень, зима, первые недели весны).
Классификация эпидемического паротита и формы течения заболевания
В классификации эпидемического паротита различают:
- Манифестные формы эпидемического паротита:
- Неосложненные: поражение одной или нескольких слюнных желез.
- Осложненные: поражение слюнных желез и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, нефрит).
- Инаппарантная (бессимптомная) форма инфекции.
- Резидуальные явления эпидемического паротита:
- атрофия яичек;
- бесплодие;
- диабет;
- глухота;
- нарушение функций центральной нервной системы.
Течение заболевания варьирует от легкого (в том числе стертые и атипичные формы эпидемического паротита) до тяжелого. Стертые формы эпидемического паротита характеризуются поражением слюнных желез с незначительными клиническим проявлениями, кратковременной лихорадкой, минимальными местными изменениями.
Для легких форм эпидемического паротита характерна субфебрильная температура тела, признаки интоксикации отсутствуют или слабо выражены, осложнения не отмечаются.
Среднетяжелые формы эпидемического паротита характеризуются фебрильной температурой (38—39,9°С), длительной лихорадкой и выраженными симптомами общей интоксикации (озноб, головная боль, артралгия и миалгия), значительным увеличением слюнных желез, чаще — двусторонним паротитом, наличием осложнений.
Для тяжелого течения эпидемического паротита характерно длительное (до 2 нед и более) повышение температуры до 40°С и выше, резко выраженные признаки общей интоксикации: астения, резкая слабость, тахикардия, снижение артериального давления, нарушение сна, отсутствие аппетита и др. Паротит почти всегда двухсторонний, осложнения – множественные. Токсикоз и лихорадка протекают в виде волн, каждая новая волна связана с появлением очередного осложнения.
Симптомы и течение эпидемического паротита
Длительность инкубационного периода при эпидемическом паротите составляет от 11 до 23 дней. Имеется короткий продромальный (начальный) период в котором отмечаются слабость, недомогание, боли в мышцах, головная боль, озноб, нарушение сна и аппетита. С развитием воспаления в слюнной железе появляются признаки ее поражения: сухость во рту, боль в области уха, усиливающаяся при жевании и разговоре.
Лихорадка при эпидемическом паротите чаще всего достигает максимума на 1—2-й день болезни и продолжается в течении 4—7 дней, с последующим литическим снижением температуры. Характерный симптом эпидемического паротита — поражение слюнных желез (у большинства больных околоушных). При поражении околоушных желез боль особенно выражена впереди и позади мочки уха (симптом Филатова), в области сосцевидного отростка.
Кроме того, у взрослых, значительно чаще, чем у детей, наблюдают поражения (возможно изолированные) подчелюстных и подъязычных слюнных желез. Область увеличенной железы болезненна при пальпации.
Большое значение в диагностике эпидемического паротита имеет симптом Мурсу — воспалительная реакция слизистой оболочки в области выводного протока пораженной околоушной железы. При увеличении слюнной железы отмечается и поражение кожи над ней. Кожа становится напряженной, лоснится, припухлость может достигать больших размеров и распространиться на шею (отсюда и народное «прозвище» эпидемического паротита – свинка). Увеличение слюнной железы быстро прогрессирует и в течение 3 дней достигает максимума. На этом уровне припухлость держится 2—3 дня и затем постепенно (в течение 7—10 дней) уменьшается.
Осложнения эпидемического паротита
В зависимости от тяжести течения эпидемического паротита и реактивности организма возможно развитие осложнений: у 20-30% заболевших мальчиков-подростков и мужчин возникает воспаление яичек (орхит), у 5% девочек и женщин вирус эпидемического паротита поражает яичники (оофорит), что является высоким риском развития бесплодия. Также заболевание может осложняться панкреатитом (у 4% заболевших), воспалением оболочек головного мозга (1 случай на 200-5 000 больных), воспалением головного мозга (1 случай на 10 000 больных). Возможны и смертельные исходы с частотой 1:10 000 заболевших.
В настоящее время установлено, что вирус эпидемического паротита у беременных может приводить к поражению плода, а именно развитию у детей изменений сердца – первичный фиброэластоз миокарда.
Другие осложнения эпидемического паротита (простатиты, маститы, тиреоидиты, бартонилиты, нефриты, миокардиты, тромбоцитопеническая пурпура) наблюдаются редко.
Диагноз и дифференциальный диагноз эпидемического паротита
В типичных случаях распознавание эпидемического паротита трудности не представляет. Поражение околоушных слюнных желез при других инфекционных заболеваниях является вторичным и имеет характер гнойного поражения. Другие заболевания слюнных желез (рецидивирующий аллергический паротит, болезнь Микулича, камни протоков слюнных желез, новообразования) характеризуются отсутствием лихорадки и длительным течением.
Большие трудности представляет дифференциальная диагностика осложненных форм эпидемического паротита, особенно если поражение слюнных желез не резко выражено или вовсе отсутствует.
Из лабораторных методов подтверждения диагноза наиболее доказательным является выделение вируса эпидемического паротита из крови, смывов из глотки, секрета околоушной слюнной железы, цереброспинальной жидкости и мочи. При возможности предпочтение отдают иммунофлюоресцентным методам исследования, которые позволяют обнаружить вирусный антиген непосредственно в клетках носоглотки, что дает возможность наиболее быстро получить ответ.
На клеточной культуре иммунофлюоресцентные методы позволяют обнаружить вирусы уже через 2—3 дня (при стандартном методе исследования — лишь через 6 дней). Серологические методы позволяют выявить нарастание титра антител только через 1—3 нед от начала заболевания.
Лечение эпидемического паротита
Из-за того, что этиотропное лечение эпидемического паротита отсутствует, важной задачей является предупреждение развития осложнений. Больным эпидемическим паротитом назначают жидкую или механически хорошо обработанную пищу. На пораженную слюнную железу накладывают сухую теплую повязку. Также необходимо следить за чистотой полости рта, назначая ежедневные полоскания слабым дезинфицирующим средством (напр.: 2% раствор соды).
Очень важным является соблюдение постельного режима, минимум 10 дней. У мужчин, не соблюдавших постельный режим в течение первой недели при заболевании эпидемическим паротитом, орхит развивался в 3 раза чаще, чем у лиц, госпитализированных в первые 3 дня болезни.
Для профилактики панкреатитов при эпидемическом паротите необходимо соблюдать молочно-растительную диету: избегать переедания, уменьшить количество белого хлеба, макаронных изделий, жиров. Желательно также ограничить употребление капусты.
Отдельного лечения требуют такие осложнения эпидемического паротита как орхит и менингит. При орхитах как можно раньше назначают преднизолон в течение 5—7 дней, начиная с 40—60 мг и уменьшая дозу каждый день на 5 мг, или другие кортикостероиды в эквивалентных дозах. При менингите применяют такой же курс лечения кортикостероидами. На течение паротитного менингита благоприятное влияние оказывает спинномозговая пункция с извлечением небольшого количества ликвора, а также умеренная дегидратационная терапия.
Профилактика эпидемического паротита
Эффективность вакцинации против эпидемического паротита достаточно высокая, она способствует резкому снижению заболеваемости этой инфекцией и, главное, уменьшению числа осложнений (менингитов, орхитов, панкреатитов и т.д.). Иммунитет после правильно проведенной вакцинации держится долго, возможно, пожизненно, так что повторное введение живой паротитной вакцины нецелесообразно.
Однако, из-за того, что сероконверсия после вакцинации наступает только у 60-70% привитых, существует вероятность сдвига заболеваемости эпидемическим паротитом на подростковый период, в котором возможно накопление значительного числа восприимчивых лиц и развитие эпидемии.
До недавнего времени, для профилактики эпидемического паротита в Украине и мире, применяли моновакцины. В конце 20 века были созданы комбинированные вакцины в состав которых входит паротитной компонент.
В Украине вакцинация против эпидемического паротита является обязательной. Она предусматривает проведение прививок в возрасте 12 месяцев и 6 лет. Поскольку течение эпидемического паротита более тяжелое у юношей, также предусмотрено проведение ревакцинации мальчиков в возрасте 15 лет.
По данным мониторинга (данные ГП «Центр иммунобиологических препаратов») в Украине за 2002-2008 гг моновакциной против эпидемического паротита было привито почти 2,5 миллиона человек, а трехкомпонентными комбинированными вакцинами, включающими в себя паротитный, коревой и краснушный компоненты, было привито почти 5 миллионов детей. Частота местных реакций составила - 0,23% и 0,23%; общих - 0,022% и 0,036% соответственно.
Всего, за этот период было зарегистрировано 4 осложнения (2 при использовании моновакцины и 2 при использовании комбинированной вакцины) в виде поствакцинального паротита. Возможными причинами развития этих осложнений является наличие фоновой патологии (врожденной или приобретенной) и/или дефектов со стороны иммунной системы, которые не были выявлены до проведения вакцинации.
Комбинированные вакцины против эпидемического паротита, зарегистрированные в Украине:
- Priorix (GlaxoSmithKline Biologicals s.a., Бельгия);
- Trimovax (Sanofi Pasteur, Франция);
- Вакцина паротитная живая сухая (Микроген, Россия);
- Имовакс орейон (Sanofi Pasteur, Франция).
Профилактические мероприятия при эпидемическом паротите также предполагают раннюю изоляцию заболевших (до 9-го дня с момента заболевания) и установление карантина среди контактных детей в возрасте до 10 лет. Дети, находившиеся в контакте с больными эпидемическим паротитом, не допускаются в коллектив с 11-го по 21-й день инкубационного периода.
Литература:
- «Епідемічний паротит та його профілактика»,- А.В. Мойсеєва, В.А. Васильєва, Н.С. Кондрашова, - Газета "Ваше здоров'я", Київ 2009.
- "Руководство по инфекционным болезням" (Под ред. Ю.В.Лобзина) - С-Петербург, "Фолиант", 2000.
- http://www.who.int/immunization/topics/mumps/en/index.html
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


