
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Невідкладні оперативні втручання при псевдокістах підшлункової залози

Авторами проаналізовано результати оперативного лікування хворих з ускладненими псевдокістами підшлункової залози. Описані невідкладні оперативні втручання при псевдокістах, які виконуються при наявності ознак нагноєння, перитоніту, або кровотеч і полягають в елімінації названих ускладнень.
Застосування в діагностичній програмі комп'ютерної томографії, ультразвукової індикації та лапароскопії попереджує можливість неадекватного хірургічного лікування ускладнених псевдокіст підшлункової залози.
Існують різні терміни, які більш або менш повно відображають ускладнений перебіг такого захворювання як псевдокісти (ПК) підшлункової залози. Названа патологія може бути ознакою хронізації процесу, а може розглядатися як форма перебігу гострого деструктивного панкреатиту. Різноманітна абдомінальна симптоматика та можливість мікробної контамінації процесу зумовлюють появу низки досить умовних дефініцій - „ускладнені", „симптоматичні“, „персистуючі“, „нагноєні“, „інфіковані“, „неінфіковані“ ПК.
Післяопераційна летальність при хірургічному лікуванні ПК підшлункової залози становить 4,5%, але вона зростає до 18,5% в випадку приєднання ускладнень - нагноєння та перфорації. Хворі з ускладненим перебігом захворювання на момент госпіталізації нерідко знаходяться у важкому стані, що звужує рамки діагностичної та лікувальної програми при формулюванні показів до оперативного втручання та виборі його об'єму.
Автори дослідили випадки прооперованих в невідкладному порядку 17 хворих з ускладненими ПК за період 1993-1996 років на базі хірургічних відділень міської клінічної лікарні швидкої медичної допомоги м. Львова (табл. 1).
Характер ускладнень ПК підшлункової залози
Таблиця 1
| Ускладнення | Кількість хворих |
| Нагноєння ПК | 7 |
| Нагноєння ПК + передній паранефральний абсцес справа | 1 |
| Нагноєння ПК + параколярний абсцес злі ва | 1 |
| Розрив ПК + перитоніт + кровотеча | 8 |
| Разом | 17 |
Покази до оперативних втручань визначалися симптомами ускладнень - ретроперитонеального нагноєння, перитоніту, внутрішньочеревної кровотечі (табл. 2).
Покази до операції та субопераційні знахідки
Таблиця 2
| Покази до операції | Субопераційні знахідки | К-ть хворих |
| Нагноєна ПК | Нагноєна ПК | 2 |
| Панкреатичний абсцес | Нагноєна ПК Нагноєна ПК, ретроперитонеальний абсцес |
5 2 |
| Перитоніт | Перфорація ПК, перитоніт, кровотеча | 4 |
| ПК, перитоніт | Перфорація ПК, перитоніт, кровотеча | 2 |
| Перитоніт, внутрішньочеревна кровотеча | Перфорація ПК, перитоніт, кровотеча | 2 |
На основі сформульованих показів, всім пацієнтам виконано оперативні втручання, які носили дренуючий та гемостатичний характер (табл. 3).
Оперативні втручання
Таблиця 3
| Операція | К-ть хворих |
| Зовнішнє дренування ПК | 9 |
| Зовнішнє дренування + тампонада ПК | 4 |
| Зовнішнє дренування + прошивання судин + тампонада ПК | 1 |
| Зовнішнє дренування + спленектомія + тампонада ПК | 3 |
Аналіз клінічної картини при ускладнених ПК підшлункової залози дозволяє виділити два симптомокомплекси, які умовно назвали як септичний та перитонеальний синдроми.
У 9-ти пацієнтів з септичним синдромом діагностика базувалась на виявленні:
- панкреатичного інфільтрату;
- лейкоцитозу;
- гіпертермії;
- демаркованого вогнища ексудації в зоні підшлункової залози під час ультразвукового або комп'ютерно-томографічного обстеження.
Перитонеальних ознак у названих хворих не встановлено.
При формулюванні показів до оперативного втручання визначальною у них була недоопераційна верифікація ПК як патоморфологічної структури, а діагностування нагнійного процесу, який до операції трактовано як „абсцес“ і лише в двох випадках - як „нагноєна ПК“ (табл. 2).
Такі розходження в визначенні характеру патології до та після операції, однак, не впливали принципово на терміни та об'єм оперативних втручань.
Субопераційне виявлення відмежованого фіброзною капсулою скупчення панкреатичного соку та ексудату в зоні підшлункової залози, яке з'єднувалось або не з'єднувалось з панкреатичною протокою, трактувалось відповідно до прийнятої термінології як ПК. Оскільки в усіх випадках вміст патологічного вогнища мав макро- та мікроскопічні ознаки гною, то патологія кваліфікувалася як нагноєна ПК. У двох випадках діагностовано поєднану патологію - ПК та абсцеси правого паранефрального та лівого ретроколярного просторів.
Результати дослідження були наступні:
- у 8-ми пацієнтів провідними були симптоми перитоніту (перитонеальний синдром). У 4-х із них діагностична програма обмежувалась через важкість стану лише констатацією маніфестних ознак перитоніту, ґенез якого встановлено субопераційно (перфорація ПК);
- чотирьом пацієнтам перитоніт верифіковано доопераційно шляхом виявлення під час лапароскопії геморагічного ексудату з високим вмістом амілази (2) та візуалізації ПК, і вільної рідини в черевній порожнині під час ультразвукової індикації (2);
- симптоми внутрішньої кровотечі при ПК нашаровувались на перитонеальні ознаки і підтвердилися у 2-х пацієнтів під час лапароскопії, а у 6-ти - під час операції;
- суміш вмісту ПК з кров'ю в залежності від крововтрати кваліфікувався як „геморагічний випіт“ (у 5-ти пацієнтах) або „гемоперітонеум“ (у 3-х пацієнтах).
Характерним для розривів ПК підшлункової залози був помірно виражений больовий синдром, який впродовж кількох днів передував появі симптомів „гострого живота“ в усіх хворих.
Існують терапії ПК підшлункової залози:
- консервативне лікування;
- через шкірне зовнішнє дренування;
- ендоскопічне цистодигестивне анастомозування;
- транспапілярне протезування вірсунгової протоки;
- конвенційні дренуючі та резекційні операції.
При ускладненнях ПК - кровотечах, розривах, нагноєнні - доводиться вдаватись до невідкладних оперативних втручань. Всі виконані операції були спрямовані на усунення загрозливих для життя ускладнень шляхом зовнішнього дренування і хірургічного гемостазу.
Марсупіалізацію як метод зовнішнього дренування виконано 3-м пацієнтам з нагноєними ПК. Двом з них попередньо без успіху проводились лікувальні транскутанні пункції під контролем ультразвукової індикації.
У всіх інших пацієнтів субопераційно виявлено віддалені від черевної стінки ПК.
Зовнішнє дренування в таких випадках проводилось без марсупіалізації, тобто без фіксації розкритих ПК до черевної стінки. Операції полягали в розкритті ПК та дренуванні через цистотомічний отвір, з виведенням дренажів через лапаротомну рану і, при потребі, через контрапертури в поперекових ділянках (мал. 1).
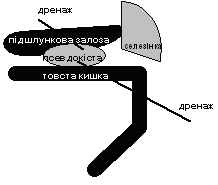
| Рисунок 1 |
| Дренування ПК |
В одному випадку перфорації ПК через брижу поперечно-ободової кишки, здійснено наскрізне дренування через цистотомічний та перфоративний отвори з виведенням дренажів через серединну рану та контрапертуру в поперековій ділянці.
У 2-х пацієнтів симптоматика була зумовлена наявністю, крім ПК, інших септичних вогнищ у заочеревиннному просторі. У одного з них додатково під час комп'ютерної томографії виявлено абсцес в передньому паранефрії, у другого - ретроколярний абсцес зліва. Таке поєднання патології визначало розширений об'єм оперативного втручання з накладанням ретроперітонеостоми (мал. 2).
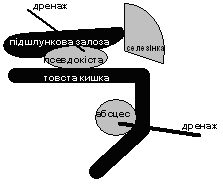
| Рис.2. Дренування ПК в поєднанні з заочеревинними абсцесами |
Абсцес паранефрію дреновано через контрапертуру в поперековій ділянці. Ретроколярний абсцес розкрито позачеревним доступом на лівій бічній стінці живота.
Восьми пацієнтам з ПК, ускладненими розривами, перитонітом та кровотечею дренуючі операції доповнювались різними видами хірургічного гемостазу: тампонадою, тампонадою з прошиванням судин, тампонадою в поєднанні з спленектомією:
- тампонаду виконано 4-м хворим, у яких субопераційно не вдалось ідентифікувати арозовані судини;
- перев'язку кровоточивої судини в просвіті ПК здійснено 1-му пацієнту і доповнено тампонадою;
- у 3-х випадках спостерігався розрив та кровотеча з хвостових ПК, розміщених в безпосередньому контакті з селезінкою. Така патологія спостерігається рідко і в залежності від ступеню втягнення в процес селезінки називається пері- або інтраспленальними ПК підшлункової залози.
Усім пацієнтам виконано спленектомію, яку доповнено тампонадою та зовнішнім дренуванням (мал. 3). Такий об'єм операції дозволив повноцінно дослідити патологічне вогнище та здійснити перев'язку магістральних судин за межами порожнини ПК, зменшивши кровоток в арозованих, але не верифікованих субопераційно судинах селезінкового басейну.
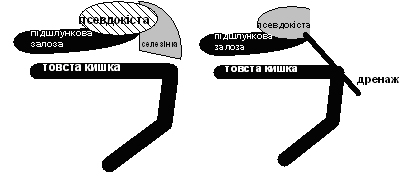
| Рисунок 3 |
| Періспленальна псевдокіста (до і після операції). |
Принциповим моментом хірургічного гемостазу є:
- виведення тампонів через лапаротомну рану;
- гумових дренажів - через контрапертури.
Це забезпечує виконання тампонади без шкоди для адекватного дренування.
Післяопераційна летальність при невідкладних операціях з приводу ПК підшлункової залози становила 17,6% (3 з 17). Причиною смерті 1-го хворого з розривом ПК та кровотечею був геморагічний шок, інші 2-а пацієнти з нагноєними ПК померли в результаті септичної інтоксикації з розвитком поліорганної недостатності.
Таким чином, автори прийшли до наступних висновків:
- Покази до невідкладних оперативних втручань при ПК визначаються їх ускладненнями - нагноєнням, розривами з розвитком перитоніту або кровотеч.
- Невідкладні оперативні втручання при ПК підшлункової залози за своєю суттю паліативні або етапні і полягають в елімінації загрозливих для життя ускладнень - нагноєння, перитоніту, кровотеч.
- При нагноєних ПК операції носять характер зовнішнього дренування.
- При розривах ПК з розвитком перитоніту та кровотеч дренуючі операції доповнюються відповідними методами хірургічного гемостазу - тампонадою, прошиванням кровоточивих судин, спленектомією.
- ПК можуть поєднуватись з абсцесами різних відділів заочеревинного простору, що зумовлює необхідність додаткового накладання ретроперітонеостоми.
- Застосування в діагностичній програмі методів комп'ютерної томографії та ультразвукової індикації в таких випадках попереджує можливість неповноцінного розкриття гнійних вогнищ.
Спеціально для порталу „Страна Врачей“
Підготував М. Бідюк
Львівський державний медичний університет ім. Д. Галицького
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


