
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Диагностика и лечение диабетической нефропатии
Статья из монографии "Сахарный диабет: от ребёнка до взрослого".
Обязательные методы исследования:
- исследование микроальбуминурии (МАУ) трехкратно;
- определение уровня протеинурии (в общем анализе мочи или в суточной моче);
- исследование мочевого осадка (эритроциты, лейкоциты);
- определение уровня креатинина и мочевины сыворотки крови;
- определение скорости клубочковой фильтрации (СКФ).
Надежным тестом развития диабетической нефропатии является определение микроальбуминурии от 30 до 300 мг в сутки в утренней порции мочи, которое проводится с помощью радиоиммунного анализа, иммунными или турбидиметрическими методами. Экспресс-диагностику осуществляют с помощью тест-полосок для мочи. Вначале проводят исследование в разовой порции мочи. Если выявляется микроальбуминурия, превышающая 20 мг/л, исследуют суточную мочу. При концентрации альбумина более 30 мг в сутки необходимо повторное исследование через 6 и 12 недель. Если данные подтверждаются при каждом исследовании, можно заподозрить начальные стадии диабетической нефропатии.
Категории больных, которым необходимо проводить ежегодный скрининг диабетической нефропатии, перечислены в табл. 6.9.
|
Категории больных |
Начало скринирования |
|
Больные СД 1, заболевшие в раннем возрасте |
Ежегодно с возраста 10-12 лет |
|
Больные СД 1, заболевшие в пубертатном возрасте (10-15 лет) |
1 раз в год через 5 лет с момента диагностики заболевания |
Для получения реальных результатов альбуминурии следует учитывать следующие правила:
- проводить исследования мочи на фоне компенсации углеводного обмена;
- исследовать мочу не реже 3-х раз в течение месяца;
- исключить высокобелковую диету в день сбора мочи;
- избегать тяжелых физических нагрузок в день сбора мочи;
- не применять мочегонные препараты в день сбора мочи;
- исключить инфекцию мочевыводящих путей и /или другие заболевания почек;
- учитывать уровень диастолического АД;
- исключить сердечную недостаточность;
- не исследовать мочу на фоне лихорадки.
Последовательность лабораторных исследований для выявления диабетической нефропатии представлена на рис. 6.6.
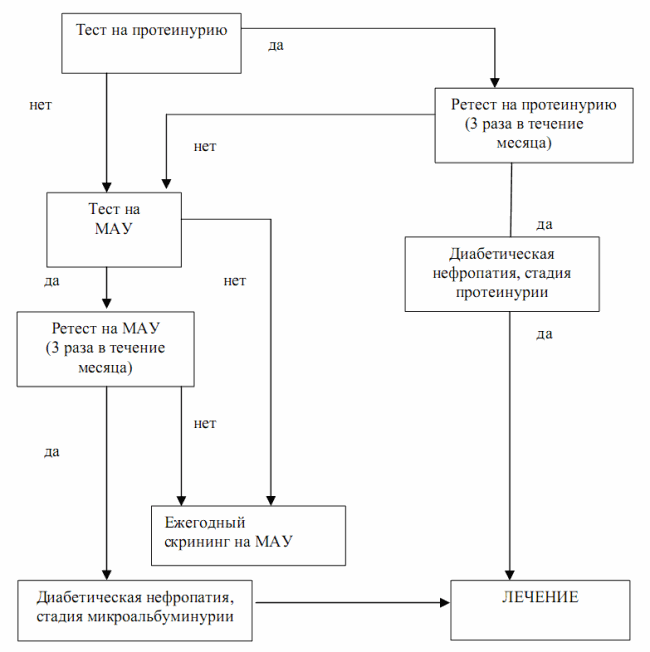
Рис. 6.6. Алгоритм скрининга диабетической нефропатии
Ранним маркером диабетической нефропатии, уступающим все же МАУ в надежности, является нарушенная внутрипочечная гемодинамика, в частности ― гиперфильтрация. Она диагностируется на основании повышения скорости клубочковой вильтрации более 140 мл/мин (проба Реберга). Проба Реберга может быть неинформативной в дебюте диабета, при его декомпенсации, при использовании высокобелковой диеты.
Лечение и профилактика диабетической нефропатии
Стратегию в лечении диабетической нефропатии можно условно подразделить на 3 этапа:
Первичная профилактикадиабетической нефропатиинаправлена на предупреждение развития патологии почек у больных с нормоальбуминурией.
Вторичная профилактикадиабетической нефропатии– лечение больных с микроальбуминурией для предупреждения развития выраженной протеинурической стадии диабетической нефропатии.
Третичная профилактика диабетической нефропатии– включает лечебные мероприятия у больных СД с протеинурией и имеет целью затормозить снижение фильтрационной функции почек и прогрессирование хронической почечной недостаточности (ХПН).
Стратегия лечения диабетической нефропатии представлена в табл. 6.10.
|
Механизм развития ДН |
Лечебные мероприятия |
|
Гипергликемия |
Тщательный контроль гликемии |
|
АГ |
Антигипертензивные препараты |
|
Внутриклубочковая гипертензия |
Ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы ренинангиотензина, блокаторы кальциевых каналов |
|
Гиперлипидемия |
Антилипидемические препараты |
|
Оксидативный стресс |
Антиоксиданты |
|
Повышение полиолового обмена |
Ингибиторы альдоредуктазы |
Целью первичной профилактики диабетической нефропатии является предупреждение появления микроальбуминурии у больных сахарным диабетом с нормоальбуминурией, но относящихся к группе высокого риска ее развития. Необходимо проводить воздействие на модифицируемые (т.е. поддающиеся лечению) факторы риска, такие как уровень компенсации углеводного обмена, состояние внутрипочечной гемодинамики (гиперфильтрация, функциональный почечный резерв), нарушения липидного обмена, курение.
Так, при нормальной экскреции альбумина с мочойнеобходимы следующие показатели:
- тщательная коррекция углеводного обмена (HbA1c не выше 7-7,5%);
- артериальное давление (АД) не выше 110/70 мм рт. ст.;
- холестерин (ХС) ниже 4,5 ммоль/л;
- триглицериды (ТГц) ниже 1,7 ммоль/л.
Исходя из главенствующей роли нарушений внутрипочечной гемодинамики в развитии диабетической нефропатии, оптимальными патогенетическими средствами, препятствующими быстрому прогрессированию диабетической нефропатии, являются ингибиторы ангиотензинпревращающего фермента (ИАПФ), способные устранить внутриклубочковую гипертензию и назначаемые при наличии признаков внутриклубочковой гипертензии даже при нормальном уровне АД.
Основными принципами вторичной профилактики диабетической нефропатии (при микроальбуминурии) являются:
- Идеальная (оптимальная) компенсация углеводного обмена – поддержание HbA1c < 7%.
- Диета с ограничением животного белка (до 0,9-1,2 г/кг в сутки) и соли.
- Коррекция АД (при повышенном АД – среднетерапевтические дозы, при нормальном АД – в минимальных дозах):
- ИАПФ пролонгированного действия 1 раз в день вечером (обладают антигипертензивным, антипротеинурическим и нефропротекторным действием, и на стадии микроальбуминурии позволяют предупредить протеинурию почти у 55% больных СД);
- избегать назначения тиазидовых диуретиков и неселективных β-адреноблокатров (повышают ИР и уровень триглицеридов, большинство – снижают сердечный выброс и тем самым ухудшают почечную гемодинамику);
- наряду с ИАПФ с целью нефропротекции назначают и селективные антагонисты имидазолиновых рецепторов (моксонидин).
- Коррекция внутрипочечной гемодинамики:
- ИАПФ, даже при нормальном АД;
- антагонисты имидазолиновых рецепторов (моксонидин, физиотенз).
- Ацетилсалициловая кислота постоянно, на ночь: детям старше 12 лет – 325 мг 1 раз в 3 дня или 100 мг в день.
- Сулодекcид (повышает уровень гепарансульфата в мембранах почечных клубочков, восстанавливает селективную проницаемость почечного фильтра и предупреждает развитие склеротических процессов в ткани почек) в/м 1 раз в течение 5 дней, 2 дня − перерыв, всего 3 недели или 10 дней в/м, затем 2 недели в капсулах.
Основными принципами третичной профилактики диабетической нефропатии (при наличии протеинурии) являются:
- идеальная (оптимальная) компенсация углеводного обмена;
- коррекция АД в постоянном режиме – препараты выбора ИАПФ, на этой стадии предупреждают развитие хронической почечной недостаточности у 50-55% больных сахарным диабетом (при необходимости их комбинируют с препаратами других групп: петлевыми диуретики, блокаторами кальциевых каналов, антагонистами имидазолиновых рецепторов);
- диета с ограничением животного белка до 0,8-0,9 г/кг в сутки, желательно замещение животного жира растительным, разрешено расширение углеводного рациона для покрытия энергозатрат;
- коррекция липидного обмена: при повышении ХС > 6,5 ммоль/л и триглицеридов > 2,2 ммоль/л присоединяются гиполипидемические препараты;
- Сулодексид – в/м 1 раз в сутки 10 дней, после чего – по 2-3 капсулы 2 раза в сутки 14 дней;
- Ибустрин (ингибитор синтеза тромбоксана А2) – увеличивает скорость клубочковой фильтрации и уменьшает суточную протеинурию – по 1 таблетке 2 раза (400 мг/сут.) 3 мес.
На стадии хронической почечной недостаточностипотребность в инсулине резко снижается, так как при выраженном поражении почек снижается активность почечной инсулиназы, участвующей в деградации инсулина. Поэтому экзогенно введенный инсулин медленно метаболизируется, долго циркулирует в крови, вызывая гипогликемию. Все изменения дозы инсулина проводятся только при обязательном контроле сахара крови.
Принципы лечения больных с диабетической нефропатией на стадии хронической почечной недостаточности аналогичны таковым при лечении хронической почечной недостаточности у больных с заболеваниями почек. Критерии эффективности лечения диабетической нефропатии представлены в табл. 6.11.
|
|
Стадия диабетической нефропатии |
|||
|
I-II |
III |
IV |
V |
|
|
Критерии эффектив-ности |
Идеальный/оптимальный гликемический контроль |
Идеальный/ оптимальный гликеми-ческий контроль |
Идеальный/оптимальный гликемический контроль |
|
|
Показания к госпи тализации |
Гликемический контроль СД с высоким риском |
Гликеми-ческий контроль СД с высоким риском |
Гликеми-ческий контроль СД с высоким риском |
Гликеми-ческий контроль СД с высоким риском |
Основными принципами профилактики развития и прогрессирования диабетической нефропатии являются:
- поддержание идеального (оптимального) гликемического контроля;
- контроль и коррекция АД;
- диетотерапия;
- пожизненное диспансерное наблюдение.
Комплекс исследований (показатели и частота) в зависимости от стадии диабетической нефропатии приведен в табл. 6.12.
|
Показатели |
Частота исследований |
|||
|
I-II |
III |
IV |
V |
|
|
HbA1c |
1раз в 3 мес. |
1раз в 3 мес. |
1раз в 3 мес. |
1раз в 3 мес. |
|
Альбуминурия |
1 раз в год |
1 раз в год |
- |
- |
|
Протеинурия |
- |
- |
1 раз в 6 мес. |
1 раз в мес. |
|
Уровень АД |
1раз в 3 мес. |
1 раз в мес. (при нормальном АД) |
регулярно |
ежедневно |
|
Креатинин и мочевина сыворотки |
1 раз в год |
1 раз в год |
1 раз в 3-6 мес. |
1 раз в мес. |
|
Общий белок/альбумин сыворотки |
- |
- |
1 раз в 6 мес. |
1 раз в 3 мес. |
|
Липиды сыворотки |
1 раз в год |
1 раз в год (при нормальных значениях) |
1 раз в 6 мес. |
1 раз в 3 мес. |
|
СКФ |
- |
- |
1 раз в 6-12 мес. |
1 раз в мес. |
|
Калий сыворотки |
- |
- |
- |
1 раз в мес. |
|
ЭКГ |
1 раз в год |
1 раз в год |
рекомендации кардиолога |
|
|
Общий гемоглобин в крови |
1 раз в 6 мес. |
1 раз в 6 мес. |
1 раз в 3 мес. |
1 раз в мес. |
|
Глазное дно |
1 раз в год |
рекомендации окулиста |
||
Из монографии «Сахарный диабет: от ребенка до взрослого»
Сенаторова А.С., Караченцев Ю.И., Кравчун Н.А., Казаков А.В., Рига Е.А., Макеева Н.И., Чайченко Т.В.
ГУ «Институт проблем эндокринной патологии им. В.Я. Данилевского АМН Украины»
Харьковский национальный медицинский университет
Харьковская медицинская академия последипломного образования МЗ Украины
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


