
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Роль снижения веса у больных с ожирением в профилактике развития сахарного диабета типа 2
Ожирение относится к числу наиболее распространенных хронических заболеваний и характеризуется избыточным накоплением жировой ткани в организме. По расчетам экспертов ВОЗ к 2025 г. их число превысит 300 млн человек. В России ожирение в среднем встречается у 30% населения трудоспособного возраста, причем у женщин чаще, чем у мужчин.
В течение длительного времени основное внимание в подготовке врача в первую очередь уделялось диагностике и лечению заболеваний, смертельно опасных для человека. Ожирение никогда не расценивалось как подобное состояние. Более того, в психологии обывателя полнота, избыточный вес нередко связывались с представлением о здоровье. Конец ХХ века характеризовался большими успехами в развитии диагностических методик, как биохимических, так и инструментальных, которые позволили выявить зависимость степени тяжести многих заболеваний от сопутствующего ожирения или наличия избытка массы тела. Однако, проведенные во второй половине ХХ века, клинические исследования недвусмысленно доказали, что уменьшение избыточной массы тела приводит к снижению дозировок препаратов, применяемых при хронических заболеваниях, улучшению состояния больного и прогноза развития заболевания, снижению риска инвалидизации и смертности. Ожирение сокращает продолжительность жизни от 3—5 до 15 лет при выраженном ожирении. По мнению Ashwell M., если бы человечеству удалось решить проблему ожирения, средняя продолжительность жизни увеличилась бы на 4 года, в то время как при решении проблемы злокачественных опухолей, увеличение средней продолжительности жизни составило бы лишь 1 год.
Поэтому на рубеже XX—XXI веков ожирение становится не только косметологической, но в большей мере медицинской и социальной проблемой, требующей решения по ряду причин, часть из которых приводится ниже:
A. Высокая распространенность заболевания — в большинстве стран Западной Европы от 9 до 20% взрослого населения имеют ожирение и более 25% — избыточную массу тела.
Б. Высокие темпы роста заболевания — последние 10—15 лет они таковы, что, например, в Англии за это время число людей с ожирением возросло втрое. Этот рост составляет ~10% за каждые 10 лет от общего числа больных. Hodge A.M., et al. подсчитано, что если данная тенденция сохранится, то к средине нынешнего столетия все население экономически развитых стран будет болеть ожирением той или иной степени тяжести.
B. Ожирение — заболевание, требующее огромных прямых и непрямых финансовых затрат. В развитых странах они составляют до 10% всех расходов на здравоохранение.
Г. Ожирение, являясь, само по себе фактором, увеличивающим риск преждевременной смерти, в то же время повышает вероятность развития целой группы заболеваний каждое из которых во много раз увеличивает смертность. Это, прежде всего, артериальная гипертензия, риск развития которой у лиц с ожирением выше в 2,9 раза; сахарный диабет типа 2 (СД2), возникающий у лиц с ожирением в 2,9 раза чаще; дислипидемия (в 2,1 раза чаще), некоторые виды рака.
Д. Ни при каком другом заболевании самолечение не распространено с таким размахом как при ожирении. Это обусловлено тем, что практически все средства массовой информации приводят десятки рецептов похудания, подкрепленных, как правило, псевдо медицинской аргументацией, либо мнением народных целителей и шарлатанов. Страницы глянцевых изданий пестрят агрессивной рекламой «чудесных» средств, обещающих снижение веса без диет и прочих неудобств, связанных с необходимостью изменения образа жизни.
В этой связи попытка воздействовать на ожирение как один из ключевых факторов риска развития перечисленных грозных состояний, является весьма перспективной. В настоящее время ожирение характеризуют как хроническое рецидивирующее заболевание, сопровождающееся повышенным содержанием жира в организме (у молодых мужчин >22% и >25% у пожилых; у женщин соответственно >32% и >35% массы тела).
Исследования, проведенные в разных странах, доказали, что риск развития заболеваний, ассоциированных с ожирением, в значительной степени определяется особенностями распределения жировой ткани в организме. Было показано, что избыточное отложение жира в абдоминальной области является прогностически неблагоприятным фактором, так как часто сочетается с гиперинсулинемией, инсулинорезистентностью, артериальной гипертонией, дислипидемией, нарушениями углеводного обмена, что увеличивает риск развития сердечнососудистых заболеваний.
Генетическая предрасположенность к инсулинорезистентности (ИР) может не реализоваться и не проявиться клинически (в виде метаболического синдрома и/или СД2) при отсутствии соответствующих факторов внешней среды: избыточного калорийного питания (особенно на фоне потребления жирной пищи) и низкой физической активности. Эти факторы сами по себе способствуют увеличению абдоминального ожирения, накоплению свободных жирных кислот и, следовательно, усилению имеющейся ИР.
В настоящее время существуют нефармакологические и фармакологические методы коррекции ИР. К нефармакологическим методам относятся низкокалорийная диета и физические нагрузки — фундамент, на котором базируется лечение всех больных с ожирением. Вмешательства в образ жизни, касающиеся диеты и физической нагрузки, могут резко увеличивать чувствительность к инсулину у мотивированных больных.
Прежде чем перейти к изложению основных принципов современного лечения ожирения необходимо напомнить о трех позициях:
A. В подавляющем большинстве случаев этиология и патогенез заболевания неизвестны.
Б. Отсутствует патогенетическая терапия заболевания.
B. На сегодняшний день ожирение является неизлечимым заболеванием, все предлагаемые методы лечения паллиативны.
В соответствии с изложенным, легко представить, что, несмотря на многочисленность предлагаемых способов лечения, ни один из них не обеспечивает длительного успеха. К сожалению, в многочисленных длительных исследованиях было показано, что через 5—10 лет после начала лечения сниженную массу тела сохраняют не более 20% больных. В то же время существует достаточное количество исследований, доказывающих позитивную значимость даже умеренного снижения массы тела (5—15% от исходной). В подтверждение сказанного, приведу лишь несколько цифр, касающихся связи сахарного диабета с ожирением. При исходном весе 100 кг снижение массы тела на 10 кг приводит к уменьшению риска общей смертности на 20—25%; смертности, связанной с диабетом на 30—40%. Ретроспективный анализ, проведенный Lean et al. показал, что снижение массы тела на каждый килограмм увеличивает ожидаемую продолжительность жизни больного с сахарным диабетом 2 типа с ИМТ >25 кг/м2 в среднем на 3—4 месяца. У больного ожирением уменьшение массы тела на 10% от исходного снижает сам риск развития сахарного диабета на 50%, улучшает показатели компенсации сахарного диабета (на 30—50% снижается уровень глюкозы натощак, на 15% HbA1c); на 10% снижается уровень холестерина, на 30% — триглицеридов, на 15% — ЛПНП, липопротеиды высокой плотности возрастают на 8%.
Одной из важнейших составляющих успешного лечения заболевания является правильная постановка целей и задач терапии, которые должны быть выбраны индивидуально. Зависит это от исходной массы тела, возраста пациента, типа ожирения, состояния сердечно-сосудистой системы и т.д. Пациента необходимо предостеречь, что отсутствие достижения идеальной массы тела, либо желаемого размера одежды не свидетельствует о неэффективности лечения. Ибо именно подобные результаты лечения пациент нередко «рисует» в своем воображении. Его необходимо убедить в том, что даже незначительное снижение массы тела с удержанием достигнутого результата сопряжено со значительным снижением риска развития метаболических расстройств. Лечение ожирения - это не забег на короткую дистанцию, а длительный, по сути дела пожизненный процесс. Таким образом, целями лечения могут быть следующие:
A. Стабилизация массы тела без дальнейшего закономерного ее нарастания.
Б. Снижение массы тела на 10—15% от исходного с уменьшением риска развития сопутствующих ожирению заболеваний.
B. Достижение идеальной массы тела (для большинства больных задача трудновыполнимая).
Немедикаментозные методы лечения включают обучение больного, расширение физической активности и рациональное питание. Без создания мотивации у больных на постепенное длительное изменение своих пищевых привычек и образа жизни, без согласия с тактикой поэтапного умеренного снижения массы тела, рассчитывать на эффект проводимой терапии не приходится. Модификация поведенческих принципов отношения к пище обычно проводится психологом. Один из наиболее эффективных подходов, используемых в коммерческих организациях — определение поведенческих аспектов в договоре и юридическое закрепление штрафных санкций при нарушении пациентом рекомендаций врача. Такая поддержка может использоваться при «партнерском» или «приятельском» методе, когда санкциям могут подвергаться обе стороны, участвующие в программе снижения массы тела за срыв обоюдной поддержки. Для части пациентов, особенно проводящих длительный курс снижения веса, в качестве поддержки могут использоваться системы скидок за лечение если пациент соблюдает все предписания и лечение имеет положительный эффект. Эти методы, конечно, неприменимы в условиях государственого здравоохранения. Однако возможно создание «фонда похудения» самим пациентом, в который откладываются деньги, сэкономленные на пище, и в конце успешного лечения расходуются на иные цели.
Согласно исследованиям Королевского Шотландского колледжа групповые занятия наиболее эффективны при лечении большинства хронических терапевтических заболеваний. Многие врачи используют их в практике контроля веса наряду с индивидуальными занятиями. Методы группового общения формируют общую цель, выделяют лидеров, за которыми стремятся другие члены группы. Как правило, наиболее трудным в использовании этой методики является необходимость проведения занятий в течение нескольких месяцев без развития скуки, потери мотивации и т.д.
В любом случае, эффективная регуляция веса у больного с ожирением предполагает наличие у него негативного энергетического баланса, когда расходуемая энергия превышает энергию потребляемую. Поступающая энергия расходуется на поддержание основного обмена, терморегуляцию и физическую активность. Проведенные расчеты показали, что на терморегуляцию и поддержание основного обмена в состоянии покоя требуется 1200 ккал. Поэтому отношение к голоданию и очень низкокалорийным диетам (800—1000 ккал/сут) сдержанное. Если низкокалорийные диеты и могут быть рекомендованы, то лишь при резко выраженном ожирении в стационарных условиях при наблюдении медицинского персонала, голодание же опасно развитием гиперурикемии, кетоза, вплоть до летальных исходов вследствие молочнокислого ацидоза и желудочковых аритмий. Помимо перечисленных недостатков, голодание не формирует навыков рационального питания, что в последующем приводит к возврату потерянных килограммов.
Основными принципами рационального питания являются снижение калорийности суточного рациона на 20%, что составляет дефицит на 500—1000 ккал/сут — но не менее 1200 ккал/сут., уменьшение потребления жиров до 30% от суточного рациона и отказ от потребления алкоголя (при сгорании 1 г которого выделяется 7 ккал). Следует вносить некоторые поправки на колебания физической активности и на одновременное наличие других состояний, например, сахарного диабета. Диета должна быть сбалансирована по основным пищевым ингридиентам: 55—60% суточного рациона должно приходиться на углеводы, 15—16% — на белки, на жиры — не более 30% от суточного калоража. Прием пищи не менее 4—5 раз в сутки малыми порциями. Рекомендуемое распределение суточного калоража: завтрак — 25%, 2-ой завтрак — 10%, обед — 35%, полдник — 10%, ужин — 20%. Последний прием пищи желательно производить до 20 часов. Эффективным средством, помогающим врачу проконтролировать пищевой рацион больного, выявить нарушения в питании, которые приводят к увеличению веса, является ведение дневника питания.
Основные составляющие пищи — поставщики калорий: белки, жиры и углеводы — имеют разные свойства. Наиболее питательны жиры (9 ккал/г), белки — 4 ккал/г и на последнем месте углеводы — 3,75 ккал/г. Многочисленные эпидемиологические данные подтверждают тот факт, что большое содержание жиров в пище ведет к ожирению. Одно из подобных исследований — «Исследование 7 стран» продемонстрировало, что наименьшее потребление жира в питании сопровождалось наименьшей медианой относительной массы тела (Япония), а наиболее высокие показатели потребления жира — наибольшей медианой относительной массы тела (США). На 200 000 добровольцев с избыточной массой тела в Германии было показано, что если жиры составляют более 40% суточного калоража, то средние показатели ИМТ составляют 27,4 кг/м2, при увеличении содержания жиров более 46% — 29,1 кг/м2. Данный факт объясняется, по-видимому, не только высокой калорийностью жиров, но и низкой насыщаемостью жирной пищей, хорошими вкусовыми качествами, что ведет к перееданию. На основании представленных данных, большинство исследователей в настоящее время придерживается мнения о необходимости сокращения калорийности рациона за счет ограничения жиров (до 30%), а не углеводов. Включение в питание относительно больших количеств продуктов, богатых сложными углеводами и растительными волокнами, помогает справиться с голодом и облегчает соблюдение диеты. Считается также, что длительное использование низкожировых диет будет обеспечено с помощью липомиметиков (олестра), которые могут воспроизводить те вкусовые ощущения, которые характерны для пищи с высоким содержанием жира. В снижении поступления и накопления жиров рассматривается и возможность медикаментозной терапии. Так, усилить чувство насыщения, вызванного жирами, возможно с помощью энтеростатина, антагонистов или антиметаболитов галанина, антагонистов холецистокинина; усилить окисление жирных кислот, уменьшить всасывание жиров с помощью препарата Ксеникал (орлистат) путем блокады панкреатической липазы.
В сочетании с рациональным питанием ежедневные физические упражнения, тщательно продуманные и специально подобранные в соответствии с возможностями и физическим состоянием больного, являются важным компонентом долговременной программы уменьшения массы тела. Наиболее эффективны для снижения массы тела бег, плаванье, езда на велосипеде, занятия аэробикой, лыжи. Самым простым, доступным и эффективным видом физической нагрузки является ходьба. При кратковременной физической нагрузке для покрытия энергетических потребностей организм использует гликоген. И только при длительной физической активности происходит сгорание запасов жира. Начинают с 10 минут в день, с постепенным увеличением продолжительности физической нагрузки до 30—40 мин 4—5 раз в неделю и главное — регулярно. Физические нагрузки позволяют уменьшить количество наиболее опасного, в плане развития сопутствующих заболеваний, абдоминально-висцерального жира, что способствует улучшению чувствительности тканей к инсулину.
Анализ современной литературы свидетельствует о том, что пациенты, вступившие в программу по снижению веса, проходят ряд этапов. Как уже было отмечено выше, начало лечения — стадия психологической подготовки и создания мотивации. Стадия потери веса длится обычно 3—4 месяца, после этого в течение 2—3 месяцев иногда сохраняется следовой период потери веса. В течение этого времени пациент снижает массу тела с желательным темпом 0,5—1 кг в неделю. Общая потеря массы тела за эти два периода составляет обычно 7—10 кг. Незначительное количество пациентов имеет снижение веса во время соблюдения диеты до 20 кг за 6 месяцев. 5 кг потери массы тела, считаются хорошим, 10 кг — блестящим, а 20 кг — исключительным результатом. Следующий этап — поддержание массы тела. Возврат массы не должен превысить 3 кг из тех, что были потеряны. За период наблюдения два и более лет некоторый возврат веса нормален, однако соблюдение принципов рационального питания, которые должны быть доступны не только пациенту, но и его семье, не должны позволить превысить достигнутый вес более чем на 3кг. На этом этапе особенно важна постоянная психологическая поддержка, активный образ жизни с расширением физической нагрузки. Показателем эффективности лечения является также контроль метаболических расстройств, сопряженных с ожирением. Желаемые результаты не должны превышать следующих значений: АД<130/80 мм Hg, холестерин <5,2 ммоль/л, триглицериды <2,3 ммоль/л, ЛПВП > 1,0 ммоль/л, глюкоза натощак <5,6 ммоль/л.
Все современные рекомендации по снижению массы тела — Всемирной организации здравоохранения, Национального института питания США -содержат указания на то, что медикаментозное лечение является важнейшим составным элементом комплексной терапии.
Применение медикаментозной терапии облегчает соблюдение рекомендаций по питанию и способствует более быстрому и интенсивному снижению массы тела. Показаниями к назначению медикаментозной терапии являются ИМТ>30 кг/м2 или ИМТ>27 кг/м2 в сочетании с абдоминальным ожирением, факторами риска или сопутствующими заболеваниями (СД2, дислипидемией, артериальной гипертензией и т.д.). Медикаментозная терапия ожирения противопоказана у детей, при беременности и лактации.
В настоящее время доступным и широко используемым в клинике является Ксеникал (орлистат).
Его действие направлено против основного фактора ожирения — жиров пищи. Ксеникал — мощный ингибитор желудочно-кишечных липаз, снижающий всасывание жиров из пищи примерно на 30%. Желудочно-кишечные липазы — ключевые ферменты, участвующие в гидролизе триглицеридов пищи, высвобождении жирных кислот и моноглицеридов, которые затем всасываются через слизистую оболочку кишечника. Благодаря структурному сходству Ксеникала с триглицеридами, препарат взаимодействует с активным участком фермента, ковалентно связываясь с его сериновым остатком. Связывание носит медленно обратимый характер, но в физиологических условиях подавляющий эффект препарата в ходе пассажа через желудочно-кишечный тракт остается неизменным. Вследствие этого около трети триглицеридов пищи не переваривается и не всасывается, что позволяет создать дополнительный дефицит калорий по сравнению с применением только диеты. Ксеникал обладает местным механизмом действия, которое ограничено желудочно-кишечным трактом. Эффективность Ксеникала оптимальна при приеме препарата во время или в пределах до 1 часа после приема еды, содержащей менее 30% калорийности за счет жиров. Рекомендованная доза Ксеникала по 1 капсуле (120 мг) 3 раза в день во время еды. Никаких клинически значимых отрицательных лекарственных взаимодействий при приеме Ксеникала не выявлено. Ксеникал не проявляет канцерогенных и тератогенных эффектов.
В длительных клинических плацебо-контролируемых исследованиях, сравнивавших применение этого препарата с немедикаментозными методами было показано:
- Через один год уменьшение массы тела при приеме ксеникала было на 70% выше чем при использовании только диеты (-10,3%) или плацебо (-6,2%).
- Более 5% от исходной массы тела потеряли более 3/4 пациентов, получавших Ксеникал.
- Более 10% исходной массы тела потеряло вдвое большее число пациентов, получавших Ксеникал по сравнению с плацебо.
- Пациенты, получавшие Ксеникал, теряли массу тела преимущественно за счет жировой ткани.
- При приеме Ксеникала пациенты длительно сохраняют достигнутую массу тела.
Прием Ксеникала также сопровождается:
- Значительным снижением уровня общего холестерина.
- Уменьшением уровня холестерина ЛПНП.
- Повышением уровня холестерина ЛПВП.
- Улучшением соотношения ЛПНП/ЛПНП.
- Нормализацией артериального давления.
- Снижением уровня инсулина натощак.
- Снижением риска развития сахарного диабета 2 типа.
- Улучшением компенсации углеводного обмена у больных сахарным диабетом 2 типа.
- Улучшением качества жизни пациента.
Безусловно, большим достоинством препарата является не только его эффективность, но и безопасность. Побочные эффекты ограничиваются симптомами со стороны желудочно-кишечного тракта, однако они являются проявлениями механизма действия препарата и дисциплинируют пациента в отношении рекомендованного режима питания. В отличие от препаратов центрального действия Ксеникал может применяться длительно. Именно эти качества постулируются как желаемые FDA при разработке лекарственных средств лечения ожирения. Противопоказаниями к применению Ксеникала являются холестаз, синдром хронической мальабсорбции и индивидуальная гиперчувствительность к препарату.
В плацебо-контролируемых, рандомизированных исследованиях длительность его применения составляла от двух до четырех лет. Как показали эти исследования, снижение массы тела более чем на 5% от исходной наблюдалось у 75% больных. При использовании препарата в рекомендуемых терапевтических дозах наблюдалось заметное снижение массы висцеральноабдоминального жира и уменьшение уровня инсулина натощак.
При длительном применении орлистата у пациентов с дислипидемиями отмечено достоверное снижение общего холестерина и липопротеинов низкой плотности, которое превысило ожидаемые показатели, что объясняется свойствами препарата уменьшать всасывание холестерина в кишечнике. При применении Ксеникала у пациентов с нарушенной толерантностью к глюкозе реже, чем среди лиц, находившихся на гипокалорийном питании, развивался явный диабет (3,0% и 7,6% соответственно) и чаще наблюдалась нормализация углеводного обмена (71,6% и 49,1% соответственно). У больных ожирением и сахарным диабетом 2 типа на фоне приема препарата отмечалось снижение массы тела и улучшение компенсации диабета (снижение уровня гликемии натощак и HbA1c). Препарат не оказывает системного действия и является препаратом выбора для лечения ожирения у больных артериальной гипертонией. Известно, что при похудании артериальное давление снижается, а при приеме орлистата отмечено достоверное уменьшение диастолического давления.
Безопасность длительного применения Ксеникала (до 4 лет непрерывного приема), а также его эффективность в профилактике развития сахарного диабета типа 2 были продемонстрированы в исследовании XENDOS (XENical in the Prevention of Diabetes in Obese Subjects — «Ксеникал для профилактики диабета у тучных лиц»).
Цель исследования заключалась в том, чтобы изучить применение препарата для снижения веса (Ксеникал) в сочетании с изменением образа жизни в течение срока до 4 лет, в сравнении с только изменением образа жизни, для профилактики диабета 2 типа.
Пациенты и методы
XENDOS — многоцентровое рандомизированное, двойное слепое, плацебо-контролируемое проспективное исследование с параллельными группами, которое выполнялось в 22 центрах в Швеции. В исследование могли быть включены пациенты с ожирением (индекс массы тела > 30 кг/м) с нормальной или нарушенной толерантностью к глюкозе. Методом рандомизации больных распределяли на лечение Ксеникалом в дозе 120 мг или плацебо 3 раза в сутки, в сочетании с мероприятиями по изменению образа жизни, которые заключались в назначении умеренно гипокалорийной диеты (суточный дефицит 800 ккал) и умеренных физических нагрузок сроком до 4 лет. Пациенты получали консультации по изменению образа жизни каждые 2 недели в течение первых 6 месяцев и ежемесячно на протяжении остального периода исследования.
Первичными критериями эффективности служили профилактика развития СД 2 типа и снижение массы тела с длительным поддержанием достигнутого уровня. Вторичные параметры эффективности включали изменения показателей гликемии, уровней липидов в сыворотке, окружность талии и артериальное давление. Кроме того оценивалась переносимость Ксеникала.
Результаты
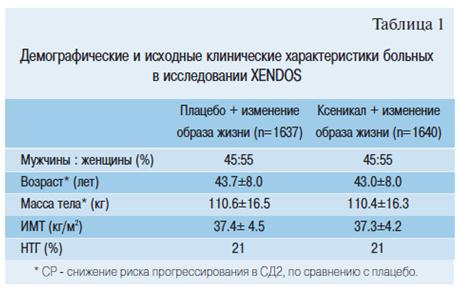
Скрининг прошли, в общей сложности, 6902 пациента, а 3304 были рандомизированы на лечение. Демографические и исходные клинические характеристики пациентов, которые были включены в «анализ всех включенных больных», представлены в таблице 1.
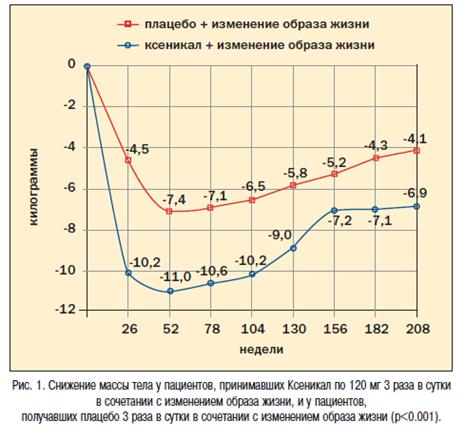
Фазу длительной терапии в данном исследовании завершило большее число пациентов из группы принимавшей Ксеникал, по сравнению с группой плацебо (52% и 34% соответствено). Через 1 год среднее снижение массы тела в группе Ксеникала было достоверно больше, чем в группе плацебо, и разница оставалась значимой до конца 4-летнего исследования (рисунок 1).
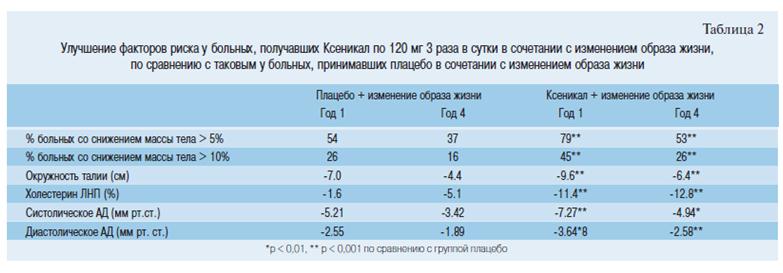
Число пациентов со снижением массы тела на >5% и >10% от исходной через 1 и 4 года в группе Ксеникала было на 50% больше, чем в группе плацебо (таблица 2).
Через 4 года терапии Ксеникал существенно снижал заболеваемость диабетом 2 типа, по сравнению с плацебо (рисунок 2).
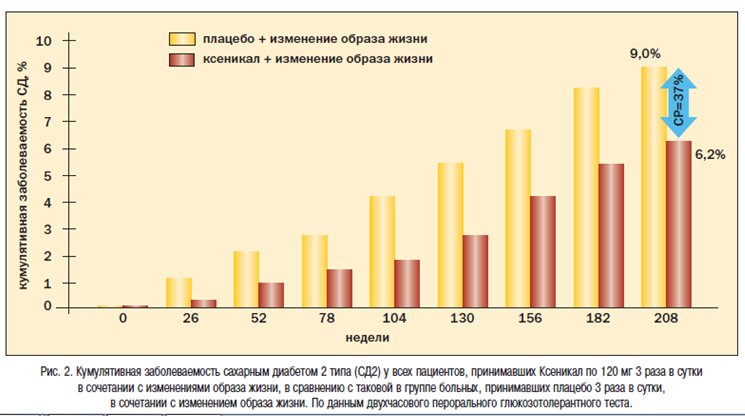
Соотношение риска показало снижение на 37% при лечении Ксеникалом, по сравнению с плацебо. У пациентов, принимавших Ксеникал, отмечалось также достоверно большее среднее уменьшение окружности талии и уровня холестерина ЛНП и более выраженное снижение систолического и диастолического артериального давления, чем в группе плацебо. Профиль нежелательных явлений Ксеникала в этом 4-летнем исследовании был таким же, как в предшествующих двухлетних исследованиях.
Заключение
Применение Ксеникала в сочетании с изменением образа жизни на протяжении 4 лет приводило к более выраженному снижению массы тела и достоверно уменьшало заболеваемость сахарным диабетом 2 типа, по сравнению с использованием только изменения образа жизни. Применение Ксеникала в сочетании с изменением образа жизни приводило к значимому и стойкому снижению сердечно-сосудистых факторов риска, таких как артериальное давление и уровень липидов. Это исследование подтверждает эффективность и безопасность длительной терапии Ксеникалом сроком до 4 лет.
Сами по себе или в комбинации с диетой препараты из различных групп в лучшем случае приводят к потере веса в среднем на 3—4 кг. Как и в случае применения большинства препаратов из других областей медицины соотношение пациентов составляет 1:5, где 1 — тот, у кого препарат плохо действует и требует через 4—8 недель замены на другой, если потеря веса менее 2 кг. У других 5-и имеется потеря веса от 7 до 10 кг от сочетания диеты и препаратов в различной комбинации. Короткое применение (до 3-х месяцев) препаратов дает временный эффект, поэтому должна быть установлена необходимость терапии на протяжении всей жизни, либо другие вмешательства, среди которых не исключено и применение хирургических методик.
Наиболее важно для начала лечения ожирения то, что препараты могут поддерживать уровень аппетита на цифрах 1500 ккал/сутки, что позволяет поддерживать вес на достигнутом уровне, после снижения его на 5—10 кг. Необходимо подчеркнуть, что препараты действуют столько, сколько одновременно с ними поддерживается диетический режим. Без этого вес имеет тенденцию к повышению.
Основная роль фармакотерапии ожирения в будующем — поддержка нормального веса после достижения снижения его за короткий период времени. Основная цель использования препаратов для длительного контроля веса — это возможность отмены других препаратов, которые могли бы быть назначены для предупреждения осложнений ожирения, таких как анальгетики при артритах, липостабилизирующих препаратов, антигипертензивных препаратов, оральных сахарснижающих средств. Это позволит не только избежать полипрагмазии, но и позволит получить прямой экономический эффект. Основная проблема создания препаратов длительного применения — это обеспечение безопасности их применения.
Показаниями к хирургическому лечению является морбидное ожирение (ИМТ>40—50кг/м2) в сочетании с выраженными сопутствующими заболеваниями. Целью публикации не является подробное освещение хирургических методик лечения ожирения. Однако имеет смысл отметить, что в настоящее время в практике используется 2 типа операций (таблица 3).
Подводя итоги сказанному, хочется отметить, что ожирение, являясь серьезной медикосоциальной проблемой, нуждается в особом внимании врачей всех специальностей. Необходимо еще раз подчеркнуть, что лечение и профилактика ожирения являются комплексной задачей, включающей в себя как минимум четыре компонента: изменение образа жизни, изменение стиля питания, повышение физической активности и, при необходимости, фармакотерапию. Это не подразумевает только лишь работу врача с пациентом, но и, учитывая большую распространенность ожирения в нашей стране, делает необходимым создание системы государственной пропаганды здорового образа жизни и условий для ее выполнения.
Литература
- Лечение ожирения. Рекомендации для врачей. Под редакцией внс ЭНЦ РАМН кмн Бутровой С.А.
- Ксеникал (орлистат) Новый подход к безопасному и эффективному уменьшению массы тела и ее дальнейшему контролю.
- Obesity. A report of the Royal College of Physicians. J.R.Coll Physicians Lond (1995) 37; 15-21
- Seidell J.C, Hautvast J.G., Deurenberg P. Overweight: fat distribution and health riscs. Epidemiological observations. A review. Infusiontherapie (1989) 16, 276.
- Fontaine K.R., Cheskin L.J., Barofsky I., Health-related quality of life in obese persons seeking treatment. J.Farm. Pract. (1996) 43; 265.
- Lean M.E., Powrie J.K., Anderson A.S. Obesity? Weight loss and prognosis in type 2 diabetes. Diabet. Med. (1990) 7; 228.
- Lean M.E., Clinical handbook of weight management. 1998.
- Ashwell M. The health of the nation target for obesity.// Int. J.Obes. 1994, Vol.18.P. 837-840.
- Hodge AM; Dowse GK; Gareeboo H; Tuomilehto J; Alberti KG; Zimmet PZ Incidence, increasing prevalence, and predictors of change in obesity and fat distribution over 5 years in the rapidly developing population of Mauritius. Int J Obes Relat Metab Disord 1996 Feb;20(2):137-46.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»


