
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»
Лікарська практика
Нове на порталі
- Новини 07.11.2023 Мезотерапія - що це за процедура, особливості проведення і коли потрібна?
- Новини 31.07.2023 Безопераційні методики корекції нижнього повіка
- Новини 31.05.2023 Лечение метастазов в печени на поздних стадиях рака
- Новини 16.05.2023 Лікувальна фізкультура та профілактика варикозу
- Новини 23.03.2023 Що не можна робити онкологічним хворим
- Новини 05.12.2022 Лазерна корекція зору: лікар клініки “Новий Зір” розвінчує необґрунтовані страхи
- Новини 15.07.2022 Лечение синдрома вагинальной релаксации
- Новини 24.11.2021 Нашего малыша принес не аист: женщина поделилась опытом ЭКО
- Новини 26.10.2021 Аппаратура для УЗИ: применение, принципы работы, разновидности
- Новини 23.10.2021 Интимная пластика после родов: когда необходима операция
Особливості ехокардіографічних змін при діабетичній кардіоміопатії у хворих на 2-й тип цукрового діабету

В даний час існують реальні докази існування діабетичної кардіоміопатії (ДКМП) - самостійної форми ураження міокарда (МК), пов’язаної безпосередньо з наявністю самого ЦД, характерною особливістю якої є відсутність важкої серцевої недостатності та кардіомегалії.
Обстежено 38 хворих на цукровий діабет 2-го типу з діабетичною кардіоміопатією (ДКМП) без артеріальної гіпертензії (АГ); 32 пацієнтів на цукровий діабет 2-го типу з наявністю артеріальної гіпертензії; 14 пацієнтів на цукровий діабет 2-го типу без артеріальної гіпертензії та діабетичної кардіоміопатії (ДКМП); 15 хворих з діагнозом «Гіпертонічна хвороба І стадія, І ступінь АГ» та фізіологічними показниками глюкозотолерантного тесту. Результати ультразвукового дослідження структурно-функціонального стану лівого шлуночка (ЛШ) дозволили встановити, що у хворих на ЦД 2-го типу з діабетичною кардіоміопатією спостерігається збільшення маси міокарда лівого шлуночка, індексу маси міокарда лівого шлуночка, розвиток діастолічної дисфункції лівого шлуночка за гіпертрофічним типом, що можна вважати чутливим маркером приєднання діабетичної кардіоміопатії. Артеріальна гіпертензія у хворих на цукровий діабет 2-го типу супроводжується більш вираженим збільшенням індексу маси міокарда, формуванням гіпертрофії лівого шлуночка, переважно за концентричним типом та розвитком більш вираженої діастолічної дисфункції.
В даний час існують реальні докази існування діабетичної кардіоміопатії (ДКМП) ― самостійної форми ураження міокарда (МК), пов’язаної безпосередньо з наявністю самого цукрового діабету, характерною особливістю якої є відсутність важкої серцевої недостатності та кардіомегалії.
Патогенетично, діабетична кардіоміопатія (кардіоміопатія в «чистому вигляді») ― обмінна міокардіодистрофія, пов’язана з порушенням енергозабезпечення клітин, синтезу білків, обміну електролітів, окисно-відновних процесів, киснево-транспортної функції крові тощо. Значна роль у її формуванні належить мікроангіопатіям і дизгормональним розладам. У хворих переважають дистрофічні зміни у міокарді, приєднуються мікросудинні ураження з розвитком клінічних проявів некоронарогенної (неатеросклеротичної) ІХС, інфаркту міокарда. Таким чином, діабетична кардіоміопатія зумовлюється метаболічними порушеннями у міокарді, розвитком діабетичної нейропатії та вегетативної нейропатії серця [1-4].
Клінічна симптоматика діабетичної кардіоміопатії часто виявляється при виражених, нерідко незворотніх змінах у міокарді. Крім того, клінічні симптоми діабетичної кардіоміопатії у хворих на цукровий діабет 2-го типу часто трактуються двояко, можуть бути сумнівними, і субклінічні стадії можуть проходити повз клінічне обстеження, що зумовлює опрацювання надійних, специфічних та чутливих діагностичних методів.
Рання діагностика діабетичної кардіоміопатії можлива лише при використанні комплексного інструментального дослідження функціонального стану міокарда [3, 5]. Основні діагностичні можливості виявлення ранніх функціональних змін міокарда дає використання допплер-ехокардіографії [М-одномірний, В-двомірний режими та спектральна допплерівська методика, які дозволяють оцінити систолічну та діастолічну дисфункцію лівого шлуночка (ЛШ), об’ємні та швидкісні гемодинамічні показники, стан клапанного апарату тощо].
Метою роботи є визначення особливості ехокардіографічних змін міокарда у хворих на 2-й тип цукрового діабету з метою ранньої діагностики діабетичної кардіоміопатії.
Обстежено 38 хворих на цукровий діабет (ЦД) 2-го типу з діабетичною кардіоміопатією без артеріальної гіпертензії (АГ); 32 пацієнти на цукровий діабет 2-го типу з наявністю артеріальної гіпертензії; 14 пацієнтів на цукровий діабет 2-го типу без артеріальної гіпертензії та діабетичної кардіоміопатії; 15 хворих з діагнозом «гіпертонічна хвороба (ГХ) І стадія, І ступінь артеріальної гіпертензії» та фізіологічними показниками глюкозотолерантного тесту (ГТТ).
З метою контролю отримано відомості про стан досліджуваних показників у 12 практично здорових людей у віці 51,9±8,8 років (аналогічного віку, показниками індексу маси тіла, Р>0,05).
Діагностика та визначення ступеня компенсації цукрового діабету 2-го типу проводилась відповідно до рекомендацій Європейського бюро ВООЗ і міжнародної федерації діабетологів [6-8].
Ішемічна хвороба серця (ІХС) діагностувалась згідно скарг хворого, даних анамнезу, аналізу результатів ЕКГ [9]. Артеріальна гіпертензія діагностувалась по 2-х етапній схемі, а ступінь артеріальної гіпертензії встановлювали згідно класифікації, яка розроблена Європейським кардіологічним товариством (ESC) разом з Європейською асоціацією по вивченню цукрового діабету (EASD) [8]. Отримані значення артеріального тиску (АТ) при проведенні добового моніторування артеріального тиску (ДМАТ) порівнювали з нормальними. Цільовим рівнем артеріального тиску вважалось досягнення рівня < 130/80 мм рт. ст. протягом доби; АТ < 135/85 мм рт. ст. протягом активного періоду доби; < 120/75 мм рт. ст. протягом пасивного періоду [8, 10].
Верифікація діагнозу діабетичної кардіоміопатії (ДКМП) проводилась на підставі наявності змін, виявлених при визначенні параметрів внутрішньосерцевої гемодинаміки та структурно-функціонального стану міакарда за допомогою допплер-ехокардіографії; проведенні ЕКГ; добового моніторування ЕКГ; добового моніторування артеріального тиску; визначення особливостей функціонального стану серцево-судинної системи і систем її вегетативної регуляції [2, 3, 10, 11, 12].
Визначення параметрів внутрішньосерцевої гемодинаміки та cтpyктypнo-фyнкцioнaльнoгo cтану міокарда оцінювалися exoкaдioгpaфiчнo за допомогою апарата «SIEMENS SONOLINE VERSA PLUS» (ФРН). Ехокардіографічне дослідження проводилось з використанням секторного широкополюсного датчика з частотою 3-8 МГц в «В» та «М» режимах.
Ехокардіографічні вимірювання проводились згідно рекомендацій Американського товариства з ехокардіографії [13]. Визначали розміри камер серця, товщину стінок, вираховували фракцію викиду (ФВ), (кінцево-діастолічний (КДО) та кінцево-систолічний (КСО) об’єми. Вираховували відносну товщину стінки лівого шлуночка (ВТС ЛШ), масу міокарда лівого шлуночка (ММ ЛШ), індекс маси міокарда ЛШ-1 [(ІММ ЛШ-1) за формулою ММ ЛШ/ площа поверхні тіла та ІММ ЛШ-2=ММ ЛШ/зріст2.7)]. Масу міокарда лівого шлуночка аналізували, використовуючи гендерні норми ІММ ЛШ для діагностики гіпертрофії лівого шлуночка (ГЛШ): 125 г/мІ і більше ― для чоловіків та 110 г/мІ і більше ― для жінок при використанні ІММ ЛШ-1; та 51 г/м2.7 і більше ― для чоловіків і 47 г/ м2.7 ― для жінок при використанні ІММ ЛШ-2 [14, 13].
Визначали типи геометричного ремоделювання: нормальну геометрію; концентричне ремоделювання; концентричну гіпертрофію; ексцентричну гіпертрофію.
З метою характеристики кривої трансмітрального потоку при проведенні допплер-ехокардіографії реєстрували максимальну швидкість потоку раннього діастолічного наповнення (Е); максимальну швидкість потоку пізнього діастолічного наповнення лівого шлуночка у систолу передсердь (А); відношення пікових швидкостей кровотоку (Е/А); час сповільнення піка Е (DT ЛШ); час ізоволемічного розслаблення лівого шлуночка (IVRT ЛШ), який визначали при положенні променя між передньою стулкою мітрального клапана та вихідним трактом лівого шлуночка.
ЕКГ проводили за допомогою електрокардіографа «ЮКАРД-200» виробництва фірми «UTAS» (Україна) у 12-ти загальноприйнятих відведеннях; добове моніторування ЕКГ (Холтер-ЕКГ) ― холтерівської системи ЕКГ «ЕС-3Н»; добове моніторування АТ-монітора АТ «АВРМ-04» виробництва фірми «Labtech» (Угорщина).
Концентрацію глюкозив капілярній крові визначали глюкозооксидазним методом з використанням реактивів «Фотоглюкоза». Визначення HbA1c в венозній крові проводили методом високочутливої іонообмінної рідинної хроматографії за допомогою автоматичного аналізатора D-10 та реактивів BIO-RAD (США).
Статистичне опрацювання матеріалу проведене за допомогою варіаційної і описової статистики за допомогою стандартного пакета статистичних розрахунків Statistika, Foxbase, Exel [15]. Для порівняння середніх абсолютних величин в досліджуваних групах використовувався параметричний критерій Стьюдента і непараметричний критерій Wilcoxon. При порівняльному аналізі відносних величин між різними групами обстежених пацієнтів використовувався t-критерій Фішера згідно аналізу ANOVA (MicroCal Origin v. 8, 0).
Результати аналізу особливостей ехокардіографічних змін у хворих на 2-й тип цукрового діабету в залежності від особливостей захворювання представлено в таблицях № 1, № 2 та рисунках № 1, № 2.
Відомо, що частота діагностування гіпертрофії лівого шлуночка коливається залежно від способу обчислення індексу маси міокарда лівого шлуночка. За допомогою ехокардіографії гіпертрофію лівого шлуночка у 1,25 разів частіше діагностовано при використанні ІММ ЛШ-2 згідно рекомендацій Американського ехокардіографічного товариства [13].
Таблиця 1. Особливості ехокардіографічних змін міокарда у хворих на цукровий діабет 2-го типу (M±m)
Показники |
Контрольна група (n=12) |
Хворі з ГХ та не зміненим ГТТ (n=15) |
ЦД 2-го типу без АГ та ДКМП (n=14) |
ЦД 2-го типу з ДКМП без АГ (n=38) |
Хворі на ЦД 2-го типу та АГ (n=32) |
|
1-а група |
2-а група |
3-я група |
4-а група |
5-а група |
|
|
КДО (мл) |
110,1±3,3 |
108,3±4,1 |
119,2±3,1 |
105,52±3,6 |
120,6±3,8 |
|
КСО (мл) |
36,2±2,62 |
32,4±1,8 |
39,6±1,6 |
35,9±1,8 |
42,63±1,7 |
|
ТЗС ЛШ (см) |
0,85±0,09 |
1,21±0,08 |
0,92±0,08 |
1,01±0,1 |
1,26±0,09 |
|
ТМШП (см) |
0,84±0,12 |
1,23±0,10 |
0,93±0,10 |
1,02±0,1 |
1,28±0,09 |
|
ФВ |
67,19±1,08 |
70,1±1,4 |
66,4±1,2 |
65,4±1,1 |
63,2±1,03 |
|
ММ ЛШ (г) |
155,68±4,52 |
268,82±6,61 Р<0,001 |
179,88±6,16 |
202,74±7,11 |
297,26±7,21 |
|
ВТС ЛШ |
0,35±0,02 |
0,49±0,03 |
0,38±0,02 |
0,42±0,07 |
0,51±0,07 |
Примітка. Достовірність відмінностей: Р – з контрольною групою; Р1 – з показниками в 2-й групі; Р2 – з показниками в 3-й групі; Р3 – з показниками в 4-й групі.
Встановлено, що показники маси МК ЛШ та ІММ ЛШ у хворих на цукровий діабет 2-го типу та діабетичну кардіоміопатію з фізіологічними параметрами АТ знаходились в межах фізіологічної норми, однак достовірно перевищували аналогічні контрольної групи та хворих на цукровий діабет 2-го типу без діагностованої діабетичної кардіоміопатії і артеріальної гіпертензії.
Таблиця 2. Особливості допплер-ехокардіографічних змін у хворих на 2-й тип цукрового діабету (M±m)
| Показники |
Контрольна група (n=12) |
Хворі з ГХ та не зміненим ГТТ (n=15) |
ЦД 2-го типу без АГ та ДКМП (n=14) |
ЦД 2-го типу з ДКМП без АГ (n=38) |
Хворі на ЦД 2-го типу та АГ (n=32) |
|
1-а група |
2-а група |
3-я група |
4-а група |
5-а група |
|
|
Е/A |
1,13±0,04 |
0,71±0,03 |
1,07±0,03 |
0,75±0,02 |
0,62±0,03 |
|
IVRT (мс) |
78,7±1,4 |
108,6±2,4 |
81,2±2,1 |
101,2±2,6 |
112,2±3,1 |
|
DT (мс) |
143,2±7,6 |
218,1±6,8 |
148,2±6,2 |
214,3±6,8 |
222,1±5,6 |
Примітка. Достовірність відмінностей: Р – з контрольною групою; Р1 – з показниками в 2-й групі; Р2 – з показниками в 3-й групі; Р3 – з показниками в 4-й групі.
Виявлені середні показники ІММ ЛШ-1 та ІММ ЛШ-2 у хворих з гіпертонічною хворобою та фізіологічними показниками ГТТ (2-а група) і ЦД 2-го типу з артеріальною гіпертензією (5-а група) свідчили про наявність гіпертрофії лівого шлуночка. Достовірно більше значення ІММ ЛШ-1 та ІММ ЛШ-2 зафіксовано у хворих на ЦД 2-го типу з наявністю ГХ в порівнянні з пацієнтами на артеріальну гіпертензію та фізіологічними показниками ГТТ. Різниця виявилась високо достовірною при порівнянні з даними, отриманими у нормотензивних пацієнтів з ЦД 2-го типу (P<0,01).
Нами встановлено, що у хворих на цукровий діабет 2-го типу з діабетичною кардіоміопатією та пацієнтів з ЦД 2-го типу і верифікованою артеріальною гіпертензією спостерігається втрата фізіологічного зниження частоти серцевих скорочень та АТ вночі, що супроводжується, в першу чергу, гіпертрофією лівого шлуночка [16].
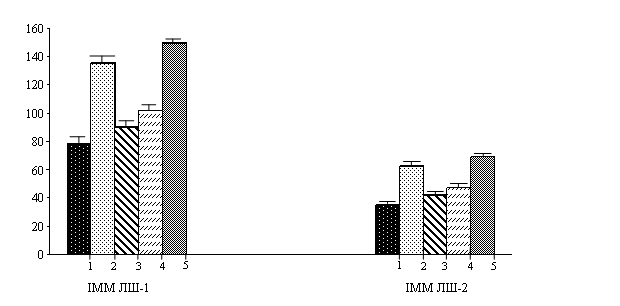
Рис. 1. Показники ІММ ЛШ-1 (г/м2) та ІММ ЛШ-2 (г/м2.7) у пацієнтів на ЦД 2-го типу
Примітка: 1 – контрольна група; 2 – хворі з ГХ та незміненим ГТТ; 3 – ЦД 2-2-го типу без АГ та ДКМП; 4 – ЦД 2-го типу з ДКМП без АГ; 5 – хворі на ЦД 2-го типу та АГ.
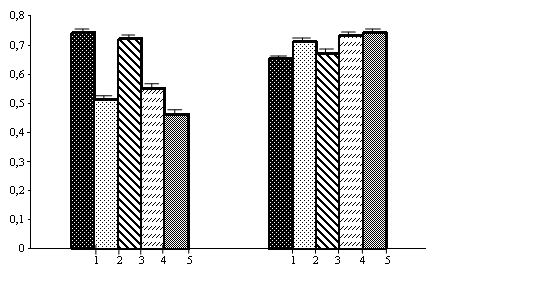
Рис. 2. Показники E (м/с) та А (м/с) у пацієнтів на цукровий діабет 2-го типу
Примітка: 1 – контрольна група; 2 – хворі з ГХ та незміненим ГТТ; 3 – ЦД 2-го типу без АГ та ДКМП; 4 – ЦД 2-го типу з ДКМП без АГ; 5 – хворі на ЦД 2-го типу та АГ.
Приєднання артеріальної гіпертензії у хворих на цукровий діабет 2-го типу супроводжувалось змінами геометрії лівого шлуночка. Зокрема, у пацієнтів з гіпертонічною хворобою (ГХ) та фізіологічними показниками ГТТ та ЦД 2-го типу з артеріальною гіпертензією (АГ) патологічні типи ремоделювання ЛШ відмічено частіше порівняно з іншими групами. Встановлено, що концентрична гіпертрофія лівого шлуночка (найбільш частий тип геометричного ремоделювання у 2-й та 5-й групах) частіше реєструвалась у хворих на цукровий діабет 2-го типу та артеріальну гіпертензію порівняно з пацієнтами з ГХ І ст. і фізіологічними показниками глюкозотолерантного тесту.
У хворих на цукровий діабет 2-го типу без діабетичної кардіоміопатії та артеріальної гіпертензії показники КДО, КСО виявились достовірно більшими ніж в контрольній групі, що, очевидно, має компенсаторно-пристосувальний характер за умов порушеного метаболізму при цукровому діабеті 2-го типу. При проведенні допплерографії змін трансмітрального кровотоку порівняно з контрольною групою не виявлено (E/A = 1,07; IVRT = 81,2 мсек; DT = 148,2 мс).
Зниження скоротливої здатності циркулярних волокон МК ЛШ при поєднанні цукрового діабету та артеріальної гіпертензії супроводжувалось значним збільшенням КСО та КДО ЛШ, зниженням ФВ порівняно з аналогічними показниками інших груп обстежених пацієнтів. У цих хворих відмічено достовірне збільшення показників ТМШП, ТЗС ЛШ, ММ ЛШ, ІММ ЛШ-1 та ІММ ЛШ-2, ВТС ЛШ, причому значення цих показників були найбільшими серед обстежених пацієнтів.
Морфо-функціональна гіпертрофія міокарда при цукровому діабеті 2-го типу забезпечує посилену функцію міокарда, збільшуючи синтез нуклеїнових кислот і білків, призводячи до подальшої гіпертрофії міокарда. Збільшення ММ ЛШ і індексу ІММ ЛШ направлене на запобігання дефіциту енергії в міокарді (МК) і гострій серцевій недостатності. Максимальна швидкість і сила, а також енергетична ефективність скорочення в гіпертрофованому МК знижуються, а його функціональний резерв зменшується після виникнення вираженої гіпертрофії. Виникає комплекс підвищеного зношування гіпертрофованого міокарда [5].
Патофізіологічною основою гіпертрофії міокарда у хворих на цукровий діабет 2-го типу та артеріальну гіпертензію може бути підвищене гемодинамічне напруження. Крім цього, відомо, що ураження міокарда при цукровому діабеті характеризується гіпертрофією КМЦ і фіброзом міокарда з підвищенням вмісту позаклітинного матриксу в інтерстиції стінки шлуночків у вигляді колагену. Ці зміни можуть призводити до розвитку «жорсткості» шлуночка та порушувати скоротливість кардіоміоцитів [5, 17].
За кривою швидкості трансмітрального потоку (ТМПК) вимірювали показники, які є найчутливішими і рано змінюються при ДД ЛШ: максимальну швидкість потоку раннього діастолічного наповнення ЛШ (Ve, м/с); швидкість потоку пізнього діастолічного наповнення ЛШ у систолу передсердь (Vа, м/с); відношення пікових швидкостей кровотоку (Vе/ Vа); час ізоволюметричного розслаблення ЛШ (IVRT, с) та час сповільнення потоку раннього діастолічного наповнення ЛШ (Tdes, с).
Інтерпретація мітрального кровоплину традиційно розрізняє декілька його типів [5, 14, 16]:
- Нормальний тип – характеризує нормальну діастолічну функцію. Е/А в межах вікової норми (IVRT<100 мсек, DT<220 мсек).
- І тип: порушення розслаблення – гіпертрофічний (ригідний кровоплин) – найбільш ранній тип ДД ЛШ. Для нього характерне зменшення Е/А нижче вікової норми і /або подовження DT>220 мсек, і/або подовження IVRT>100 мсек. Кожна з цих змін вказує на сповільнення релаксації клітини.
- ІІ тип (псевдонормальний): при прогресуванні ДД ЛШ порушується податливість стінок лівого шлуночку та активується низка компенсаторних процесів, спрямованих на підвищення тиску в легеневих венах і ЛП та збільшення об’єму раннього діастолічного наповнення ЛШ, що супроводжується псевдонормалізацією діастолічних показників (Е/А 1-2, IVRT 60-100 мсек, DT 150-200 мсек).
- ІІІ тип (рестриктивний): формується із наростанням жорсткості МК, характеризується глибокими розладами податливості ЛШ і значно підвищеним тиском наповнення ЛШ. Відбувається різке підвищення Е, скорочення DT<150 мсек та IVRT<60 мсек і значне зменшення або відсутність А (Е/А>2).
Нами установлено, що у хворих на цукровий діабет 2-го типу та діабетичну кардіоміопатію, цукровий діабет 2-го типу та артеріальну гіпертензію, пацієнтів з гіпертонічною хворобою (ГХ) та незміненими показниками ГТТ спостерігались достовірні зміни діастолічної функції лівого шлуночка. Показники Е у хворих на ЦД 2-го типу з наявністю артеріальної гіпертензії виявились найменшими, а IVRT та DT – найбільшими серед обстежених груп. Кожна з даних змін вказує на сповільнення релаксації клітини. Відомо, що при гіпертрофічному типі ДДЛШ відбувається зменшення Е/А і/або подовження DT і /або подовження IVRT [5, 18].
У хворих на ГХ з фізіологічними показниками ГТТ показники співвідношення Е/А становили 0,71±0,03; ЦД 2-го типу з діабетичною кардіоміопатією (ДКМП) - 0,75±0,03; ЦД 2-го типу з АГ - 0,62±0,03. Отже, у хворих з ГХ та незміненими показниками ГТТ, ЦД 2-го типу з ДКМП без діагностованої АГ і, особливо, у хворих на ЦД 2-го типу та артеріальну гіпертензію (АГ) верифікована початкова стадія діастолічної дисфункції ЛШ, яка проявлялась порушенням релаксації ЛШ, а саме діагностовано гіпертрофічний (ригідний кровоплин). Відомо, що гіпертрофічний кровоплин є найбільш раннім типом діастолічної дисфункції лівого шлуночка [5].
Причинами порушення функції діастоли лівого шлуночка (ЛШ) можуть бути уповільнення розслаблення міокарда, збільшення порожнини ЛШ, збільшення ригідності стінки ЛШ, ослаблення еластичної віддачі МК. При цукровому діабеті порушується здатність міокарда повноцінно розслаблятися і наповнюватися кров’ю в діастолу. Особливість цього стану пов’язується зі збільшенням «ригідності» (жорсткості) міокарда, зниженням його еластичних властивостей. У патогенезі збільшення жорсткості міокарда є порушення транспорту кальцію, електромеханічний дисбаланс, асинхронність розслаблення, що поєднуються з механічними факторами. Особливе значення надається саме внутрішньоміокардіальним чинникам, пов’язаним з дезорганізацією м’язових волокон гіпертрофованого міокарда. Порушення функції діастоли лівого шлуночка на фоні гіперкінетичного типу центральної гемодинаміки є передвісником зниження скоротливих властивостей міокарда, що виявляється при пробах навантажень і в пізніші терміни захворювання [5].
В результаті ряду досліджень виявлено взаємозв’язок між ДД ЛШ і діабетичною автономною нейропатією серця (ДАНС). Це передбачає, що наявність ДАНС слід розцінювати як ознаку ДД ЛШ навіть за відсутності підтвердженого діагнозу [2, 3, 12]. Відомо, що при розвитку ДАНС спостерігається згладжування добової мінливості співвідношення симпатичної та парасимпатичної активності [2]. Виявлено зворотній кореляційний взаємозв’язок між A та pNN50, тобто зменшення парасимпатичного впливу, що супроводжується посиленням функції лівого передсердя (ЛП). Переважання ефектів симпатичної нервової системи сприяє збільшенню внеску ЛП у діастолічне наповнення ЛШ, що стимулює прогресування діастолічної дисфункції.
Пряма залежність Е/А від показників варіабельності серцевого ритму свідчить про те, що зі зниженням активності впливу парасимпатичної ланки вегетативної нервової системи та підвищенням симпатичної підвищується «жорсткість» міоакарда в діастолу. Негативний кореляційний зв’язок між показниками варіабельності АТ та пряма залежність ступеня зниження АТ з показниками Е/А при цукровому діабеті 2-го типу вказує, що активація симпатико-адреналових впливів на міокард супроводжується погіршенням еластичних властивостей міокарда [5, 19, 16, 12].
Відомо, що під діастолічною дисфункцією міокарда розуміють неспроможність ЛШ приймати кров під низьким тиском і наповнюватися без компенсаторного підвищення тиску в ЛП, внаслідок структурної та функціональної перебудови КМЦ та інтерстицію міокарда. При цьому наповнення шлуночків сповільнене, відтерміноване або відбувається не повністю і розвиваються ознаки легеневого або системного застою. Розслаблення КМЦ страждає раніше від скорочення при будь-якому захворюванні, яке супроводжується дефіцитом енергії в силу високої енергоємності процесу інактивації кальцію. В зв’язку з цим, діастолічні маркери вважаються найбільш чутливими маркерами ураження міокарда при більшості серцево-судинних захворювань [20, 5, 16].
Таким чином, результати проведеного нами ультразвукового дослідження структурно-функціонального стану лівого шлуночка дозволили встановити, що у пацієнтів хворих на цукровий діабет 2-го типу без діагностованої діабетичної кардіоміопатії та артеріальної гіпертензії, зміни серцевого кровоплину володіють компенсаторно-пристосовувальним характером у вигляді помірного підвищення КДО, КСО без ознак ДД ЛШ; у хворих з гіпертонічною хворобою та фізіологічними показниками ГТТ спостерігається збільшення ТЗС ЛШ, ТМШП, ММ ЛШ, ІММ ЛШ, ВТС ЛШ, що сприяє формуванню гіпертрофії ЛШ, переважно за концентричним типом, порушенню діастолічної функції ЛШ; діабетична кардіоміопатія супроводжується діастолічною дисфункцією ЛШ за гіпертрофічним типом, що вказує на підвищений внесок передсердь в діастолічне наповнення лівого шлуночку та порушення розслаблення міокарда в період діастоли.
Вищевказані зміни підтверджуються достовірно меншими КДР ЛШ і КДО порівняно з контрольною групою та хворими на цукровий діабет 2-го типу без діабетичної кардіоміопатії та артеріальної гіпертензії, більшими ТМШП і ТЗС ЛШ порівняно з цими ж групами; поєднання ЦД 2-го типу та артеріальної гіпертензії сприяє подальшому збільшенню маси МК ЛШ, гіпертрофії лівого шлуночка, переважно за концентричним типом, зниженню скоротливої здатності МК ЛШ, розвитку діастолічної дисфункції міокарда.
Висновки
- Результати ультразвукового дослідження структурно-функціонального стану лівого шлуночку (ЛШ) дозволили встановити, що у хворих на цукровий діабет 2-го типу без діагностованої діабетичної кардіоміопатії та артеріальної гіпертензії зміни серцевого кровоплину володіють компенсаторно-пристосовувальним характером у вигляді помірного підвищення КДО, КСО без ознак діастолічної дисфункції лівого шлуночка.
- У хворих на цукровий діабет 2-го типу з діабетичною кардіоміопатією спостерігається збільшення ММ ЛШ, ІММ ЛШ, розвиток діастолічної дисфункції лівого шлуночку за гіпертрофічним типом, що можна вважати чутливим маркером приєднання діабетичної кардіоміопатії.
- Артеріальна гіпертензія у пацієнтів на цукровий діабет 2-го типу (порівняно з хворими на ГХ та фізіологічними показниками ГТТ, ЦД 2-го типу з ДКМП) супроводжується більш вираженим збільшенням ІММ ЛШ, формуванням гіпертрофії лівого шлуночку, переважно за концентричним типом та розвитком більш вираженої діастолічної дисфункції.
- Допплер-ехокардіографія ― високочутливий метод діагностики ранніх стадій кардіоміопатії у хворих на цукровий діабет 2-го типу.
Сергієнко В.О., Орищин Н.Д., Сергієнко О.О.
Національний медичний університет ім. Данила Галицького, м. Львів
Література
- Дедов И.И. Диабетическое сердце: Causa Magna [Текст] / И.И. Дедов, А.А. Александров // Сердце. – 2004. – Т. 3, № 1. – С. 5 – 8.
- Діабетична кардіоміопатія [Текст] /О.О. Сергієнко, А.С. Єфімов, Д.А. Єфімов, В.О. Сергієнко. – Львів. – Київ: «Кварт», 2007. – 341 с.
- Зубкова С.Т. Сердце при эндокринных заболеваниях [Текст] / С.Т. Зубкова, Н.Д. Тронько. – К.: Библиотечка практикующего врача, 2006. – 200 с.
- Diamant M. Diabetic cardiomyopathy in uncomplicated type 2 diabetes is associated with the metabolic syndrome and systemic inflammation / M. Diamant, H.J. Lamb, J.W.A. Smith // Diabetologia. – 2005, Vol. 48. – N 12. – P. 1669-1670.
- Іванів Ю.А. Ехокардіографічна оцінка діастолічної функції лівого шлуночка [Текст] / Ю.А. Іванів, О.С. Туркін, Н.Д. Орищин // Променева діагностика, променева терапія. Збірка наукових робіт Асоціації радіологів України. – Київ, 2003. – С. 58 – 62.
- European Diabetes Policy Group. A Desktop Guide to Type 2 Diabetes Mellitus. Brussels: Walter Wirtz Druck&Verlag, 1999. – 35 p.
- Международная диабетическая федерация. Всемирное руководство по сахарному диабету 2-го типа // Therapia. – 2006. - Т. 3, N1. – C. 5 – 10.
- Митченко Е.И. Oт имени Рабочей группы по метаболическому синдрому, диабету, предиабету и сердечно-сосудистым заболеваниям Украинской ассоциации кардиологов и Украинской ассоциации эндокринологов. Новый взгляд на патологию, произрастающую на общей почве: диабет и сердечно-сосудистые заболевания (по материалам руководства по диагностике и лечению сахарного диабета, предиабета и сердечно-сосудистых заболеваний, разработанного Европейским кардиологическим обществом (ESC) coвместно с Европейской ассоциацией по изучению сахарного диабета (EASD), 2007 г.) [Текст] / Е.И. Митченко // Укр. мед. часопис. – 2007. – Т. 2(58), N. IІІ/IV. – C. 4 – 13.
- Task Force on Diabetes and Cardiovascular Disease of the European Society of Cardiology (ESC) and of the European Association for the Study of Diabetes (EASD) / Ryden L., Standl E., Bartnik M. et al. // Eur. Heart J. – 2007. – Vol. 28, N1. – P. 88 – 136.
- Макаров Л.М. Холтеровское мониторирование [Текст] / Л.М. Макаров. – 2-е изд. – М.: Медпрактика-М, 2003. – 340 c.
- Діабетична кардіоміопатія: патогенез, діагностика, лікування, профілактика: методичні рекомендації [Текст] /укл.: О.О. Сергієнко, А.М.Урбанович, В.О. Сергієнко. – К., 2007. – 24 с.
- Сміян І.С. Діабетична кардіоміопатія у дітей [Текст] / І.С. Сміян, В.Б. Фурдела. – Львів: КІНПАТРІ ЛТД – 2007. – 240 с.
- Recommendation for Chamber Quantification: A Report from the American Society of Echocardiographyґs Guidelines and Standarts Committee and the the Chamber Quantification Writing Group, Developed in Conjunction with the European Association of Echocardiography, a Branch of the European Society of Cardiology// J. Amer. S. EchoCG. – 2005. – Vol. 18, N 12. – P. 1447–1448.
- Мухарлямов Н.М. Клиническая ультразвуковая диагностика: Руководство для врачей: В 2 т. [Текст] / Н.М. Мухарлямов, Ю.Н. Беленков, О.Ю. Альков. – М.: Медицина, 1987. – Т. 1. – С. 43 – 155.
- Лапач С.Н. Статистические методы в медико-биологических исследованиях с использованием Exel [Текст] / С.Н. Лапач, А.В. Чубенко, П.Н. Бабич. – К.: Морион, 2000. – 320 с.
- Поражение миокарда при сахарном диабете по данным эхокардиографии [Текст] / Е.И. Соколов, А.П. Заев, Р.П. Ольха и др. // Пробл. эндокринол. – 1996. – N2. – C. 15 – 17.
- Обрезан А.Г. Структура сердечно-сосудистых заболеваний у больных сахарным диабетом 2 типа, диабетическая кардиомиопатия как особое состояние миокарда [Текст] / А.Г. Обрезан, Р.М. Бицадзе // Вестник Санкт-Петербургского университета. – 2008. – Сер. 11, Вып. 2. – С. 47 – 53.
- Соколов Е.И. Диабетическое сердце [Текст] / Е.И. Соколов. – М.: Медицина, 2002. – 416 с.
- Оценка диастолической функции сердца и ее роль в развитии сердечной недостаточности [Текст] / В.И. Новиков, Т.Н. Новикова, С.Р. Кузьмина-Крупецкая и др. // Кардиология. – 2001. – N2. – С. 78 – 85.
- Беленков Ю.Н. Диастолическая функция сердца у больных с хронической сердечной недостаточностью и методы диагностики ее нарушений с помощью тканевой миокардиальной допплер-эхокардиографии [Текст] / Ю.Н. Беленков, Э.Т. Агманова // Кардиология. – 2003. – № 11. – С. 58 – 65.
Правова інформація: htts://medstrana.com.ua/page/lawinfo/
«Информация для медицинских работников / первый живой профессиональный портал для практикующих врачей»



